脊髓髓内肿瘤手术难度大吗?脊髓髓内肿瘤(IMSCT)或原发性脊髓肿瘤是一种罕见的病变,仅影响少数人群。然而,如果不进行治疗,它们会导致严重的神经功能障碍、发病率和潜在的死亡率。最常用的分类方案是基于病变相对于硬脑膜和脊髓实质的解剖位置。使用这一方案,脊柱肿瘤被描述为出现在硬脑膜内(硬膜内)或外(硬膜外)。大多数脊柱肿瘤是硬膜外的,通常是转移性的。硬膜内脊髓肿瘤进一步细分为位于脊髓实质外部(髓外)或内部(髓内或IMSCT)。髓内肿瘤仅占脊柱肿瘤谱的10%,因为这些病变发生在硬膜外方面的病例中占60%,并且在硬膜内和髓外的病例中占30%。它们大多是神经胶质肿瘤。室管膜瘤和低级别星形细胞瘤是主要的组织学类型。外科手术切除是主要策略,脊髓髓内肿瘤手术难度大吗?这可能是非常具有挑战性的。辅助疗法有一个非常有争议的角色。

脊髓髓内肿瘤手术难度大吗
1911年,Elsberg和Beer完成了第一例脊髓实质内肿瘤的成功手术切除。在随后的一个世纪里,除了手术技术的改进,如手术显微镜、无菌技术、术中脊柱监测和放射学方法,对这种疾病的认识也取得了许多进展。这些成就改善了患者的预后,如功能恢复和生活质量。吉德蒂以及其他人通过对1951年至1978年间治疗的129例脊髓髓内胶质瘤(室管膜瘤和星形细胞瘤)的长期随访报告,阐明了通过改进外科技术和治疗,患有这些疾病的患者预后较好。他指出,与1951年至1967年相比,1967年至1978年期间的手术结果消除了手术死亡率;在同一时期,根治性切除和改善功能的结果有所增加。
无症状患者最佳治疗方案是什么?
没有手稿具体说明IMSCT无症状患者的管理或干预时机方面的最佳治疗策略。然而,阿迦哈尼以及其他人报告了一项内部对照的回顾性审查,被评为低质量证据,详细说明了82例脊髓髓内室管膜瘤的手术治疗。作者根据体征和症状分析了患者的术前神经状态,并将其与术后神经状态相关联。88%(72/82)的患者术前有神经功能缺损,而其余12%(10/82)的患者检查时没有临床症状。在10名无神经功能缺损的患者中,9名患者主诉疼痛。作者指出,在有神经功能缺损的患者群体中,症状持续时间更长,为37个月对抗分别是21个月。在神经功能缺损队列中,手术导致神经功能改善40%,稳定44%,恶化14%,手术死亡率为1%。这与手术切除后90%稳定,10%神经功能恶化的无神经功能缺损患者进行了比较。作者得出结论,在没有神经功能缺损的患者中切除IMSCT导致神经功能或症状的稳定或改善,其发生率与有神经功能缺损的患者相似。作者总结说,外科手术是没有神经功能缺损的患者的一种治疗选择;他们报告了30%的解决,60%的稳定和10%的症状恶化。应该注意的是,IMSCT的手术切除需要解剖神经束,因此对这些结构存在固有的风险。尽管这些手术风险在过去的几十年中已经降低,但是仍然存在切除后神经系统恶化的可能性。因此,不推荐对无症状患者预防性切除假定的脊髓肿瘤。
外科治疗的开始
Greenwood在1963年发表的最早系列文章是对10例脊髓髓内肿瘤患者的手术治疗和结果的回顾性分析。该队列包括9例室管膜瘤和1例畸胎瘤,术后平均随访9年(范围2-21年)。作者没有报告手术切除时机的客观数据,但基于多年的临床实践,手稿的结论是“早期手术更好”然而,作者指出,该系列是有限的,因为它是一个回顾性病例系列,数据不完整,因此有相当大的患者偏倚。后来,在1981年,吉德蒂报道了129例脊髓髓内神经胶质瘤;同样,也没有讨论或报道根据症状或体征进行手术干预的时机。然而,他指出神经恢复严格依赖于患者术前神经状态的程度。此外,他得出结论,最佳治疗结果在具有中度神经功能缺损和体征和/或症状临床病史不超过2年的患者中实现。费兰特以及其他人进一步报道了62例髓内室管膜瘤,均切除并随访3-30年。作者也没有讨论手术干预的时机,但是报道了患者术前的神经状态与短期存活率无关。然而,通过一系列随访检查,长期(20年)存活与更严重的术前神经状态直接相关。许多外科医生已经报道了这些观察结果,即术前症状持续时间与术后神经功能缺损相关。
爱泼斯坦以及其他人在对38例椎管内室管膜瘤的回顾中,报道了这些病变的进行性;患者通常有长期的主要感觉症状(排尿困难)的既往病史,随着时间的推移,这些症状会发展为运动功能障碍。术中,他报告说,有长期症状的患者在肿瘤周围有一个非常致密或萎缩的脊髓实质,只有几毫米厚。因此,他推测,在有扩展症状或术前神经功能缺损的患者中,神经功能的恶化是由于对这种细的或萎缩的脊髓的处理。他的结论是,由于与神经功能障碍相关的危险增加,因此手术应在“诊断后且患者神经状况良好时立即进行。”
麦考密克以及其他人在一个独立的回顾性系列中,报告了12年间23例脊髓髓内室管膜瘤手术治疗患者的详细资料。作者指出,IMSCT的自然史是神经功能的渐进性下降。作者报告说,如果不进行干预,神经功能会逐渐衰退;此外,由于肿瘤内出血的可能性,存在急性神经恶化的内在风险。在他的系列研究中,9%(2/23)的患者观察到这种瘤内出血现象。这些肿瘤内出血作为神经恶化的病因的发现在开放手术切除时得到了证实。萨米以及其他人报告了15年间100例IMSCT的手术治疗,并分析了许多术前因素。他得出结论,决定患者术后长期神经功能结果的最重要因素是患者术前的神经状态或损伤。总的来说,文献清楚地证明了患者术前的神经状况或功能状态是患者术后功能和/或神经状态的最大预测因素。因此,为了维持神经功能,建议在患者神经功能恶化的过程中尽早手术切除IMSCT,而不是延迟干预,直到出现明显的神经功能缺损。
IMSCT的一个亚类是恶性星形细胞瘤(WHO级),其早期手术干预与保留的神经系统检查、功能状态或生存率无关。科恩以及其他人详细回顾性分析了19例髓内恶性星形细胞瘤,均行根治性手术切除。患者诊断前的症状持续时间为17周;不幸的是,由于疾病进展,死亡率为70%(15/19)。手术后6个月确定立即存活率;手术切除的范围和手术干预的时机都与患者的预期寿命或功能结果无关。
临床上进行性髓内肿瘤何时应该进行外科手术?
-对于临床进行性IMSCT患者,手术干预是必要的,因为术前神经状态是术后神经功能最重要的预测因素。
残留或复发骨髓干细胞移植的辅助治疗
大多数关于复发或残留IMSCT辅助治疗的文献由回顾性病例系列组成,被评定为低质量证据。有几篇手稿论述了放射疗法的结果而另一些详细描述了化疗药物的结果。这一发现的例外是2项关于脊髓髓内神经胶质瘤化疗的前瞻性研究。这些研究被评为低质量证据。
现有文献有许多缺点,部分困难在于这些肿瘤相对罕见。因此,为了获得更多的回顾性病例系列,这些研究必须跨越几十年。在此期间,典型地,手术、放射和化疗治疗逐渐改变。可用的文献也受到患者群体通常是异质的事实的污染。即使在一个案件系列中;包括手术切除范围、辅助治疗的增加和肿瘤分级在内的因素都是可变的。
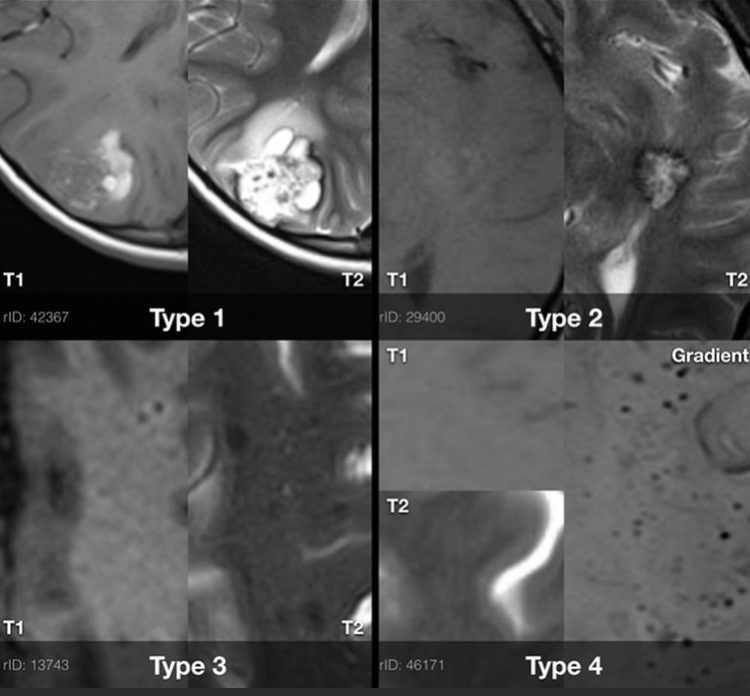
髓内肿瘤的治疗策略在很大程度上取决于肿瘤的组织学和分级。为了获得组织学组织诊断以制定治疗建议,需要进行开放性活检方面的手术干预。然而,同一标本的跨机构病理分析可能产生不同的结果;这已经在儿童癌症组高等级中被注意到神经胶质瘤研究CCG-945。目前世界卫生组织(WHO)对星形细胞瘤的分级包括1级(毛细胞性)、2级(低级)、3级(间变性)和4级(多形性胶质母细胞瘤)。室管膜瘤的典型特征是低级别或间变性。大多数IMSCT在组织学上是良性的,但高级别胶质瘤(WHO级和4级)仍占髓内胶质瘤的大约10%。
对于脊髓髓内室管膜瘤,手术切除是主要的治疗方法,因为局部和颅内复发的风险极低。然而,脊髓髓内星形细胞瘤很难切除,因为可能不存在明显的肿瘤-脊髓界面;较高的分级(世界卫生组织3级和4级)倾向于表现出较高的神经轴局部和远处复发率。因此,一些作者主张对这些肿瘤类型进行术后脊髓或颅脊髓放射治疗。大多数系列研究表明,放射治疗可以提高局部肿瘤控制率和总生存率。
对于室管膜瘤,大多数系列报道在联合手术和术后放疗后5年和10年生存率为50%至100%。使用的放射治疗的典型剂量范围为4000至5400 cGy,但尚未发现剂量反应关系。对于低度恶性IMSCT星形细胞瘤,据报道术后放疗的5年生存率为60%至90%。同样,没有剂量-反应关系。对于高级别星形细胞瘤,结果是令人沮丧的;尽管有辐射,但长期存活率很低。
化疗作为髓内肿瘤手术治疗的辅助手段在儿科人群中很有吸引力,因为在这个年龄组中放射的有害作用。尽管文献中充满了关于术后化疗效果的回顾性病例报告和系列报告,文献综述确定了2项前瞻性研究。
张伯伦,在2002年,报告了他们对10名复发性髓内室管膜瘤成年患者口服足叶乙甙治疗的前瞻性研究结果。所有患者手术和放疗均失败;此外,4名患者之前使用不同药物进行的化疗失败。治疗副作用包括脱发、腹泻、体重减轻和骨髓抑制;未发现与治疗相关的死亡率。在治疗周期之间,每8周进行一次对比增强脊柱成像。在1个周期的依托泊苷治疗后,3名患者出现疾病进展,2名患者出现部分缓解,5名患者病情稳定。中位稳定病程为15个月。
艾伦以及其他人,在1997年,报道了用“8合1”化学疗法治疗的结果。在这项研究中,13名患有高级髓内星形细胞瘤的儿童被前瞻性地纳入儿童癌症组(CCG)方案945;这包括手术,然后在放疗前进行2个疗程的“一天8种药物”(8合1)化疗,以及8个疗程的放疗后化疗。值得注意的是,肿瘤切除量变化很大,6例患者切除率大于90%,4例次全切除,3例肿瘤活检。疾病的程度也各不相同;6例患者在分期磁共振上有软脑膜强化的证据。治疗依从性低于100%;13名患者中有8名完成了至少80%的处方化疗。关于放射治疗,5人接受了颅脊髓放射治疗,5人接受了脊髓放射治疗。作者报道5年无进展率为46%±14%,总生存率为54%±14%。随访时,7例患者仍然存活;5例病情稳定,2例未发病。虽然与其他研究相比,他们的结果是令人满意的,但不可能将患者的生存归功于治疗方案的任何一个部分。作者总结说,强化化疗在这种高危人群的治疗中有一定作用。
放疗和化疗在复发或残留脊髓髓内肿瘤的治疗算法中有作用吗?
-辐射
.建议对复发或残留的高分级(世卫组织3级和4级)IMSCT进行放射治疗
-化学疗法
.弱推荐。非常低质量的文献。
.化疗是复发或残留高分级(世卫组织3级和4级)IMSCT的一种治疗选择。
结论
IMSCT具有不同的组织学,尽管通常是星形细胞瘤和室管膜瘤。被诊断患有进行性神经功能衰退的IMSCT患者应进行手术活检和切除,因为决定患者术后长期神经功能结果的最重要因素是患者术前的神经功能状态。这与被发现患有偶发IMSCT的无神经症状患者形成对比。脊髓髓内肿瘤手术难度大吗?由于手术切除的固有风险,建议对这些患者进行一系列临床和影像学检查。不幸的是,对于大多数IMSCT来说,放疗和化疗的辅助治疗并没有显示出显著的益处,因此应该保留作为恶性星形细胞瘤(WHO级)的治疗选择。
INC国际神经外科医生集团,国内脑瘤患者治疗新选择,足不出户听取世界神经外科大咖前沿诊疗意见不是梦。关注“INC国际神经科学”微信公众号查看脑瘤治疗前沿资讯,健康咨询热线400-029-0925,点击立即预约或在线咨询直接预约INC国际教授远程咨询!

 400-029-0925
400-029-0925