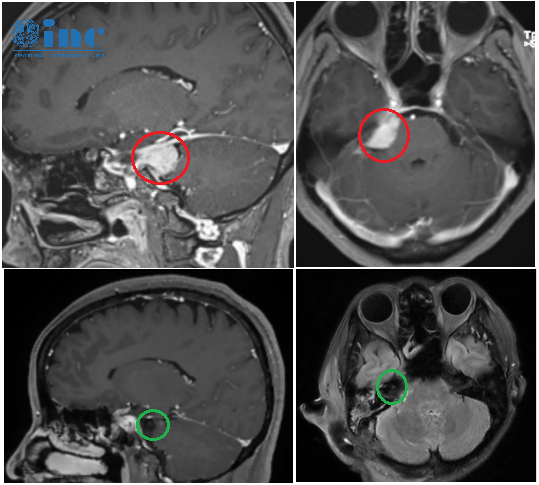
松果体囊肿是一种比较常见的先天性疾病。松果体是大脑中一个产生褪黑激素的小器官,褪黑激素帮助调节其他激素,维持身体的昼夜节律。而松果体囊肿是因松果体实质发生坏死所致的继发性囊变,是由于第三脑室顶部闭合障碍留下的小囊肿或因原来应分化的神经胶质细胞原始细胞残留演变为一个较大的室管膜里的囊肿。
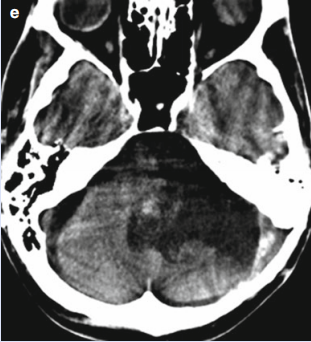
松果体囊肿CT表现
松果体区囊肿是恶性肿瘤吗?
松果体区囊肿是恶性肿瘤吗?松果体囊肿是比较常见的,大多数患者都是进行头部CT扫描或MRI中偶然发现,头颅MRI成像显示的松果体区囊肿通常以良性多见。美国Robert M. Starke等为区分松果体囊肿良性或恶性开展临床研究,作者从医学数据库中收集到1998年至2004年间,在MRI影像学上诊断为良性松果体囊肿的79例患者资料,79例患者中,男性26例,女性53例;年龄9-86岁,中位数为38岁。MRI成像显示,病变大小1-20mm,中位数为5mm;2例(2.5%)有钙化,7例(9%)为多囊性,25例(32%)强化。
松果体区囊肿是恶性肿瘤吗?对患者的随访中,随访时间0.5-13年,中位数为3年。随访期间,7例(9%)病灶增大,8例(10%)病灶内出血,11例(14%)出现脑积水,9例(11%)进行脑室腹腔分流术,12例(16%)在后来的活检或手术切除的标本作病理学检查诊断为恶性肿瘤。多因素分析显示,MRI上病灶存在强化(OR=1.6;95% CI,2.86-74.74;p=0.013)和病灶内出血(OR=26.9;95% CI,3.4-212.7;p=0.022)为继发脑积水的预测因子。病灶体积增大和继发脑积水提示病灶为恶性肿瘤。此外,MRI上病灶强化(OR=8.8;95% CI,2.0-38.6;p=0.004)和病灶内出血(OR=6.8;95% CI,1.1-40.5;p=0.036)是恶性肿瘤的预测因子。

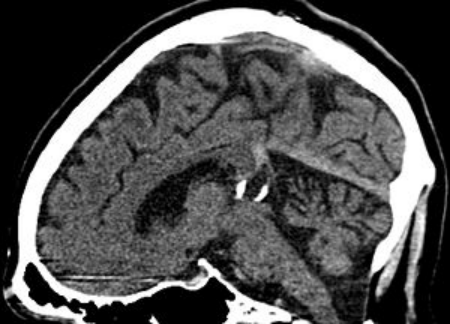
松果体区囊肿病理图
综上所述,松果体囊肿大部分为良性病变;如果MRI上显示病灶体积进行性增大、病灶强化和发生出血卒中,提示为恶性肿瘤;而且后期脑积水的发生率较高,必须引起高度重视。
患了松果体囊肿,该怎么办?
大多数患有松果体囊肿的人没有任何症状。只有少部分松果体囊肿可能引起头痛、脑积水、盖伦静脉阻塞(大脑底部的静脉)、帕里诺氏综合征(与垂直眼球运动障碍有关的眼部问题)或其他症状。治疗通常只在囊肿引起症状时才考虑,如果患者没有引起症状,一般则不需要治疗。治疗包括囊肿的手开放或立体定向清除、立体定向抽吸和/或脑脊液分流(一种从大脑中引流液体的方法)
松果体囊肿的更佳治疗方案取决于许多因素,包括囊肿的大小以及它是否与症状相关。例如,不引起症状的小囊肿不需要任何治疗。
如果囊肿引起症状,根据囊肿的大小和出现的症状,治疗可能包括开放或立体定向囊肿切除、立体定向抽吸或脑脊液分流(用于从大脑中排出液体的程序),放射疗法可考虑治疗后复发的囊肿。
对于大多数需要治疗的松果体囊肿患者来说,一直以来,显微外科手术是主要切除松果体囊肿的办法。以下标准作为手术指征:
(1)垂直注视麻痹或双视力,在影像学上观察到中脑受压;
(2) 梗阻性脑积水;
(3) 以1.5~2cm为大小的序贯成像研究中囊肿的生长情况;
(4) 是否存在显示松果体肿瘤的固体成分;
(5) 囊肿较大直径>20毫米,与头痛、视觉障碍、精神症状或感觉障碍等非特异性症状有关。
手术的目的始终是完全切除松果体囊肿。只有完全切除,患者预后才会好,否则切除不干净,可能导致复发。然而松果体位于颅腔中心深部,周围被重要的脑组织结构及重要的神经血管组织包围,而且功能繁多,对人体又很重要,不能被损伤,否则容易致残或发生生命危险,所以手术难度很大。对于松果体囊肿手术,INC国际神经外科医生集团旗下世界神经外科顾问团成员德国巴特朗菲教授、法国Sebastien Froelich教授、加拿大James T. Rutka教授是非常擅长的,在他们从医生涯中,经他们治疗的松果体囊肿患者,其预后都很好,大多数都得到了全切,而且术后神经功能无新的损伤。
并且以上教授共同作为INC旗下世界神经外科顾问团(WANG)的教授,在INC中国上海代表处,便可以通过INC国际远程咨询得到他们的第二诊疗意见。为了促进中外神经外科技术的交流、发展与提高,INC主办了两次世界神经外科顾问团年会,一次全球首创的世界知名神外杂志主编团中国见面会学习班,且多次主办了INC海外神经外科专家组织的专场学术沙龙,而国内的松果体囊肿、胶质瘤、脊索瘤、海绵状血管瘤等神经外科患者也可以不出国门,就有机会得到世界知名神经外科专家提供的第二诊疗意见甚至是在国内三甲合作医院开展的神经外科高质量手术。针对个别需要出国接受更高水平国际治疗的国内患者而言,他们也可通过INC国际神经外科医生集团中国代表处获得INC世界高水平神外教授团提供的国际前沿诊疗方案。
参考文献:Fakhran S, Escott EJ. Pineocytoma mimicking a pineal cyst on imaging: true diagnostic dilemma or a case of incomplete imaging?. American Journal of Neuroradiology. 2008; 29:159-163. http://www.ncbi.nlm.nih.gov/pubmed/17925371.
Al-Holou WN, Maher CO, Muraszko KM, Garton HJL. The natural history of pineal cysts in children and young adults. J. Neurosurg. Pediatrics. February 2010; 5(2):162-166.https://www.ncbi.nlm.nih.gov/pubmed/20121364.
Moschovi M and Chrousos GP. Pineal gland masses. UpToDate. Waltham, MA: UpToDate; July 28, 2016; https://www.uptodate.com/contents/pineal-gland-masses.
Choy W, Kim W, Spasic M, Voth B, Yew A, Yang I. Pineal cyst: a review of clinical and radiological features.Neurosurg Clin N Am. July, 2011; 22(3):341-351. https://www.ncbi.nlm.nih.gov/pubmed/21801982.
Bosnjak J, Budisic M, Azman D, Strineka M, Crnjakovic M, Demarin V. Pineal gland cysts--an overview. Acta Clin Croat. September 2009; 48(3):355-358. https://www.ncbi.nlm.nih.gov/pubmed/20055263.
Milroy CM, Smith CL. Sudden death due to a glial cyst of the pineal gland. J Clin Pathol. March, 1996; 49(3):267-269. https://www.ncbi.nlm.nih.gov/pubmed/8675746.
- 文章标题:松果体区囊肿是恶性肿瘤吗?
- 更新时间:2021-03-19 15:53:32
INC国际神经外科医生集团,国内脑瘤患者治疗新选择,足不出户听取世界神经外科大咖前沿诊疗意见不是梦。关注“INC国际神经科学”微信公众号查看脑瘤治疗前沿资讯,健康咨询热线400-029-0925,点击立即预约或在线咨询直接预约INC国际教授远程咨询!

 400-029-0925
400-029-0925