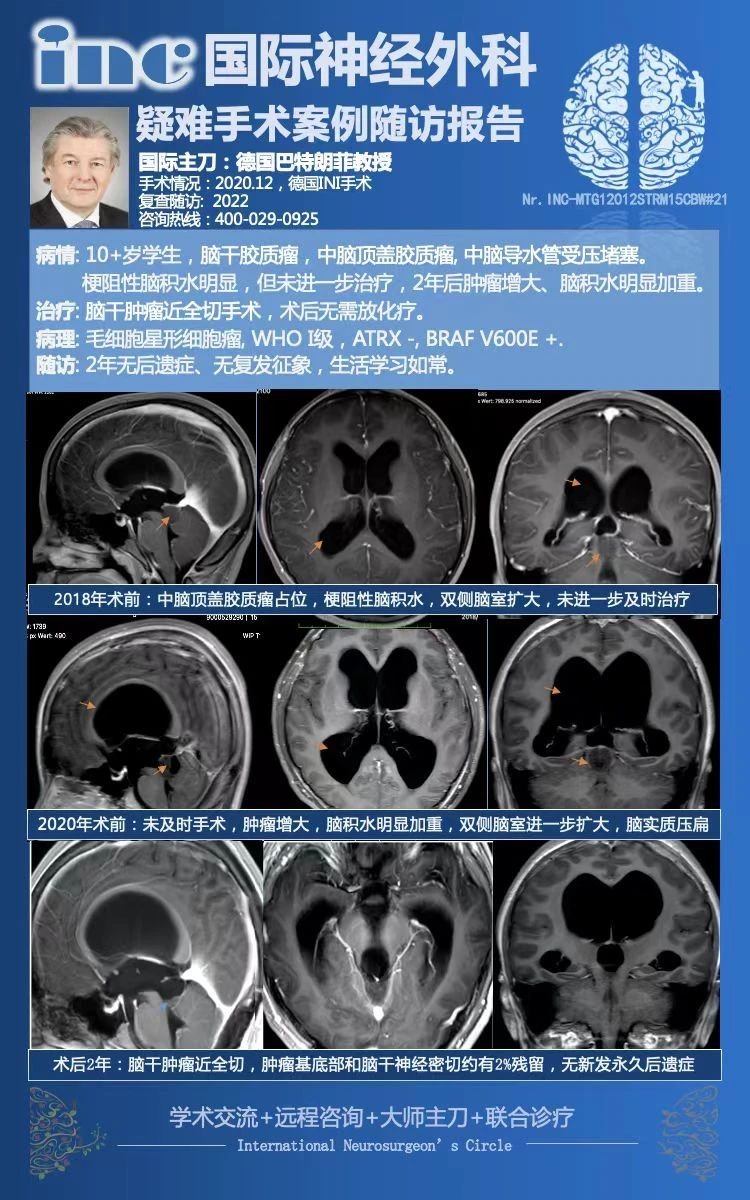
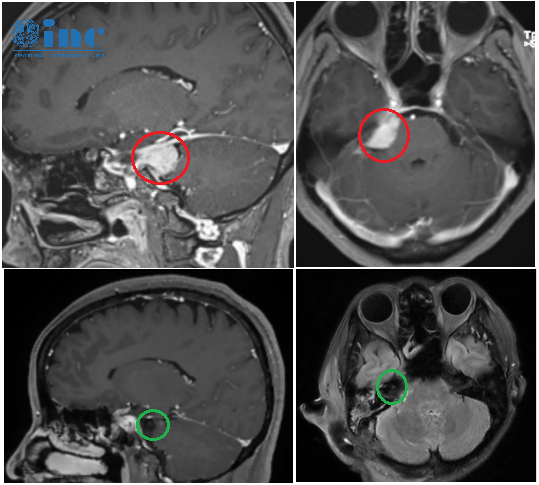
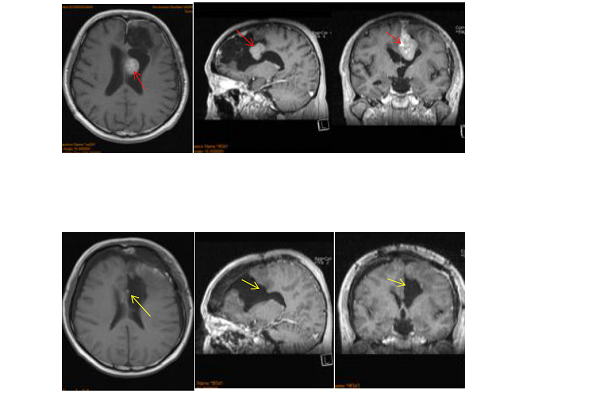
53岁的李阿姨一直有慢性头痛的病史,刚开始一家人都以为这只是个头疼脑热的小毛病,直到有一天,李阿姨因突发癫痫送医,结果被查出大脑左额凸面及前段大脑镰旁有肿瘤占位,于是立即进行手术切除,病理结果是“多发脑膜瘤”。
好在幸运的李阿姨遇到了专长颅内肿瘤极大范围切除手术的德国巴特朗菲教授,并在专家所在的德国汉诺威INI国际神经学研究所接受了由教授亲自实施的肿瘤全切术。

手术后第二天李阿姨即可下床进行康复锻炼,术后13天步行出院。如今已是李阿姨手术后的第3年,神经功能无任何异常,且并无复发痕迹。为表感激和祝福,李阿姨一家人还专程来沪亲手赠送给巴特朗菲教授自己的书法作品。
脑膜瘤到底是一种什么样的存在?
脑膜瘤起源于脑膜上皮,是颅内肿瘤较常见的一种。90%以上的脑膜瘤都是良性的,当然也有少数的脑膜瘤可以是恶性的(发生率占颅内脑膜瘤的0.9%~10.6%,平均为2.8%),恶性脑膜瘤往往生长迅速,手术切除之后容易复发。临床上还有8%脑膜瘤是多发性的,它是指在颅内不同部位长了好几个脑膜瘤。
用鸡蛋做比方,鸡蛋壳相当于颅骨,鸡蛋壳里面的那层软膜就相当于大脑的脑膜,所不同的是人的脑膜是三层的,包括硬脑膜、蛛网膜、软脑膜。确切的说,脑膜瘤是起源于大脑蛛网膜层的帽状细胞,所以在蛛网膜绒毛分布比较集中的区域,脑膜瘤是比较常见的,比如大脑半球的凸面、大脑镰旁、矢状窦旁、蝶骨嵴、嗅沟、鞍结节、脑室、斜坡等部位。
李阿姨的多发脑膜瘤就是长在大脑左侧凸面及大脑镰旁,这些特殊部位毗邻大脑的诸多功能区和神经血管,手术全切难度之大,风险之高,令众多神经外科望而却步。这也正是他在国内只做了部分切除以及肿瘤很快复发的主要原因。
5、部分患者除局部颅骨呈骨瘤样增生外还会出现瞳孔改变、呕吐等表现,这可能就是巨大脑膜瘤。
脑膜瘤前期没症状,是观察还是手术?
手术治疗仍然是脑膜瘤较主要的治疗方法,随着医学的高速发展,放射治疗、分子靶向治疗、化疗、术前动脉栓塞治疗等逐渐成为了辅助治疗方法,这些辅助治疗对减少术中出血、防止肿瘤的复发都取得了不错的治疗效果。
外伤、事故后做核磁检查后意外发现有脑膜瘤,但并无不良症状,这种情况下一定要手术吗?对于这个问题,INC国际神经外科医生集团旗下组织世界神经外科顾问团(WANG)成员、世界神经外科联合会(WFNS)教育委员会现任主席巴特朗菲教授是这样解答的——“如果瘤体小、多次复查变化不明显,甚至出现部分钙化,观察就是很恰当的处理方式。但如果脑膜瘤位于脑功能区,或者复查期间发现它不老实,逐渐增大了,或因肿瘤的膨胀性生长,患者往往以头痛和癫痫为首发症状,依肿瘤部位不同,可以出现视力、视野、嗅觉或听觉障碍及肢体运动障碍等,就要及时治疗了。”
手术切除率决定着复发率的高低
脑膜瘤既接受颈外动脉系统如脑膜动脉、板障血管供血,又接受颈内动脉系统如大脑前动脉及大脑中动脉供血,或椎-基底动脉系统的分支供血,故血供非常丰富。由于上述特点,这就决定脑膜瘤的手术原则是:控制出血、保护脑功能、力争全切。
除了脑膜瘤本身的级别(I级、II级、III级)以外,脑膜瘤切除的程度是影响脑膜瘤复发的第一位重要因素。国际上脑膜瘤切除的分级多采用Simpson分级。

Ⅴ级:单纯肿瘤减压或活检。近年来很多学者通过临床和基础观察提出Simpson0级切除的概念,也就是切除受累硬膜周围2cm的正常硬膜。
I级脑膜瘤一般是良性肿瘤,与周围脑组织界限清楚,大部分肿瘤可行Simpson 0 级切除治愈。对于II级和III级的脑膜瘤,可采用I-V 级法,但是术后易复发。研究显示,SimpsonⅠ、Ⅱ级术后5年肿瘤复发率为4%~9%,SimpsonⅢ、Ⅳ级术后5年肿瘤复发率25%~45%,且随着随访时间的延长复发率逐渐增高。

图片来源文献名:The Simpson grading revisited: aggressive surgery and its place in modern meningioma management (Kaplan-Meier estimates, both p < 0.001). The impact of the degree of resection increased with the WHO grade.
显微外科手术:以“安全”为前提的完整切除
当今神经外科手术技术飞速发展,以高科技显微镜、术中核磁、术中神经导航等多台高科技精密仪器辅助下的显微外科手术以其微创、安全性高、精准高效等优势在世界神经外科领域内备受青睐。
在巴特朗菲教授一篇关于枕骨大孔腹外侧脑膜瘤手术切除的论文中很好地证实了显微外科手术切除腹侧及腹外侧大孔脑膜瘤是一种安全、值得推荐的手术方法。该论文报告了19例经背外侧枕下经髁入路手术的大孔脑膜瘤患者的经验,每一个病例中都实现了肿瘤的完全切除,通过案例术后效果跟踪,巴特朗菲教授强调了这些病变的显微外科手术切除意义包括两个重要方面,一是基于每个患者的显微解剖细节能够有非常细致和个性化的术前手术方案定制,这使得手术的安全性和精准度大大提高,二是在过去的5年里,这些病例都没有死亡,也没有神经并发症,这种效果不论是对于医生还是对于患者来说,无疑都是非常振奋人心的。

国际盛名的脑膜瘤手术大师——德国巴特朗菲教授
颅内肿瘤切除可谓是十分精细的手术,这就要求主刀医生具备高水准的技术水平、丰富的临床经验和胆大心细手巧的良好素质。而为李阿姨进行手术的巴特朗菲教授完全符合这样的必备条件。
临床上,巴特朗菲教授接触的类似李阿姨这样的复杂脑膜瘤案例还有很多,比其更复杂更高难度的脑干、颅底肿瘤病例更是数不胜数。巴特朗菲教授极为擅长根据每位患者的实际情况定制手术方案和干预措施,且能熟练地在颅底、丘脑、垂体、视神经和脑内深层病变区域实施高切除率手术,目前已为无数脑膜瘤、脑胶质瘤、海绵状血管瘤、垂体瘤、脊髓肿瘤等患者成功施行90%甚至以上切除率的肿瘤切除术、动脉瘤夹闭术、血管畸形手术,也因而拥有很多来自世界各地的脑肿瘤患者“粉丝”,在中国,他还被亲切地称为“巴教授”。

针对李阿姨的情况,巴特朗菲教授取患者仰卧位、前额部冠状切口、左侧为主。右侧额骨骨瓣过矢状窦,完全暴露矢状窦前1/3,及部分右侧额部硬脑膜。完全切除所有肿瘤,扩大切除左额硬脑膜,到达正常厚度硬脑膜为止。全切前段大脑镰,切除前1/3上矢状窦及下矢状窦。受累颅骨的内板以磨钻磨除后复位。手术实现脑膜瘤Simpson 0级切除,完美地保护了正常的脑组织结构,展现了其世界水准的技术水平和大师风采。
INC温馨提示:目前,颅内脑膜瘤不管是良性还是恶性还是多发,通过吃药是无法解决根本问题的,尽可能完整地手术切除是行之有效甚至达到治愈的治疗方法。如果一旦出现上文描述的这些症状,需尽快到正规医院检查、诊断并及时做出相应治疗。
- 文章标题:慢性头痛原来是多发脑膜瘤“作怪”,是观望还是手术?
- 更新时间:2020-09-08 13:26:57
INC国际神经外科医生集团,国内脑瘤患者治疗新选择,足不出户听取世界神经外科大咖前沿诊疗意见不是梦。关注“INC国际神经科学”微信公众号查看脑瘤治疗前沿资讯,健康咨询热线400-029-0925,点击立即预约或在线咨询直接预约INC国际教授远程咨询!

 400-029-0925
400-029-0925