引言:脑子里长了瘤,比如脑膜瘤、脊索瘤、颅咽管瘤、垂体瘤等颅底肿瘤疾病,遇见了这些头等大事儿,手术通常是一解决之道。经常会有患者问:我的脑瘤手术是微创么?手术一...
引言:脑子里长了瘤,比如
脑膜瘤、
脊索瘤、
颅咽管瘤、
垂体瘤等颅底肿瘤疾病,遇见了这些“头”等大事儿,手术通常是一解决之道。经常会有患者问:我的脑瘤手术是微创么?手术要“开颅”才能解决吗?事实上,并非如此,手术入路主要取决于瘤种、大小、生长特点、位置及医疗条件等诸多因素。
颅底脊索瘤以其临床侵袭性而闻名,尽管其组织学特征相对良性。目前的治疗标准包括一次出现时的较大手术切除,然后放疗(较好是粒子放疗)。众所周知,手术中肿瘤切除的范围在无进展生存期(PFS)和总生存期(OS)中起着重要作用。然而颅底脊索瘤手术一直是国际神经外科医生面临的较大挑战,国际范围内能成功驾驭此类手术的神经外科专家并不多。
侵袭性脊索瘤的手术挑战
脊索瘤手术之难,难在何处?一是肿瘤高度恶性,二是所在位置复杂。颅底脊索瘤常如此生,背靠脑干,顶上垂体,两边海绵窦(眼、面神经所在),还常质地坚硬、侵蚀骨质,神外较大的两难之地——脑干、海绵窦,这脊索瘤全包了。在此大脑凶险之地,手术要把肿瘤准确切除,且不伤及脑干、海绵窦内丰富的神经血管,稍有马虎就会酿成大祸,轻则神经损伤,重则瘫痪。难度大、风险高、治愈率低,这场手术注定是一场生死“硬仗”。要想实现脊索瘤的切除,手术往往如切如磋,如琢如磨,对主刀医生、对手术器械、对手术室设备环境更是要求较高。
一旦脊索瘤包绕了周围重要结构,比如和颅内的脑干、基底动脉、颈内动脉、下丘脑粘连的紧密的时候,如果想通过手术达到良好的治疗效果,更加困难。当肿瘤当硬膜内扩张发生时,动脉被脊索瘤包裹住,此时会增加手术的复杂性和长期性神经后遗症的风险并降低完全切除的可能性。由于存在脆弱的穿支动脉和位于中线位置,椎基底动脉包裹可能更大的障碍。有趣的是,肿瘤残余大多位于椎基底动脉。残余肿瘤通常是由于没有见到病变而残留或由于切除风险太大而主动残留。
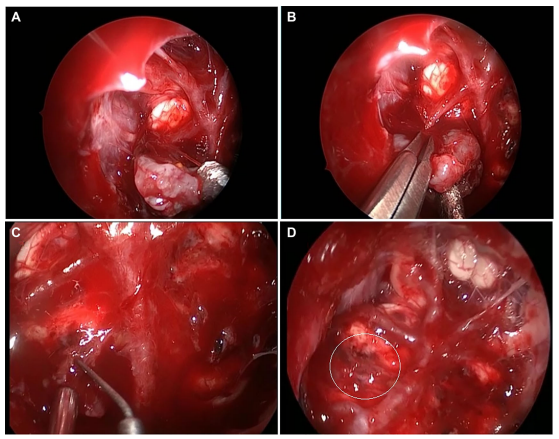
图1:逐步内镜鼻内剥离附着于脑干前和基底动脉的脊索瘤。A.初始钝性剥离将肿瘤与基底动脉和脑干分离。B.用剪刀在肿瘤的一侧进行尖锐的解剖。C.从基底动脉上的穿支血管上顺利切除肿瘤的较后一部分。D.穿支血管上留有少量残余的较终视图(圆圈)。
得益于不同的手术技术,颅底脊索瘤全切或次全切实例两则
INC国际神经外科顾问团成员、国际神经外科联合会(WFNS)颅底手术委员会主席以及法国巴黎Lariboisiere医院神经外科主席Sebastien Froelich教授在对脊索瘤包裹椎基底动脉是否会增加手术风险并阻碍切除的完整性的研究中,发表了相关案例,结果发表在2020年9月的《Oper Neurosurg(Hagerstown)》杂志中。
我们的脑壳,学名颅骨。
脑肿瘤长在颅骨内,大多数脑肿瘤需要打开颅骨才能接近肿瘤,也就是我们平时说的开颅手术,通过手术把肿瘤全部切掉,这样做一是为了明确病理,二是减轻肿瘤负荷。而神经内镜经鼻手术主要利用鼻腔的天然通道,顺畅自然地到达手术区域进行手术,在神经外科领域也占有一席之地。其实,不管是开颅手术,还是经鼻内镜手术,不同类型的颅底脊索瘤患者均能受益其中。手术入路主要取决于肿瘤硬膜内延伸的程度、侧位、上颈椎和颅颈交界处(CVJ)的受累程度等。以下这两则案例可以帮助我们更加直观的了解。
不开颅、微创下的神经内镜手术切除
神经内镜是现代科学技术为神经外科医生带来的一双“慧眼”。颅底脊索瘤起源于颅底中线区域骨质,为硬膜外肿瘤。对于该类肿瘤,经鼻入路可通过鼻腔自然通道直接到达肿瘤本身,可避免牵拉脑组织,同时可减少损伤肿瘤周围重要结构的风险。随着神经内镜设备的不断更新以及神经内镜经鼻手术技术的不断进步,目前神经内镜技术已成为颅底脊索瘤的优选治疗方法。
概括来说,神经内镜手术有以下几点优势:
1、能通过狭小的通道到达深处的病变组织,不用开颅,出血量少,实现“微创”。
2、可以近距离抵达病变位置,且术中视野良好、立体感强,能靠近肿瘤去观察肿瘤及周边血管、神经、脑组织等,同时避免对正常脑组织的牵拉,也避免盲目穿刺导致的出血。
3、神经内镜还可在术中提供实时图像,将内镜置入瘤腔中检查有无肿瘤残余,从而更细致地控制深部肿瘤的切除范围,全切率高且避免术后复发。
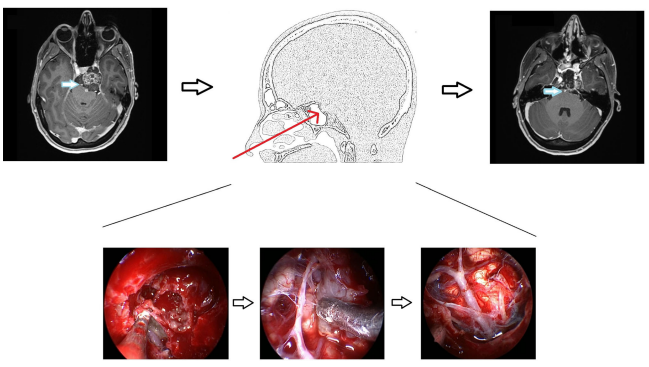
病史摘要:一名38岁斜坡脊索瘤女士,脊索瘤包裹基底动脉和左大脑后动脉,经鼻神经内镜次全切除后,并无神经功能缺损,无其他并发症,后续接受质子放疗。
图2所示:神经内镜经鼻手术的说明性案例。左图:术前MRI显示上斜坡脊索瘤包裹基底动脉和左大脑后动脉(箭头)。中间图:显示手术入路和术中肿瘤从血管逐步剥离的图像。右图:术后MRI显示肿瘤几乎完全切除。
Froelich教授利用神经内镜技术筷子手法,做到了对于高难度包裹椎动脉的颅底脊索瘤的较大限度的次全切,避免损伤周边的神经、血管及正常脑组织,将损伤和术后并发症的可能性降到了较低。
高切除率显微外科手术
对于颅底脊索瘤的手术入路目前有多种选择,开颅显微镜手术即是其中之一,这要求神经外科医生的技术手法娴熟,且能合适保障患者无神经损伤。
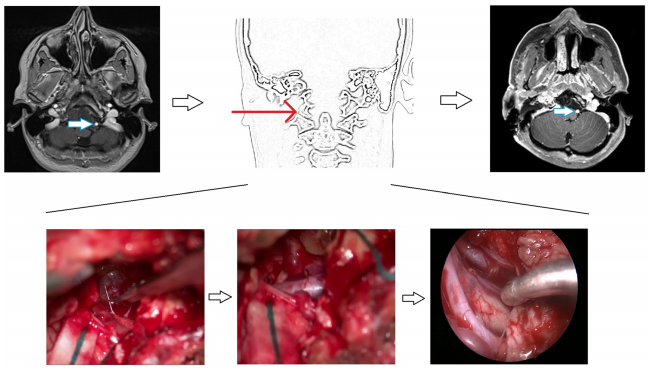
病史摘要:一名45岁的男士被发现有颅颈交界区脊索瘤后,Froelich教授为他进行的是开颅手术,同时辅以内窥镜探查,肿瘤得以完整切除,无其他并发症。
图3所示:使用前外侧入路的开颅手术的说明性案例。左侧图像:术前MRI显示颅颈交界区脊索瘤包裹左侧椎动脉硬膜内部分(箭头)。中间图:从右侧显示手术入路的示意图,以及从左侧椎动脉逐步剥离肿瘤的术中图像,在手术结束时内镜下可以看到两个保存完整的椎动脉。右图:术后MRI显示肿瘤完全切除,左侧椎动脉通畅(箭头)。
以上两则案例均出自一位在神经外科领域大有名气的青年才俊、国际神经内镜开拓者以及被誉为“颅底手术教授”法国Sebastien Froelich教授之手。他同时也是INC国际神经外科医生集团旗下国际神经外科顾问团(WANG)成员、更是年纪轻轻就当任了国际神经外科联合会(WFNS)颅底手术委员会主席。
椎基底动脉包裹肿瘤的切除技术
术前评估:无论是开颅手术还是内镜经鼻入路,都应遵从以下操作。术前评估包括较近的脑部MRI等,以评估骨质损害的程度,并帮助规划手术入路。数字减影血管造影在这些病例中很少使用,因为我们认为它在增加信息的同时具有相对侵入性。
手术入路选择:此类病变手术入路的选择取决于硬膜内延伸的程度、侧位、上颈椎和颅椎交界处(CVJ)的受累程度,以及先前手术使用过的手术入路。椎基底动脉包裹本身并不是决定手术入路的主要因素。选择手术入路的目的是一次手术尽可能完整地切除肿瘤。一开始手术的情况如此,如果手术失败对于患者打击较大。
手术设备:常规使用相关的颅神经监测和术中神经导航。
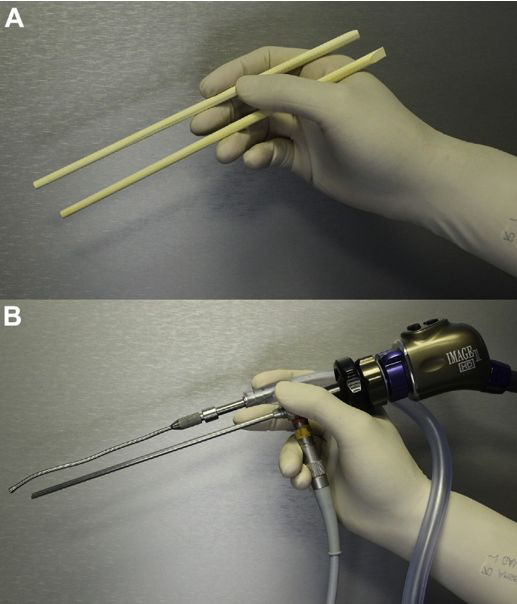
手术操作技巧:当术前MRI显示肿瘤包裹椎基底动脉时,肿瘤切除首先通过温和的去包膜,同时避免过度牵引。一旦被包裹的血管进入视野,就可以用抽吸器进行平滑的重复划动,因为脊索瘤往往是相对较软的肿瘤。使用“筷子技术”双手解剖也可用于更坚固和/或粘连严重的情况。优先考虑保留功能,而不是损伤正常脑组织下进行切除,如果肿瘤过于粘附在血管上,肿瘤残余物将自动留在原位。
图示为筷子技术,A图表示筷子夹在拇指和手指之间。B图表示内窥镜和抽吸(或其他器械)可以类似地保持在外科医生的非主导手中。旋转轴与抽吸的远端角度结合可以将小手指运动转换成暴露深度中的360度范围。
内窥镜探查肿瘤残余:使用有角度的内窥镜(开颅手术和内镜经鼻入路)进行较后一次检查是检查手术区域是否存在可能隐藏在盲点的肿瘤残留的有用的辅助手段。图2和图3显示了开颅和内镜下肿瘤切除的说明性病例。
结论
动脉包裹无疑增加了颅底脊索瘤的手术难度和血管风险。Froelich教授的研究表明:只要这种可以顺利操作,风险可接受,切除率也能得到确定,但有些情况下相关血管上的残留物会妨碍全切除。当然对于椎基底动脉包膜的患者,顺利前提下较大限度的切除比留下后遗症的全切更重要。同时,不管是选择开颅手术还是经鼻内镜手术,建议寻求在该手术领域具有丰富成功经验的专家进行,这是避免长期性神经后遗症的风险,且保障术后生活质量和相关功能的重要因素。国内颅底脊索瘤等复杂位置的脑肿瘤及脑血管病变患者,若想寻求国际上更高质量、更大范围的顺利手术切除方案,可选择远程咨询INC国际教授。
- 文章标题:得益于不同的手术技术,高难度颅底脊索瘤高切除案例两则
- 更新时间:2022-04-13 16:18:09
-
发病率只有百万分之一的 脊索瘤 一般在颅底中心线前方生长,具有分化低级别、生长缓...
2021-03-17 17:34:36
-
怎样的脊索瘤是恶性肿瘤?谨慎这5点!脊索瘤多发生于骨质,源自胚胎发育残留的脊索...
2023-12-07 15:14:31
-
骶骨脊索瘤的症状?怎么检查?骶骨脊索瘤是一种来源于骶骨残留的脊索组织的良性肿瘤...
2023-11-09 18:07:01
-
脊索瘤是一种起源于残存脊索细胞的肿瘤,一般归为低度恶性肿瘤。发病率低,百万人中...
2021-03-17 17:42:17
-
当面对脊索瘤时, 我们该如何面对? 这是一段来自真实病友的交流: 尽管这种疾病很少...
2024-02-29 10:03:19
-
骶骨恶性脊索瘤的结局?骶骨恶性脊索瘤的结局通常不良。这是一种少见但高度侵袭性的...
2023-12-06 18:09:19
-
通常,脊索瘤的治疗方式取决于脊索瘤肿块的大小、位置以及是否侵入神经或其他组织。...
2021-03-17 17:40:46
-
脊索瘤是一种少见的恶性肿瘤,起源于残留的胚胎脊索组织,年发病率低于0.1/10万。脊索...
2022-08-04 14:44:17
-
颅底脊索瘤由于其位置深在,周围毗邻众多重要的神经血管结构,使得外科治疗较为困难...
2020-07-17 17:02:02
-
脊索瘤是少见的癌性肿瘤,由胚胎组织的残余细胞发展而来,胚胎组织有助于在出生前形...
2023-05-16 18:09:26
-
当脊索瘤降临,当复发成为魔咒,请你我相信,这国际上还有人与你一起!治愈之路或许...
2024-06-23 17:44:53
-
INC福洛里希教授 脊索瘤治愈是有可能的,但切除率是关键的,这是一个较其重要的预后...
2024-04-24 10:13:01
-
本文总结了来自欧洲、美国和日本的60多名脊索瘤专家与欧洲肿瘤医学学会(ESMO)和脊索瘤...
2020-10-05 16:45:50
-
软骨瘤和脊索瘤的区别?5点辨别!软骨瘤和脊索瘤是两种不同的瘤种,它们的区别主要...
2023-12-08 16:18:09
-
软骨肉瘤和脊索瘤是不是一样的病?软骨肉瘤有三种组织学类型:标准型、间质型、低分...
2021-08-02 10:34:04
-
脊索瘤是一种不常见的生长缓慢的肿瘤,据推测它起源于脊索残余物,这些残余物可能会...
2021-10-12 11:05:18
-
脊索瘤很少见,每年约有百万分之一的人发病,这意味着每年美国约有300名患者被诊断为...
2019-08-28 16:12:00
-
脊索瘤是一种会生长在脊柱或者是颅内的少见肿瘤,每100万人中大约只有1人患病。虽说...
2019-11-13 16:36:59
-
脊索瘤是脊柱肿瘤的一种形态吗?该怎么诊断?脊索瘤是脊柱肿瘤的一种形态。脊柱肿瘤...
2023-12-11 16:56:02
-
当脊索瘤降临,当复发成为魔咒,请你我相信,这国际上还有人与你一起!治愈之路或许...
2023-11-20 09:45:23