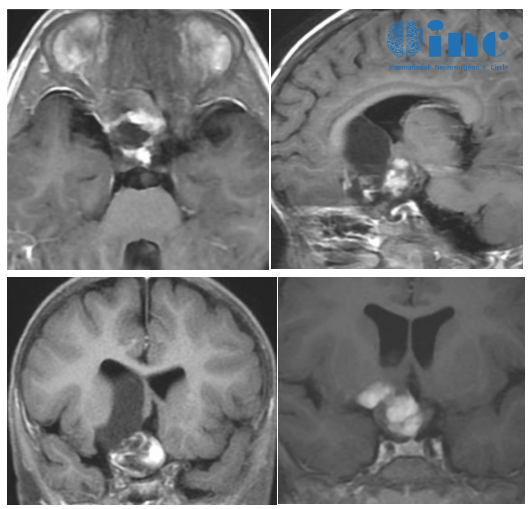
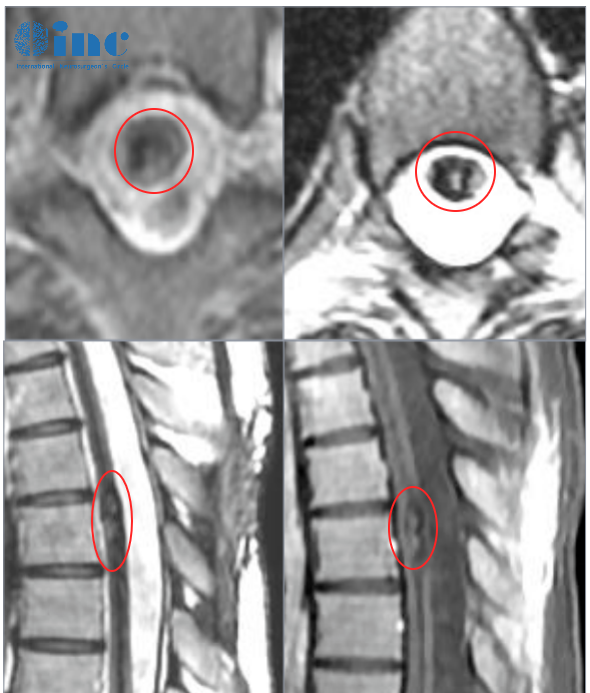
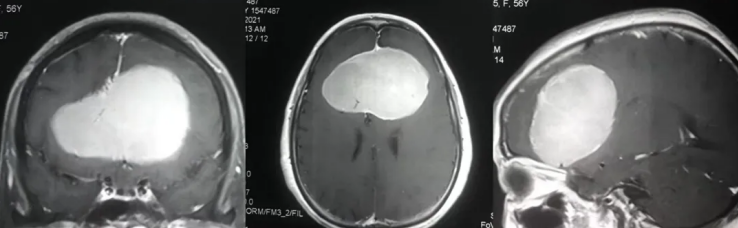
影像学检查发现翼腭窝存在占位肿块时,患者及家属最关心的问题之一便是“翼腭窝占位肿块可切除吗?”。翼腭窝虽解剖位置深在、结构复杂,但随着显微外科与内镜技术的发展,多数占位肿块可通过手术切除。一般什么时候可以进行手术,要从手术可行性评估、术式选择、风险控制等方面系统解析,对基础知识了解后,会更容易进行正确的判断,也可以避免盲目的焦虑。
一、翼腭窝占位手术的解剖基础与可行性评估
翼腭窝位于颅底深部,前壁为上颌窦后壁,后壁为蝶骨翼突,内侧壁为腭骨垂直板,外侧与颞下窝相通,向上经眶下裂连接眼眶,向内通过蝶腭孔与鼻腔相通。该区域容纳上颌神经、蝶腭神经节、上颌动脉及翼静脉丛等重要结构,手术需在毫米级空间内精准操作。
手术可行性主要取决于占位的性质、位置、大小及与周围组织的关系。良性肿块(如神经鞘瘤、囊肿)多呈膨胀性生长,与周围组织分界清晰,切除成功率较高;恶性肿瘤(如鳞癌、腺样囊性癌)因侵袭性生长可能包绕神经血管,需综合评估切除彻底性与功能保护的平衡。
二、决定手术可行性的关键因素
(一)占位性质与生物学行为
1. 良性肿块 神经鞘瘤、血管瘤、黏液囊肿等良性病变,因有完整包膜或清晰边界,手术目标为完整切除以根治,术后复发率低(<10%)。例如,神经鞘瘤可沿神经走行剥离,囊肿可完整摘除囊壁以减少复发。
2. 恶性肿瘤 恶性占位需评估肿瘤侵犯范围(TNM分期)。早期(Ⅰ-Ⅱ期)肿瘤未突破翼腭窝或仅侵犯邻近软组织,可通过扩大切除联合颅底重建实现根治;晚期(Ⅲ-Ⅳ期)若累及海绵窦或颈内动脉,需权衡手术风险与生存获益。
(二)占位位置与生长方向
位于翼腭窝内侧(靠近鼻腔)或下方(靠近腭部)的肿块,可通过内镜经鼻或经口入路切除,手术路径直接且创伤小;向外侧颞下窝或上方眶尖生长的肿块,因涉及咀嚼肌间隙或眼眶结构,需开放手术或多学科联合入路,技术难度较高。若肿块压迫颅底骨质但未侵犯硬脑膜,可磨除部分骨质以暴露病变。
(三)患者全身状况与基础疾病
心功能不全、严重糖尿病或凝血功能障碍患者,需先控制基础疾病以耐受麻醉与手术。老年患者(>75岁)或PS评分(体力状况评分)≥2分者,需评估手术创伤对全身状态的影响,优先选择微创术式。
三、常见手术方式与技术选择
(一)内镜微创手术(首选术式)
适用于直径<3厘米、局限于翼腭窝或向鼻腔/腭部生长的肿块。经鼻入路通过扩大蝶腭孔或开放上颌窦后壁,在高清内镜下精准分离肿块,避免面部切口,具有创伤小、恢复快的优势。
- 优势场景:神经鞘瘤、黏液囊肿、小型血管瘤,尤其适合对美观要求高的患者。 技术要点:利用导航系统定位,保护上颌动脉分支及蝶腭神经节,对血供丰富的病变需术前血管栓塞以减少出血。
(二)开放性手术(复杂病例首选)
适用于直径>3厘米、侵犯颞下窝/颅底的肿块或恶性肿瘤。常见术式包括: 上颌骨部分切除术:暴露翼腭窝外侧及下方病变,保留正常颌骨结构以维持面部形态。 颞下窝入路:切开颞肌与翼外肌,暴露向外侧生长的肿块,需保护下颌神经及咀嚼肌功能。 颅底联合入路:累及颅底骨质的恶性肿瘤,联合神经外科磨除受侵骨质,修补硬脑膜以预防脑脊液漏。
(三)机器人辅助手术与显微外科技术
达芬奇机器人辅助手术可通过灵活机械臂在狭小空间操作,提升神经血管分离的精准度,减少传统开放手术的组织牵拉损伤。显微外科技术(如显微镜下神经鞘瘤剥离)则适用于与神经粘连紧密的肿块,利用显微器械保护神经纤维完整性。
四、手术风险与并发症防控
1. 神经损伤风险 上颌神经损伤可导致面部麻木,面神经下颌缘支损伤引起口角歪斜,术中需持续神经电生理监测,实时定位神经位置。轻度牵拉损伤多可恢复,严重撕裂需即刻神经吻合。
2. 血管相关并发症 上颌动脉分支出血是最常见风险,术前CTA评估血管走行,术中精准止血(双极电凝或血管夹闭)。静脉丛出血可压迫填塞,避免盲目电凝损伤周围结构。
3. 颅内并发症 颅底骨质磨除时若损伤硬脑膜,需用筋膜或人工脑膜严密修补,术后卧床制动3-5天,预防性使用抗生素降低颅内感染风险。
五、术后管理与预后评估
1. 短期恢复要点 内镜手术患者术后2-3天可出院,鼻腔填塞物48-72小时取出,使用生理盐水冲洗鼻腔以保持清洁;开放性手术患者需住院5-7天,观察切口愈合及有无脑脊液漏(鼻腔流出清亮液体需立即处理)。
2. 长期随访重点 良性肿块术后1个月复查CT/MRI,确认无残留后每年随访一次,持续5年;恶性肿瘤需每3-6个月复查,结合PET-CT评估有无复发或转移,术后辅助放疗可降低局部复发率。
3. 功能恢复预期 多数患者术后3-6个月神经功能逐步恢复,配合神经营养治疗(甲钴胺)及康复训练(张口练习、面部肌肉按摩)可加速康复。恶性肿瘤患者需多学科协作制定综合治疗方案,改善远期预后。
常见问题
所有翼腭窝占位肿块都能手术切除吗?
并非所有情况都适合手术。晚期恶性肿瘤广泛侵犯海绵窦或脑实质、严重心肺功能不全无法耐受麻醉、凝血功能障碍无法控制出血的患者,需权衡手术风险,可选择放疗、化疗或靶向治疗等非手术方案。具体需由神经外科、耳鼻喉科、肿瘤内科等多学科团队综合评估。
良性肿块手术切除后会复发吗?
良性肿块完整切除后复发率较低(<10%),但若囊壁残留(如囊肿)或肿瘤包膜破损(如血管瘤),可能导致复发。术后定期影像学随访是早期发现复发的关键,小体积复发灶可通过二次内镜手术处理,预后良好。
恶性肿瘤手术切除后还需要其他治疗吗?
是的。恶性肿瘤即使肉眼完整切除,仍需术后辅助放疗(必要时联合化疗)以杀灭微小残留病灶。腺样囊性癌等具有嗜神经生长特性的肿瘤,需扩大照射范围至神经走行路径;晚期患者可结合靶向治疗(如抗EGFR药物)或免疫治疗,延长生存期。
手术切除后会影响面部外观或功能吗?
内镜手术对外观无影响,开放性手术可能遗留细微瘢痕,但现代美容缝合技术可显著减轻痕迹。短期可能出现面部麻木、张口受限等功能障碍,多数患者随时间推移逐步恢复,严重神经损伤需通过康复治疗或手术修复。
翼腭窝占位肿块可切除吗?需结合病变性质、位置及患者全身状况综合判断。多数良性肿块及早期恶性肿瘤可通过内镜微创或开放手术切除,技术成熟度与安全性较高。手术方案的选择依赖精准的影像学评估与多学科协作,术中神经血管保护与术后规范随访是降低风险、提高预后的关键。患者及家属应积极与医疗团队沟通,根据个体情况制定最佳治疗策略,早期干预对改善生活质量与长期生存至关重要。
INC旗下含有世界神经外科顾问团(WANG,World Advisory Neurosurgical Group)、国际神经外科专家团(WNEG,World Neurosurgical Expert Group)等多个学术团队。世界神经外科顾问团(WANG,World Advisory Neurosurgical Group)是INC旗下的一个神经外科教授团。它是由来自美国、德国、日本、法国、意大利等多位国际神经外科巨擘自发组成的医生集团。成员教授均为世界神经外科联合会(WFNS)及各国际神经外科学术组织的主席级别成员,国际神经外科各大知名杂志主编,以及神经外科教科书中以其本人名字命名手术方式和解剖结构的教科书级神经外科巨擘。他们在各自领域对国际神经外科做出过巨大贡献,其手术经验和技术能力享有很高的学术地位。
- 文章标题:翼腭窝占位肿块可切除吗?
- 更新时间:2025-04-18 11:23:37

 400-029-0925
400-029-0925