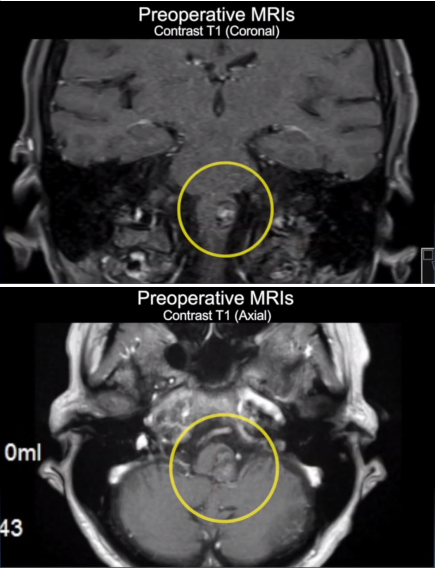
在MRI报告中,看到“右侧小脑半球占位性病变”的描述时,许多人会心头一紧:这究竟意味着什么?病情是否严重?“MRI检查出右侧小脑半球占位性病变严重吗”是患者及家属普遍关心的问题。事实上,小脑占位的严重程度不能一概而论,需结合病变性质、大小、生长方式及对周围组织的影响综合判断。
右侧小脑半球的解剖与功能定位
小脑位于颅后窝,分为左右半球及中间蚓部,右侧小脑半球主要负责左侧身体的运动协调、平衡维持及精细动作控制,例如左侧肢体的精准抓握、步态稳定等。正常情况下,MRI显示小脑组织信号均匀,灰白质分界清晰,无异常团块或异常信号区域。
当MRI发现右侧小脑半球占位时,病变可能呈实性、囊性或混合性。良性病变通常边界清晰,对周围组织压迫较轻;恶性病变或高危病变多边界模糊,伴周围水肿或组织浸润,可能影响脑脊液循环,导致颅内压升高。
右侧小脑半球占位的常见病因
肿瘤性占位病变
肿瘤是小脑占位的重要病因,包括原发性和转移性两类。成人原发性肿瘤中,血管母细胞瘤较为常见,约占小脑良性肿瘤的15%,MRI多表现为囊性病灶伴显著强化的壁结节,手术完整切除后预后良好。星形细胞瘤则根据分级不同,低级别(Ⅰ-Ⅱ级)生长缓慢,高级别(Ⅲ-Ⅳ级)易复发且恶性程度高。儿童小脑占位以髓母细胞瘤为主,占后颅窝恶性肿瘤的40%,MRI呈高密度肿块,需手术联合放化疗。
转移性肿瘤约占小脑占位的20%,常见原发灶为肺癌、乳腺癌和肾癌,MRI多表现为多发结节状病灶,周围伴有明显水肿带,增强后呈均匀或环形强化,病情进展较快,需积极处理原发肿瘤。
非肿瘤性占位病变
非肿瘤性病变占小脑占位的30%-40%,病因多样。血管性病变中,小脑梗死起病急骤,MRI呈T1低信号、T2高信号,伴眩晕、共济失调;脑出血急性期呈T1等信号、T2低信号,多与高血压相关。动静脉畸形(AVM)可见流空血管影,占颅内血管畸形的15%-20%,可能因破裂出血危及生命。
感染性病变如小脑脓肿,多由细菌感染引起,MRI呈环形强化病灶,周围水肿显著,约70%患者伴有发热、头痛。先天性病变以蛛网膜囊肿常见,为良性囊性占位,MRI呈脑脊液信号,边界清晰,约60%无症状,仅因压迫出现症状时需干预。
如何评估右侧小脑半球占位的严重程度?
判断占位严重程度需结合影像学特征、临床症状及实验室检查,以下为核心评估要点:
| 评估维度 | 良性/低危特征 | 恶性/高危特征 |
|---|---|---|
| 病变边界 | 清晰光滑,与周围组织分界明确 | 模糊不规则,向周围组织浸润生长 |
| 强化方式 | 无强化或均匀强化(如囊肿、低级别肿瘤) | 不均匀强化、环形强化伴壁结节(如恶性肿瘤) |
| 水肿范围 | 无水肿或轻度水肿(水肿带宽度<病灶直径) | 重度水肿(水肿带宽度>病灶直径2倍) |
| 生长速度 | 长期稳定,无明显增大 | 短期快速增大(3个月内体积增加>50%) |
| 临床症状 | 无症状或仅有轻微头痛、步态不稳 | 频繁呕吐、肢体瘫痪、意识障碍或视力改变 |
特别提醒:良性病变如蛛网膜囊肿、稳定的血管母细胞瘤预后良好,而恶性肿瘤或血管畸形可能危及生命。最终确诊需通过病理活检,建议发现占位后尽快完善增强MRI及全身检查,排除转移或其他系统疾病。
右侧小脑半球占位的治疗原则与预后
良性病变的处理策略
对于无症状的良性占位(如直径<2cm的蛛网膜囊肿、无强化的小血管母细胞瘤),可每6-12个月复查MRI,密切观察病变大小及信号变化。若病变引起头痛、平衡障碍或压迫第四脑室导致脑积水,则需手术切除。显微外科技术可精准分离病变与正常小脑组织,血管母细胞瘤、低级别星形细胞瘤等良性肿瘤完整切除率可达80%-90%,术后5年生存率超过95%,对生活质量影响较小。
恶性肿瘤的综合治疗
恶性肿瘤(如高级别胶质瘤、髓母细胞瘤、转移瘤)需采取多学科综合治疗。首先通过手术最大限度安全切除病灶,为后续治疗创造条件。术后根据病理类型和分子特征,制定放疗和化疗方案:髓母细胞瘤需全脑脊髓放疗,高级别胶质瘤联合替莫唑胺化疗,转移瘤患者可行立体定向放疗(SRS)或全身靶向治疗。数据显示,单发脑转移瘤手术联合放疗后,1年生存率约60%;髓母细胞瘤综合治疗后,5年生存率可达70%-80%,早期诊断和规范治疗是改善预后的关键。
非肿瘤性病变的针对性治疗
血管性病变中,小脑梗死患者需尽早进行溶栓或抗血小板治疗,减少神经功能损伤;脑出血患者需控制血压、降低颅内压,必要时手术清除血肿。动静脉畸形(AVM)可通过手术切除或血管内介入治疗,治愈率达85%,显著降低出血风险。感染性病变需根据病原体选择抗生素或抗真菌药物,小脑脓肿形成时需穿刺引流,配合脱水治疗缓解脑水肿,多数患者经规范治疗后可痊愈。
常见问题
右侧小脑半球占位一定是恶性肿瘤吗?
并非如此。临床统计显示,约50%的小脑占位为良性病变(如血管母细胞瘤、蛛网膜囊肿、低级别星形细胞瘤),30%为恶性肿瘤(包括原发性和转移性),其余20%为血管性、感染性或先天性病变。良性病变通常生长缓慢、边界清晰,而恶性肿瘤多伴浸润性生长和明显水肿。建议结合增强MRI、MRS(磁共振波谱)等检查综合判断,最终通过病理活检明确性质,避免过度恐慌。
发现占位后是否需要立即手术?
是否手术取决于病变性质和症状严重程度。无症状的小囊肿或稳定的良性肿瘤可暂不手术,定期随访即可;若出现进行性加重的头痛、呕吐、行走不稳,或MRI显示病变压迫脑干、阻塞脑脊液循环(脑积水),则需尽快手术解除压迫。现代神经外科技术借助神经导航和术中核磁,可精准定位病变,保护正常神经功能,手术并发症发生率低于10%,患者无需过度畏惧手术风险。
良性肿瘤术后会复发吗?需要注意什么?
低级别良性肿瘤(如毛细胞型星形细胞瘤、完整切除的血管母细胞瘤)复发率较低,约5%-15%。但血管母细胞瘤若残留微小壁结节,或星形细胞瘤切除不彻底,可能在术后1-2年复发,需每年复查MRI。术后患者应注意休息,避免剧烈运动,若出现新发头痛、肢体无力等症状,及时就医。良性肿瘤术后预后良好,多数患者可恢复正常生活和工作。
增强MRI对诊断占位性病变有多重要?
增强MRI是鉴别良恶性病变的关键检查,通过注射对比剂显示病变血供:良性病变多无强化或均匀强化,恶性肿瘤呈不规则强化,血管性病变可见异常血管团。研究表明,增强MRI对小脑占位的诊断准确率达89%,显著高于平扫MRI的65%,能为治疗方案提供关键依据。因此,发现占位后务必完善增强扫描,必要时结合PET-CT评估全身情况。
MRI发现右侧小脑半球占位性病变后,不必过度恐慌,但需重视进一步检查。病情严重程度取决于病变性质,良性病变经治疗后预后良好,恶性肿瘤早期干预也能有效控制。建议患者及家属携带MRI胶片及报告,及时就诊神经外科,通过增强MRI、病理活检等明确诊断,在医生指导下制定个性化治疗方案。早发现、早评估、早治疗是保障健康的核心,多数情况下,规范诊疗能显著改善预后,帮助患者回归正常生活。
INC国际神经外科医生集团专注于汇集全球神经外科大咖,涵盖各细分领域的手术大师,致力于推动全球神经外科学术交流、技术支持、疑难病例联合咨询及示范教学手术等工作。旨在促进中外医学交流和合作,引进前沿技术成果,助力国人不出国门可享国际高端技术,为国内外患者带来帮助和希望。
- 文章标题:mri检查出右侧小脑半球占位性病变严重吗?
- 更新时间:2025-04-25 10:22:18

 400-029-0925
400-029-0925