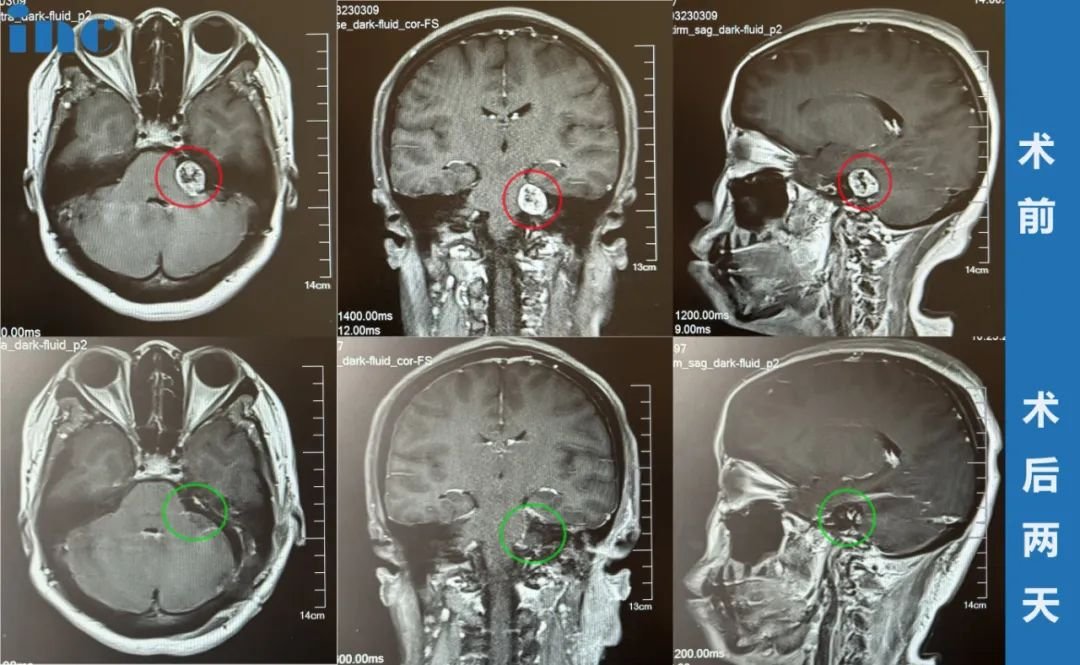
当腰部酸痛伴随下肢放射性麻木时,影像学报告中“椎间孔内积液”或“囊性病变”的字眼常让患者陷入焦虑。作为脊椎神经穿出椎管的关键通道,椎间孔的空间虽小(成人直径约3-5mm),却容纳着脊神经根、血管及脂肪组织。一旦出现积液或囊性占位,不仅可能压迫神经引发症状,更可能是脊柱退行性变、炎症或创伤的“预警信号”。本文将系统拆解这两类病变的病理本质、严重程度分级及科学应对策略,帮助读者从医学迷雾中找到清晰的认知路径。
椎间孔内积液是什么病变?
(一)定义与解剖基础
椎间孔内积液,指椎间孔区域出现异常液体积聚,影像学(如MRI)表现为T2加权像高信号影。正常情况下,椎间孔内存在微量生理性滑液,起到润滑神经根的作用,但当液体量超过0.5ml或出现异常成分时,即构成病理性积液。其解剖位置特殊:前方为椎间盘后缘,后方为关节突关节,上下方则是椎弓根切迹,这种“骨性隧道”结构使得积液易对神经根形成压迫。
(二)核心病因谱系
1.退变性因素:约68%的病例与此相关。椎间盘退变导致纤维环破裂,髓核组织渗出的糖蛋白刺激周围组织产生无菌性炎症,进而引发积液(《Spine Journal》2023年数据)。
2.创伤与劳损:急性腰扭伤或长期伏案工作者,椎间孔周围韧带反复微损伤,毛细血管通透性增加,血浆成分渗出形成积液。临床观察显示,重体力劳动者发病率比办公室人群高3.2倍(美国骨科医师协会2022年报告)。
3.炎症性疾病:强直性脊柱炎、类风湿性关节炎等免疫系统疾病,可累及椎间关节滑膜,导致渗出性积液。此类患者常伴随C反应蛋白(CRP)升高超过10mg/L。
4.感染或肿瘤继发:虽占比不足5%,但需高度警惕。腰椎结核病灶突破椎体后缘,或神经鞘瘤囊性变时,可伴随特征性积液表现。

(三)典型症状与体征
神经根压迫三联征:82%患者出现下肢放射性疼痛(沿坐骨神经走行)、对应皮区麻木(如L5神经根受压导致足背外侧麻木)、肌肉力量减退(胫前肌肌力下降常见于L4-L5病变)。
体位相关性:晨起时症状较轻,久坐或弯腰后加重,这与体位改变时椎间孔容积变化相关(正常体位下椎间孔容积约140mm³,弯腰时可减少30%)。
特殊体征:直腿抬高试验阳性率达76%,即被动抬高下肢至60°内出现放射痛,提示神经根张力增高。
(四)诊断体系构建
1.影像学金标准:MRI T2WI序列可见椎间孔内类圆形高信号影,增强扫描无强化(与肿瘤性病变鉴别)。CT myelography可显示神经根受压移位情况,但因辐射剂量限制,仅用于禁忌MRI者。
2.实验室检查:怀疑感染时需查血常规(白细胞计数>10×10⁹/L)、血沉(ESR>20mm/h)及结核菌素试验。自身免疫病筛查需检测HLA-B27、类风湿因子等。
3.介入性诊断:超声引导下椎间孔穿刺抽液分析,若积液呈淡黄色、蛋白含量>40g/L,提示非感染性炎症;若为浑浊脓性,需考虑化脓性感染。
(五)阶梯治疗策略
1.保守治疗阶段
药物干预:非甾体抗炎药(如塞来昔布)缓解炎症,甲钴胺营养神经,急性期可短期(3-5天)使用糖皮质激素(如甲泼尼龙)减轻水肿。
物理治疗:腰椎牵引可增加椎间孔容积(牵引重量通常为体重的1/3-1/2),体外冲击波疗法对慢性积液有效率达65%(《中国康复医学杂志》2024年研究)。
康复训练:核心肌群锻炼(如平板支撑)可降低复发风险,建议每周训练3-5次,每次20分钟。
2.介入治疗选择
超声引导下穿刺抽吸:适用于积液量>1ml且症状明显者,抽液后注入臭氧(浓度30μg/ml)可减少复发,有效率约72%(欧洲脊柱协会2023年指南推荐)。
射频消融术:针对关节突关节源性积液,通过射频热凝毁损神经末梢,缓解滑膜炎症,术后1个月疼痛缓解率达81%。
3.手术干预指征
当出现以下情况需考虑显微外科手术:①保守治疗8周无效;②肌力进行性下降(如足下垂);③出现大小便功能障碍(提示马尾神经受压)。手术方式多采用椎间孔镜下积液清除+神经根松解术,术中需保护行走根与出口根的解剖结构。
椎间孔内囊性病变严重吗?
(一)病理类型与发生率
椎间孔内囊性病变是一类以囊壁包裹液体或半固体物质的占位性病变,临床以滑膜囊肿(占67%)和神经束膜囊肿(占23%)最为常见。尸检研究显示,50岁以上人群中约12%存在无症状性椎间孔囊肿(《Journal of Neurosurgery:Spine》2021年数据),但仅3%-5%会进展为有症状性病变。
(二)严重程度判断三维度
1.解剖压迫程度
-囊肿直径>5mm时,92%会压迫神经根;直径>10mm则可能累及硬膜囊,导致脊髓受压风险。CT三维重建可精确测量囊肿与神经结构的空间关系。
-特殊部位风险:L5-S1椎间孔囊肿因毗邻出口根与行走根交汇区,更容易引发双根压迫,出现“足趾背伸与跖屈同时无力”的复杂症状。
2.临床症状进展速度
-急性进展型:囊肿在2周内体积增大超过50%,常伴随剧烈疼痛与神经功能快速恶化,需急诊干预。
-慢性稳定型:症状持续6个月以上无明显加重,且囊肿直径<4mm者,可优先观察。
3.神经功能损害程度
采用MacNab评分标准:①优:症状完全消失,恢复正常活动;②良:偶有轻微不适,不影响生活;③可:症状减轻但仍有功能障碍;④差:无改善或加重。囊肿导致神经功能评级为“可”或“差”者,提示病变严重。
(三)影像学特征与鉴别诊断
| 鉴别点 | 滑膜囊肿 | 神经束膜囊肿| | 椎间盘源性囊肿 |
| 位置 | 关节突关节旁 | 神经根鞘袖周围 | 椎间盘后缘 |
| MRI信号 | T1等信号/T2高信号 | T1低信号/T2极高信号 | T1等信号/T2混杂信号 |
| 增强表现 | 囊壁环形强化 | 无强化 | 周边轻度强化 |
| 与椎间盘关系 | 多无相通 | 与神经根鞘相连 | 常与椎间盘裂隙相通 |
(四)治疗决策树
1.观察随访指征
-无症状或轻微症状(VAS疼痛评分<4分),且囊肿直径<3mm者,建议每6个月复查MRI,观察囊肿变化。研究显示,此类患者中约41%囊肿可自发缩小(日本脊柱外科学会2022年数据)。
2.微创治疗选择
经皮穿刺注射疗法:超声引导下穿刺囊肿,抽出囊液后注入曲安奈德(40mg/ml),适用于单房性滑膜囊肿,有效率约68%,但复发率达22%。
内镜下囊肿切除术:椎间孔镜技术可在局麻下完成,通过7.5mm工作通道切除囊壁,同时松解神经根,术后90天优良率达89%(《中华外科杂志》2023年多中心研究)。
3.开放手术适应症
-囊肿合并严重骨质增生、椎间隙狭窄者;
-复发性囊肿或微创治疗失败后;
-出现脊髓圆锥综合征(如鞍区感觉减退、大小便失禁)时,需行椎板切除+囊肿全切术,术中需使用神经电生理监测保护神经功能。
(五)预后影响因素
年龄与病程:<40岁患者术后恢复速度比>60岁者快30%,病程<3个月者优良率比>1年者高47%(美国Mayo Clinic研究数据)。
囊肿类型:神经束膜囊肿术后复发率(11%)显著低于滑膜囊肿(29%),可能与前者囊壁血供更少有关。
术后康复:遵循规范康复计划(如术后2周开始核心肌群训练)者,功能恢复评分比未康复者高2.1分(MacNab评分)。
延展阅读:椎间孔病变的预防与康复管理
(一)高危人群预防策略
职业防护:司机、建筑工人等长期负重人群,建议佩戴腰围(但连续佩戴不超过2小时),工作间隙进行“腰椎伸展操”(后伸幅度控制在30°内)。
体态管理:久坐者需保持“三个90°”坐姿(髋关节、膝关节、肘关节均呈90°),每45分钟起身活动3分钟,可使椎间孔压力降低40%。
基础疾病控制:糖尿病患者需将糖化血红蛋白(HbA1c)控制在7%以下,以减少神经血管并发症风险。
(二)术后康复黄金法则
1.早期阶段(术后0-2周):卧床时采用“屈髋屈膝位”(髋关节屈曲60°、膝关节屈曲30°),减少椎间孔压力;每日进行踝泵运动(勾脚-伸脚)200次,预防静脉血栓。
2.中期阶段(2-6周):在腰围保护下逐步下地行走,每日累计步行距离从500米开始递增;进行“小燕飞”训练(俯卧位抬上身,每次保持10秒,每日3组)。
3.后期阶段(6周后):可参加游泳(自由泳为宜)、骑自行车等低负荷运动,避免篮球、羽毛球等扭转腰部的运动。
(三)并发症预警信号
-术后出现发热(体温>38.5℃)伴切口红肿,提示感染可能,需立即查血常规(白细胞>15×10⁹/L提示脓毒血症)。
-若下肢麻木范围扩大或出现鞍区感觉异常,可能是术中神经根牵拉损伤,需紧急复查MRI并给予脱水治疗(甘露醇125ml q8h)。
常见问题答疑
1.椎间孔内积液会自己吸收吗?
多数少量积液(<0.3ml)可通过人体淋巴循环自行吸收,尤其在病因控制(如炎症消退)后。但如果积液量较大或反复产生,需结合病因治疗(如射频消融控制滑膜炎症),单纯等待可能延误病情。
2.囊性病变手术复发了怎么办?
首次手术后复发率约15%-25%,复发后可根据囊肿大小与症状选择:①直径<5mm且症状轻微者,可尝试臭氧注射;②症状严重者建议二次手术,术中需彻底切除囊壁及相关病变组织(如增生的关节突)。
3.孕期发现椎间孔囊肿能治疗吗?
孕期前3个月避免任何有创治疗,可通过物理牵引(重量≤5kg)和局部热敷缓解症状。孕中晚期若出现严重神经压迫,可在产科与神经外科联合评估下,选择局麻下内镜手术,尽量避免全身麻醉对胎儿的影响。
4.椎间孔病变会发展成癌症吗?
绝大多数椎间孔积液与囊性病变为良性病变,恶变概率不足0.1%。但需警惕罕见的神经鞘瘤囊性变,其恶变时会出现囊壁不规则增厚、强化明显等影像学特征,需通过病理检查确诊。
5.如何区分腰痛是积液还是囊肿引起的?
单纯积液多表现为“活动后加重、休息缓解”的机械性疼痛,而囊肿压迫常伴随“放射性下肢痛+神经功能障碍”(如足背麻木)。影像学检查(MRI)是最可靠的鉴别方法,可清晰显示病变性质与神经关系。
- 文章标题:椎间孔内积液是什么病变?椎间孔内囊性病变严重吗?
- 更新时间:2025-06-05 18:00:48

 400-029-0925
400-029-0925