椎间孔作为脊神经穿出椎管的通道,其内部或周围的任何结构性病变都可能压迫神经,引发肢体疼痛、麻木甚至功能障碍。临床中,“椎间孔占位性病变”“赘生物”“囊性病变”是影像报告中常见的术语,但多数患者对其含义及影响一知半解。这些病变究竟是如何在影像学上呈现的?它们的病理本质是什么?又该如何应对?
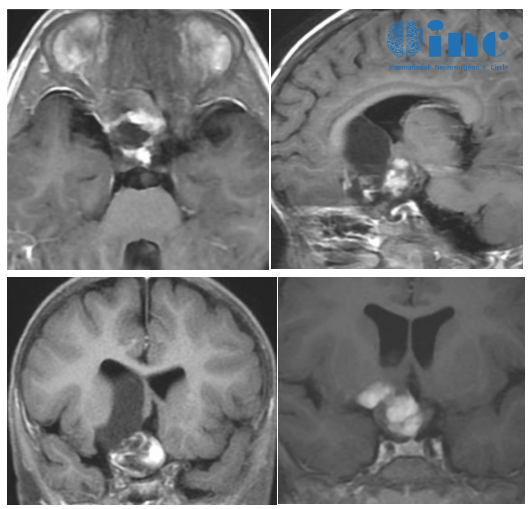
椎间孔占位性病变影像特点
1.定义与病理基础:占位性病变的核心内涵
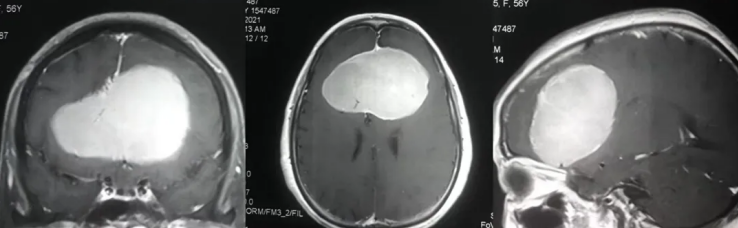
椎间孔占位性病变是指任何占据椎间孔正常解剖空间的异常组织,包括肿瘤(良性如神经鞘瘤、骨软骨瘤,恶性如转移癌)、炎症性肉芽肿、血肿或畸形血管团等。其本质是正常椎间孔结构被异常组织“侵占”,导致孔道狭窄及神经受压。
2.X线、CT与MRI的“多维度侦察”
X线平片:初步筛查的“轮廓镜”
典型表现为椎间孔扩大、边缘骨质吸收或硬化(如神经鞘瘤可致椎间孔呈“扇贝样”扩大),或可见骨质破坏、钙化影(如骨样骨瘤的瘤巢钙化)。但X线对软组织病变显示模糊,常需进一步检查。
CT扫描:骨质与软组织的“高清快照”
骨质改变:可清晰显示椎间孔骨质增生、骨折碎片、肿瘤导致的溶骨性或成骨性破坏(如转移癌多为虫蚀样溶骨)。
软组织密度影:占位病变多表现为等或稍高密度,增强扫描后肿瘤常呈不均匀强化(如脊膜瘤多为均匀强化)。
MRI检查:病变性质的“病理放大镜”
信号特征:
•神经源性肿瘤(如神经鞘瘤):T1WI呈等或低信号,T2WI呈高信号,增强后明显强化,常伴“靶征”(中心低信号、周边高信号)。
•血管畸形:T2WI可见流空血管影,增强后血管团显影。
•血肿:根据出血时间呈现不同信号(亚急性期T1WI、T2WI均为高信号)。
解剖关系:可直观显示病变与神经根、脊髓的毗邻关系,如肿瘤是否突破椎间孔向椎管外生长(形成“哑铃型”肿瘤)。
3.特殊影像学技术的应用
CT脊髓造影(CTM):通过椎管内注射对比剂,显示脊髓和神经根受压情况,适用于复杂占位病变的定位。
磁共振神经成像(MRN):对神经根受压的显示更敏感,可辅助判断占位病变与神经束的关系。
4.鉴别诊断要点:如何区分良性与恶性?
生长方式:良性病变多边界清晰、膨胀性生长(如骨软骨瘤呈带蒂的骨性突起);恶性病变常边界模糊、浸润性生长(如转移癌破坏骨质并侵犯周围软组织)。
影像学动态变化:良性病变短期随访无明显进展,恶性病变常呈进行性增大。
椎间孔赘生物是什么病变:从“异常增生”到临床意义
1.赘生物的病理本质:并非单一疾病的“标签”
椎间孔赘生物是影像报告中的通俗表述,泛指椎间孔内或周围的异常增生组织,其病理类型包括:
神经源性赘生物:最常见为神经鞘瘤、神经纤维瘤,源于神经根鞘膜细胞或神经纤维组织,多为良性。
骨性赘生物:如骨赘(骨质增生)、骨软骨瘤,多与退行性变或先天发育有关。
纤维血管性赘生物:如韧带肥厚、血管瘤,前者常见于腰椎退变,后者为血管异常增生形成的团块。
2.典型赘生物的影像学与临床特征
神经鞘瘤:
影像:CT可见椎间孔扩大,MRI呈“哑铃型”跨椎管内外生长,增强后显著强化。
症状:早期多表现为神经根性疼痛(如上肢放射痛),后期可致肢体无力、感觉减退。
骨赘(骨质增生):
影像:X线或CT可见椎间孔边缘骨唇样突起,常伴椎间盘退变。
症状:多因增生骨质压迫神经根引起慢性疼痛,活动后加重。
韧带肥厚(黄韧带骨化):
影像:CT可见椎间孔后方黄韧带增厚、钙化,MRI呈低信号影压迫神经根。
症状:多见于颈椎或胸椎,可致肢体麻木、行走不稳。
3.赘生物的治疗决策:从观察到手术的依据
无症状或轻度症状:如影像学证实为良性赘生物且无神经压迫,可定期随访(每6-12个月复查MRI)。
症状明显或进行性加重:
-手术指征:神经压迫导致肌力下降、大小便功能障碍,或影像学显示赘生物压迫脊髓/神经根超过50%。
-术式选择:椎间孔镜微创手术(适用于单纯神经根受压)或开放手术(适用于复杂赘生物及合并椎管狭窄者)。
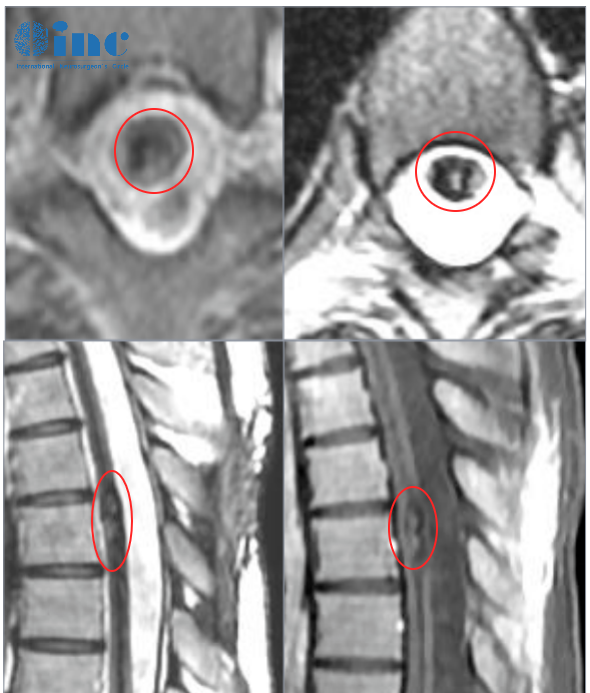
椎间孔走行区囊性病变是什么意思:囊性结构的“来龙去脉”
1.囊性病变的病理分类:液体填充的“异常空间”
椎间孔走行区囊性病变是指椎间孔内含有液体成分的囊性结构,常见类型包括:
神经节囊肿:最常见,源于关节突关节的滑膜囊肿,多与退变有关,囊液为清亮或浑浊液体。
蛛网膜囊肿:源于蛛网膜层的异常包裹,囊液为脑脊液,可与蛛网膜下腔相通。
腱鞘囊肿:少见,源于肌腱或神经鞘膜的结缔组织囊性退变,囊壁为纤维组织。
2.影像学特征:囊性病变的“液态信号”
MRI表现:
-T1WI呈低信号,T2WI呈高信号,与脑脊液信号相似,增强后囊壁可轻度强化(神经节囊肿囊壁常有血管化表现)。
-囊肿多与关节突关节相通(神经节囊肿),或紧贴神经根生长(蛛网膜囊肿)。
CT表现:囊肿呈低密度影,伴周边骨质受压吸收(如关节突关节边缘凹陷)。
3.临床症状与发病机制
症状特点:多表现为神经根性疼痛(如腰痛伴下肢放射痛),囊肿增大可致神经功能缺损(如足下垂)。
发病机制:
-神经节囊肿:关节突关节退变导致滑膜增生,滑膜液积聚形成囊肿,可随体位变化而增大或缩小。
-蛛网膜囊肿:先天发育或后天外伤导致蛛网膜粘连,脑脊液循环障碍形成囊肿。
4.治疗策略:囊肿“去留”的权衡
保守治疗:
-适用人群:症状轻微、囊肿较小者,可采用理疗、非甾体抗炎药(如塞来昔布)缓解症状。
-介入治疗:超声或CT引导下囊肿穿刺抽吸+硬化剂注射,适用于不愿手术者,但复发率较高(约30%¹)。
手术治疗:
-首选椎间孔镜下囊肿切除术:通过微创通道切除囊壁并阻断与关节突关节的交通,复发率可降至10%以下²。
-开放手术:适用于囊肿巨大或合并其他脊柱病变(如腰椎不稳)者。
延展内容:椎间孔病变的鉴别诊断与最新进展
1.三大病变的影像鉴别表
| 病变类型 | 占位性病变 | 赘生物 | 囊性病变 |
| 影像信号 | 实性组织(MRI多为等信号) | 实性(神经源性多强化) | 液体信号(T1低、T2高) |
| 边缘特征 | 恶性多模糊,良性多清晰 | 良性边界清,恶性浸润 | 边界清晰,壁薄 |
| 骨质改变 | 恶性多破坏,良性多压迫 | 骨性赘生物可见增生 | 多为压迫性吸收 |
2.微创技术在椎间孔病变中的应用进展
近年来,脊柱内镜技术(如YESS、TESSYS技术)已成为椎间孔病变的一线治疗选择。研究显示,椎间孔镜下手术治疗神经节囊肿的有效率可达90%以上,且术后并发症发生率低于5%³。其优势在于:
-切口仅7mm,避免椎旁肌肉损伤;
-术中可直视神经根与病变,减少神经损伤风险;
-术后恢复快,多数患者术后24小时内可下地活动。
常见问题答疑
1.椎间孔病变一定会出现症状吗?
不一定。约30%的椎间孔良性病变(如小囊肿、无症状骨赘)可长期无明显症状,仅在体检时发现。当病变压迫神经根或脊髓时,才会出现疼痛、麻木等症状。
2.影像报告中的“占位”是否等于癌症?
不是。占位性病变包括良性(如神经鞘瘤)和恶性(如转移癌),需结合影像特征、肿瘤标志物及病理检查综合判断。良性病变占比超过70%⁴,不必过度恐慌。
3.椎间孔囊性病变会自行消失吗?
少数小囊肿可能因囊液吸收而缩小,但多数囊肿(尤其是神经节囊肿)会随退变进展而增大。若出现持续症状,建议积极干预,避免神经不可逆损伤。
4.术后复发率高吗?如何预防?
-良性病变术后复发率较低(如神经鞘瘤全切后复发率<5%),恶性病变复发率较高(需结合放化疗)。
-预防措施:避免久坐、重体力劳动,定期复查MRI,早期发现复发迹象。
- 文章标题:椎间孔占位性病变、赘生物及囊性病变影像与临床解析——从影像特征到精准诊疗
- 更新时间:2025-06-06 14:34:30

 400-029-0925
400-029-0925