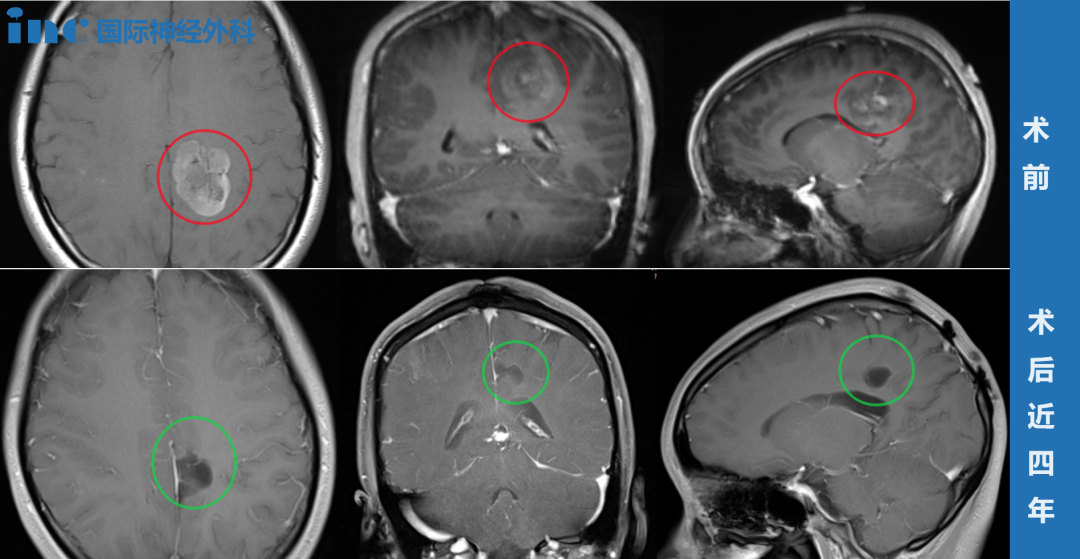
中枢神经系统海绵状血管瘤(脑海绵状血管畸形)是一种占位性病变,可发生于脑的任何部位,也可以发生于脊髓中。其主要危害是反复出血,一般是少量、缓慢出血。但当病变位于脑干、脊髓、中脑、丘脑基底节等大脑关键部位,出血则会造成严重后果,一开始出血后往往反复出血的几率也随之升高。如果不进行手术治疗,轻则造成大脑损伤出现偏瘫、癫痫等症,重则甚至可危及生命。
对脑干海绵状血管瘤患者进行手术治疗时应以完全切除病灶、防止出血和再次出血并尽量减少对正常脑干实质的损伤为目的,完整切除可达到治愈效果,患者可恢复正常工作生活。
脑干海绵状血管瘤能手术吗?手术的风险大吗?手术切除率是多少?
海绵状血管瘤在人群中少见,脑干的海绵状血管瘤,很多病人甚至因为病变在脑干未敢于做病理活检或手术而得不到诊断,大多数医生面对脑干海绵状血管瘤都是望而却步,即便手术往往也容易残留严重的神经功能缺损,卧床不起甚至生病危险。在脑干海绵状血管瘤的成功手术病例上,当属INC世界神经外科顾问团之德国INI巴特朗菲教授,单单脑干海绵状血管瘤就有手术约300例,对于发病率低、手术风险较大的脑干海绵状血管瘤这是难得的。除了手术,其和他的研究团队更是专注于海绵状血管瘤的RNA基础研究等,发表了许多有影响力的文章。
脑海绵状血管瘤症状
抽搐发作:癫痫放电是海绵状血管畸形较常见的症状之一。对那些受影响的人来说,来到急诊室是很常见的,在控制了抽搐发作后,发现了脑血管瘤的存在。(多伦多脑血管畸形研究小组,2016年)。约30%的海绵状畸形病例将癫痫发作作为主要症状之一(血管瘤联盟,2016年)。
缺陷和神经障碍:许多受影响的人可能会因大脑和脊髓的不同损伤而出现不同的神经系统改变。神经障碍包括复视、肌肉无力,甚至瘫痪。临床症状通常与血管畸形的位置有关(多伦多脑血管畸形研究小组,2016年)。大约25%的脑血管瘤病例存在神经功能缺损(血管瘤联盟,2016)。
脑出血:15%的海绵状血管瘤患者会出现出血或脑出血。特别是,脑出血构成这种病理类型的更严重的症状。当出血开始时,通常伴有突然的头痛,随后是恶心、意识水平改变或自发性神经功能缺损的发展。在这些情况下,这是至关重要的紧迫性,因为受影响的人的生命处于严重的风险,如果出血量高(多伦多脑血管畸形研究小组,2016年)。
严重头痛:约5%的被诊断为脑血管瘤的人去非正式地患有严重的头痛
脑海绵状血管瘤出血风险
根据每项研究的具体设计,CMs随后出现出血的风险研究有很大差异。鉴于出血发生率的变异性,外科治疗的建议尚不明确。早期的人群研究回顾性地回顾了磁共振成像记录的症状性出血率在0.25%到2.3%之间/病人年和0.1%到1.4%之间/病灶年。然而,这些比率中的许多是在假设CMs在出生时就存在的情况下计算的,出血的风险是在考虑患者整个寿命的情况下计算的。前瞻性研究表明,出血率在0.8%到3.8%之间。在最初表现为出血的患者中,这一比率增加:每年7%–8.9%。
在家族性CMs中,有症状的出血率报告为6.5%每病患年和1.1%每病变年,反映了家族性CMs更常见的发病趋势倍数。英寸据报道,该亚群无症状出血率高达13%。这种升高的发病率增加了鉴别家族性CMs的重要性,也许可以采用新的MR成像序列,如敏感性加权成像。考虑到一级亲属潜在的出血性事件风险,确定这一亚群将导致基因筛查和咨询。
脑海绵状血管瘤诊断方法
一、颅骨X线平片
颅骨X线平片主要表现占位附近骨质损害,无骨质增生现象。可有中颅窝底骨质吸收、蝶鞍扩大、岩骨尖骨质吸收和内听道扩大等。也可有高颅压征象。8%~10%的病灶有钙化点,常见于脑内病灶。
二、CT扫描
CT扫描诊断海绵状血管瘤的敏感性为70%~全切,但特异性小于50%。影像表现为富含血管的占位征象。脑外病灶平扫时呈边界清晰的圆形或椭圆形等密度或高密度影,注射对比剂后病灶有轻度增强,周围无水肿。如病灶有出血,可看到高密度影像。脑内病变多显示边界清楚的不均匀高密度区,常有钙化斑,注射对比剂后轻度增强或不增强。CT骨窗像可以显示病灶周围骨质损害的情况。
三、MRI扫描
MRI检查是诊断海绵状血管瘤的特异性方法,与病理符合率达80%~全切。在MRI T1和T2加权图像上海绵状血管瘤表现为中央呈网状混杂信号的重要(不同时期出血及其产物),周围为低信号环(含铁血黄素沉着)。注射造影剂后不强化或有轻度强化。新近出血者,病灶周围脑组织可有水肿。
脑干海绵状血管瘤能手术吗?手术的风险大吗?手术切除率是多少?
巴特朗菲教授答:脑干的海绵状血管瘤一旦反复出血,手术是优选。尽管脑干位于一个关键的区域,但它是我们大脑中关键的部分,对许多功能都很重要,例如视力、运动、吞咽和其他功能,神经组织在脑干中是如此紧密,即使是很小的范围内。即使只有3、4、5毫米损伤,也已经可以带来一些临床症状,比如造成神经功能缺损。所以我们也应该说,海绵状血管瘤并伴随出血已经具有很高的风险,因为出血可以重复,有时可以重复二、三次,并且也有可能每次情况都会较前更糟。在过去的20多年里,我专门治疗了各种不同情况的脑干海绵状血管瘤。我可以说我对这些病变了解很多,但是我仍然可以从我的病人身上学到新的知识,甚至现在,因为每个病例都是不同的。在许多方面,手术上我们希望在我们谈论外科治疗时,知道怎么样的手术入路到达病变、有几种可能性可以到达,这都是需要长期的经验来做出正确的决定。此外,手术时机也很重要,技术也很重要。
你问我手术的风险,术后再次出血或严重的神经问题是很可能发生的。不同于胶质瘤,脑干海绵状血管瘤我们几乎可以实现全切去除,我说几乎是因为在少数情况下无法达到全切,因为这面临着的情况。没有人想有这么高的风险,所以外科医生需在手术中进行评估,这也是我正在做的。在大多数情况下,95%可以达到全切的肿瘤或海绵状血管瘤切除。
脑海绵状血管瘤患者如果不久前遇到出血,能手术么?或需要等待一段时间再手术么?
巴特朗菲教授答:我注意到许多医生都遵循一个30年前相当流行的概念,更多的是等待。但我的理念是不同的,我的经验告诉我,早期手术对病人更好。手术越早对出血后的病人越好,当然,这取决于具体情况、出血的大小和病人的神经系统状况。但是等待,正如有时会被许多医生的那样,并不好,因为经过长期的等待,在最初的一次出血之后,会形成一个局部疤痕,而这个疤痕的形成实际上阻碍了一个好的手术,这使得手术更困难,更危险,甚至有时阻碍完全切除病变。另一个重要的因素是,在出血的早期阶段,出血或多或少仍是一种液体。所以当我们通过手术打开出血区的脑干时,血液可以被冲出去,这在手术中有用。如果我们等几周,血液就会凝结,变得更僵硬,更难以清楚。
脑干海绵状血管瘤国际手术教授:德国巴特朗菲教授
有经验的神经外科医生不仅能通过手术提升患者的脑干海绵状血管瘤切除率,更能解决海绵状血管瘤压迫脑干组织的问题,患者受损的神经功能甚至可以慢慢的得到恢复。所以患者为提升对神经外科医生的选择上要尽可能的依据医生以往治疗案例进行考虑。巴特朗菲教授在脑干位置上的手术成就为他在脑干胶质瘤领域进行更持续深入的研究奠定了坚实的理论基础,也为国内外同道提供了高质量的脑干胶质瘤体内与体外研究模型。巴特朗菲教授在2018 INC国际神经外科教授年会上关于脑干外科手术的要点的主题演讲中提到:为了选择正确的手术入路,手术之前需要花费很多时间,除了研究全部的核磁共振平面,还要研究脑干模型。他会将脑干模型拿在手中研究,试图找出在特定病变中较好的手术入路。这的术前准备工作都是为了顺利的大水平切除脑干位置的病变。
德国汉诺威国际神经外科研究所(INI)神经外科教授,世界神经外科联合会(WFNS)教育委员会现任主席巴特朗菲(Helmut Bertalanffy)教授,在脑干海绵状血管瘤的治疗上有多年的临床治疗经验,是国际上神经外科显微手术教授,手术采用的方法包括翼点/眶颧、颞下、乙状窦后、枕下外侧髁、小脑幕前和眶内等多种入路,合适的抵达手术“禁区”。术后超过90%的患者,神经功能与术前持平或好转,很好的恢复了正常的生活。
- 文章标题:脑干海绵状血管瘤能手术吗?风险大吗?切除率是多少?
- 更新时间:2021-08-19 15:17:24

 400-029-0925
400-029-0925