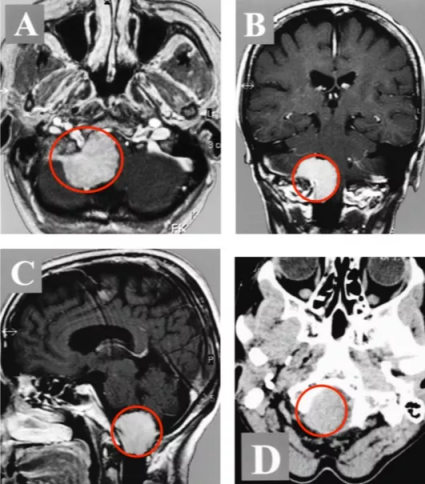
生殖细胞瘤与松果体瘤鉴别?做手术风险大吗?生殖细胞瘤和松果体瘤是两种不同类型的肿瘤。生殖细胞瘤起源于生殖细胞,可以发生在任何部位,包括卵巢和睾丸。松果体瘤起源于松...
生殖细胞瘤与松果体瘤鉴别?做手术风险大吗?生殖细胞瘤和松果体瘤是两种不同类型的肿瘤。生殖细胞瘤起源于生殖细胞,可以发生在任何部位,包括卵巢和睾丸。松果体瘤起源于松果体,这是位于脑部的小腺体。鉴别这两种瘤类型需要进行详细的病史、体检和影像学检查。对于手术风险,个体情况因素很重要,此类手术需要谨慎评估,包括瘤体的位置、大小和周围器官的受累程度等。在有经验的医生指导下,风险可以降低。
生殖细胞瘤和松果体瘤是两种常见的神经内分泌肿瘤,其发病机制和临床表现有着一些区别。
首先,生殖细胞瘤是一类起源于生殖细胞的肿瘤,可以发生在多个部位,包括睾丸、卵巢、睾丸间质和卵巢间质等。这种肿瘤通常被分为成熟型和未成熟型两种。成熟型生殖细胞瘤通常是良性的,而未成熟型则具有潜在的恶性特征。生殖细胞瘤通常表现为肿块、腹痛、发热等症状。其诊断常通过病史、体检以及影像学检查来确定。
松果体瘤则起源于位于脑部的松果体,这是一种重要的神经内分泌腺体。该肿瘤通常会使松果体过度分泌一种名为褪黑激素的激素,导致睡眠障碍等毛病。松果体瘤的临床症状包括头痛、视力改变、情绪异常以及失眠等。松果体瘤的诊断通常需要结合神经影像学检查,如MRI或CT扫描,并通过褪黑激素水平检测来支持。
鉴别生殖细胞瘤和松果体瘤需要进行详细的病史询问、体格检查和影像学检查。对于生殖细胞瘤来说,根据肿瘤的具体部位和组织学特点可以作出肯定的诊断。对于松果体瘤来说,松果体瘤通常在神经影像学上可以显示为松果体功能异常或肿块。
对于这两种肿瘤而言,手术治疗是主要的治疗方法之一。然而,手术风险因个体情况而异。手术前需要详细评估瘤体的位置、大小以及周围正常组织结构的受累程度,来确定手术的可行性和风险。例如,位于敏感器官周围的肿瘤可能在手术过程中引起严重的损伤。此外,有时这些肿瘤可能发展到深部结构,难以完全切除,导致复发的风险增加。因此,在进行手术前,应该由有经验的医生进行详细的评估和规划,并充分告知患者手术的风险和可能的并发症。
总之,生殖细胞瘤和松果体瘤是两种不同类型的肿瘤,其鉴别需要根据病史、体检和影像学检查来确定。手术风险因个体情况而异,综合评估包括瘤体的位置、大小和周围器官的受累程度等因素,是确定手术方案和风险的重要考虑因素。对于患者来说,选择合适的治疗方法,并在医生的指导下进行,可以大水平地降低手术风险。。
以上就是本文“生殖细胞瘤与松果体瘤鉴别?做手术风险大吗?”的全部内容,仅供参考,具体治疗方案请咨询医生,如果要了解更多关于“松果体生殖细胞瘤”的信息,可以来电咨询或在线留言联系我们。INC(INC)是一个专注于神经外科领域专家学术交流的医生集团,旗下各学术团队的教授均为国际神经外科联合会(WFNS)及各种国际神经外科学术组织的成员,国际神经外科各大杂志主编。
提示:本文内容来自网络用户投稿,仅供参考,不做为诊断依据,任何关于疾病的建议都不能替代执业医师的诊断。请以医生诊断为准,不代表本站同意其说法,请谨慎参阅,本站不承担由此引起的任何法律责任。
- 文章标题:生殖细胞瘤与松果体瘤鉴别?做手术风险大吗?
- 更新时间:2023-11-03 11:56:39
-
松果体生殖细胞瘤是一种起源于松果体区的生殖细胞肿瘤,其生长速度受到多种因素的综...
2025-04-11 09:34:16
-
松果体生殖细胞瘤是一种性质复杂的肿瘤,不能简单地定义为良性或恶性。病理检查对于...
2025-04-11 03:44:43
-
松果体生殖细胞瘤的复发率受到多种因素的影响,通过综合运用影像学检查、肿瘤标志物...
2025-04-11 03:34:27
-
松果体生殖细胞瘤好发于儿童和青少年,男性多于女性。肿瘤位于松果体区,该区域解剖...
2025-04-11 03:21:18
-
松果体生殖细胞瘤生长速度不快要紧吗?松果体生殖细胞瘤生长速度不快,并不意味着可...
2025-02-11 19:15:56
-
生殖细胞瘤松果体做手术风险大吗?生殖细胞瘤是一种常见的瘤种,其中松果体生殖细胞...
2023-11-03 11:37:08
-
松果体生殖细胞瘤的放疗方法包括普通放疗、三维适形放疗和调强放疗等,哪种放疗方法...
2024-05-22 13:43:44
-
松果体生殖细胞瘤的症状和治疗方法?松果体生殖细胞瘤(pineal germ cell tumor)是一种少...
2023-11-20 14:25:57
-
松果体生殖细胞瘤有什么症状?松果体生殖细胞瘤的症状复杂多样且因人而异。对于疑似...
2025-02-10 18:53:09
-
松果体生殖细胞瘤的治愈率?松果体生殖细胞瘤的治愈率取决于多个因素,包括肿瘤的类...
2023-11-20 14:29:23
-
松果体区占位生殖细胞瘤能治好吗?松果体区生殖细胞瘤是一种少见而复杂的疾病,它源...
2023-11-20 13:56:00
-
松果体生殖细胞瘤是怎么形成的?松果体生殖细胞瘤是一种少见的神经内分泌肿瘤,其形...
2023-11-16 10:48:26
-
松果体生殖细胞瘤治愈?松果体生殖细胞瘤是一种少见的神经内分泌肿瘤,其治愈主要依...
2023-11-16 11:55:25
-
生殖细胞瘤松果体做手术风险大吗?生殖细胞瘤松果体的手术是否具有风险取决于多个因...
2023-11-17 18:39:18
-
松果体混合生殖细胞瘤恶性?松果体混合生殖细胞瘤(pineal mixed germ cell tumor)是一种少...
2023-11-20 11:29:33
-
松果体生殖细胞瘤哪种常见?在松果体生殖细胞瘤中,不同的亚型和类型占比有所不同。...
2023-11-20 14:47:05
-
松果体纯生殖细胞瘤症状?松果体纯生殖细胞瘤是一种少见的肿瘤,起源于松果体组织。...
2023-11-03 13:53:18
-
松果体生殖细胞瘤生长速度?松果体生殖细胞瘤是一种少见的神经内分泌肿瘤,其生长速...
2023-11-16 10:36:46
-
松果体生殖细胞瘤是一种少见的神经系统疾病,其性质因个体差异而异。部分松果体生殖...
2024-05-22 13:41:13
-
松果体生殖细胞肿瘤是一种少见的神经系统疾病,其性质可能为良性或恶性,需要医生根...
2024-05-22 13:35:14
-
松果体生殖细胞瘤是什么?是良性还是恶性?松果体生殖细胞瘤(Pineal Germ Cell Tumor,P...
2023-11-20 15:13:47
-
松果体生殖细胞瘤的转移情况?松果体生殖细胞瘤在早期转移的情况相对较少,大部分病...
2023-11-20 14:31:50
-
生殖细胞瘤松果体怎样判断良恶性?判断生殖细胞瘤是否良恶性需要综合考虑多个因素,...
2023-11-17 18:37:44
-
松果体生殖细胞瘤的复发率高吗?松果体生殖细胞瘤(pineal germ cell tumor)是一种少见的...
2023-11-20 14:10:51
-
松果体生殖细胞瘤症状潜伏期?治疗多久?松果体生殖细胞瘤是一种少见但严重的疾病,...
2023-11-20 16:01:13

 400-029-0925
400-029-0925