延髓,这个位于大脑底部、脊髓上方的“生命中枢”,掌管着呼吸、心跳、吞咽等核心生理功能。当这里出现“占位性病变”——也就是异常组织占据颅内空间时,哪怕是微小的异常,都可能引发一系列连锁反应。从新生儿到成年人,不同年龄段的延髓占位表现各异,治疗方案也大不相同。
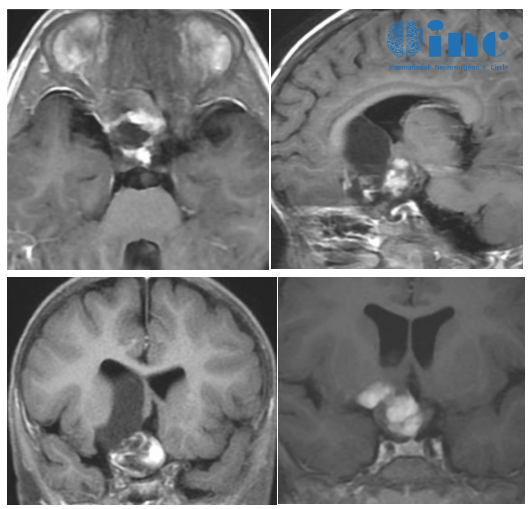
新生儿延髓占位的表现
新生儿的延髓占位十分罕见,但一旦出现,往往伴随着进行性神经功能异常。延髓作为连接大脑与脊髓的“咽喉要道”,其占位性病变可能在胎儿期或出生后数周内显现。
典型症状包括:
- 喂养困难:吃奶时频繁呛咳、吞咽无力,甚至出现喷射性呕吐,这是因为延髓的吞咽中枢受到压迫。
- 呼吸异常:安静时呼吸节律不齐,哭闹时出现口唇发绀(青紫),严重者可能突发呼吸暂停,需立即干预。
- 肢体张力异常:双下肢或四肢松软无力,活动减少,部分患儿出现握持反射减弱或消失。
- 呛奶性肺炎:因吞咽功能障碍导致乳汁误入气管,反复引发吸入性肺炎,这常是家长最早察觉的异常信号。
病因与诊断:
新生儿延髓占位多为先天性病变,如髓内血管畸形、先天性肿瘤(如畸胎瘤、星形细胞瘤)或神经管发育异常。由于新生儿无法表达不适,医生需依赖高分辨率MRI(磁共振成像)进行精准定位,结合产前超声筛查(如发现胎儿脑积水、脊髓空洞等间接征象)综合判断。国际儿科神经外科协会数据显示,新生儿延髓占位占所有儿童中枢神经系统病变的1.2%,但误诊率曾高达35%,早期影像学检查至关重要。

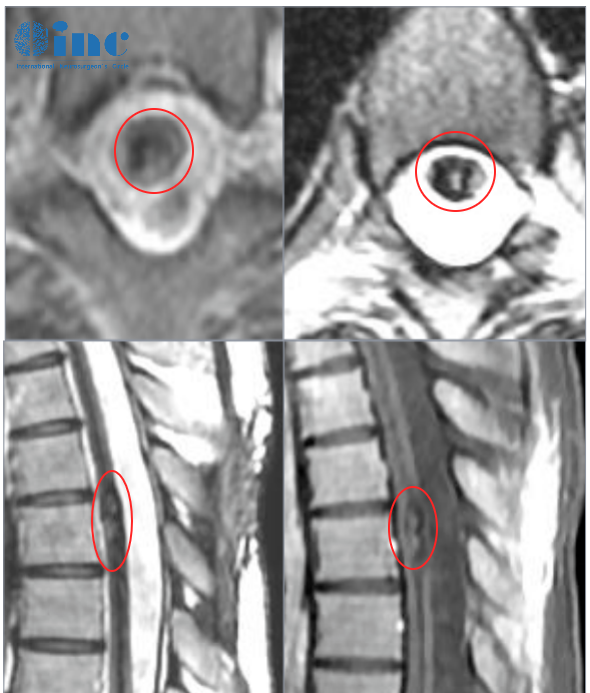
延髓C2水平髓内占位性病变
C2水平对应颈椎第二节,此处的髓内占位指病变位于延髓与脊髓交界的实质内,犹如在“神经高速公路”上设置路障,直接影响神经信号传递。
核心特征:
- 感觉分离现象:患者可能出现肩部以下痛温觉减退,但触觉相对保留,这种“冰火两重天”的异常感受是髓内病变的典型表现。
- 运动障碍渐进性加重:从单侧手臂无力到双下肢行走不稳,甚至发展为截瘫,病程通常持续数周至数月。
- 括约肌功能障碍:部分患者出现排尿困难或尿潴留,提示脊髓圆锥功能受累。
诊疗要点:
髓内占位的手术风险极高,因延髓C2区域密集分布呼吸中枢和锥体束。根据《Journal of Neurosurgery》2023年研究,此类病变全切率仅65%,但早期手术(症状出现6个月内)患者术后5年生存率可达82%,显著高于延迟治疗组(54%)。术中需借助神经电生理监测技术,实时定位功能区,避免损伤关键神经核团。术后康复需介入康复医学科,通过针灸、肢体功能训练改善运动障碍。
延髓C1水平髓内占位
C1水平紧邻枕骨大孔,是延髓与脊髓的“门户”,此处占位犹如在“生命阀门”上安门栓,极易引发致命性并发症。
致命风险信号:
枕骨大孔疝预警:剧烈头痛、喷射性呕吐、意识模糊,若未及时处理,可能因脑干受压导致呼吸骤停。
球麻痹症状:声音嘶哑、饮水呛咳、吞咽困难,因舌咽神经、迷走神经核团受累所致。
平衡障碍:行走时摇晃不稳,闭目站立时倾倒(Romberg征阳性),提示小脑连接纤维受损。
国际诊疗经验:
对于C1水平髓内占位,“精准减压+功能保护”是核心原则。某国际神经外科团队曾为一名3个月大的婴儿实施显微镜下肿瘤切除术,通过“后正中微创入路”,在直径仅1.5厘米的操作空间内完整剥离肿瘤,术后患儿呼吸功能立即改善。该团队强调,此类手术需术者具备脑干病变显微操作经验,平均每例手术耗时6-8小时,对团队配合度要求极高。
延髓C4-5水平椎管内占位
C4-5水平椎管内占位多位于髓外硬膜下,如神经鞘瘤、脊膜瘤等,虽不直接侵犯延髓实质,但占位效应会压迫脊髓腹侧,导致独特的临床症状。
特征性表现:
神经根刺激症状:单侧颈部剧烈疼痛,向肩背部放射,咳嗽或打喷嚏时加重,类似“落枕”但持续不缓解。
运动障碍“倒挂式”进展:先出现手部精细动作笨拙(如持筷不稳),逐渐向上发展至肩部无力,向下累及下肢,与髓内病变的“渐进式截瘫”不同。
Hoffmann征阳性:手指快速屈曲时出现拇指内收反射,提示锥体束受损。
手术入路选择:
根据肿瘤位置,可采用后路正中入路(适用于背侧占位)或侧前方入路(适用于腹侧占位)。前者创伤较小,但显露腹侧肿瘤需过度牵拉脊髓;后者需处理椎动脉分支,技术难度更高。临床数据显示,显微手术全切率可达92%,术后90%患者疼痛症状立即缓解,但仍有15%出现短期上肢肌力下降,需3-6个月康复。
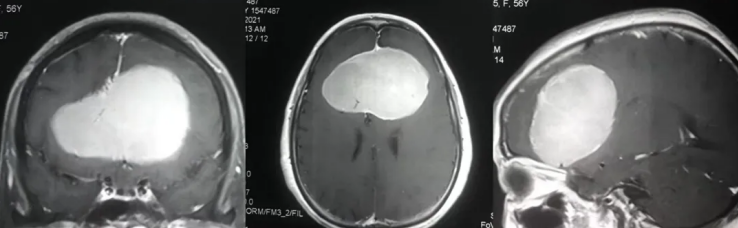
延髓背侧良性肿瘤占位
延髓背侧良性肿瘤以脑膜瘤、血管母细胞瘤多见,虽生长缓慢,但因紧邻第四脑室和小脑,易引发脑脊液循环障碍。
隐匿性进展特点:
慢性颅内压增高:头痛呈间歇性,午后加重,儿童患者出现头围增大、前囟隆起,成人则表现为恶心、视乳头水肿。
小脑功能失调:走路呈“醉酒步态”,持物时震颤(意向性震颤),言语含糊如“吟诗样语言”。
强迫头位:患者常保持头部前倾或偏向一侧,以缓解肿瘤对小脑扁桃体的压迫。
治疗黄金期:
良性肿瘤≠无需治疗!当肿瘤直径超过1.5厘米,或出现脑积水征象时,需积极手术。某研究跟踪100例延髓背侧良性肿瘤患者发现,观察等待组在5年内因肿瘤增大导致手术难度增加47%,而早期手术组术后10年无复发率达89%。术中借助荧光显微镜识别肿瘤边界,可最大限度保留正常神经组织。
延髓背侧囊实位性占位
囊实性占位指肿瘤同时包含囊性(液体填充)和实性(细胞密集)成分,常见于毛细胞型星形细胞瘤、血管母细胞瘤,影像学上呈现“囊中有瘤,瘤中有囊”的特征。
诊断与鉴别:
- MRI增强表现:囊性部分无强化,实性结节呈明显强化,需与单纯囊肿(无强化)、转移瘤(环形强化)鉴别。
- 临床病程波动:囊性部分迅速增大时,症状突然加重;实性结节缓慢生长时,症状可暂时缓解,形成“间歇性加重”的病程。
分步治疗策略:
对于此类占位,首选囊肿减压+实性结节切除。若直接切除实性结节,可能损伤周围正常组织;若仅引流囊液,复发率高达70%。国际指南建议,在超声引导下先抽吸囊液缓解占位效应,2-4周后再行显微手术切除实性部分,可将手术并发症率从45%降至18%。
延髓背侧占位vs髓内占位:关键区别
| 对比维度 | 延髓背侧占位 | 髓内占位 |
| 病变位置 | 位于延髓表面,硬膜下或硬膜外 | 直接累及延髓实质内 |
| 常见病因 | 脑膜瘤、神经鞘瘤、血管母细胞瘤 | 星形细胞瘤、血管畸形、室管膜瘤 |
| 症状特点 | 以脑积水、小脑症状为主 | 早期出现感觉运动分离现象 |
| 手术难度 | 相对易剥离,神经损伤风险较低 | 需穿过正常神经组织,风险极高 |
| 预后差异 | 良性肿瘤全切后复发率<10% | 全切率60%-70%,术后需放化疗 |
延髓背侧占位手术入路:如何选择最优方案?
延髓背侧手术入路的选择犹如“开锁匠选工具”,需根据肿瘤位置、大小及生长方向精准判断:
1.后正中入路
- 适用范围:肿瘤位于延髓背侧中线区,如第四脑室背侧、小脑蚓部下方。
- 优势:路径直接,无需损伤小脑组织,对中线结构显露清晰。
- 局限:牵拉小脑扁桃体可能导致术后缄默症,需控制牵拉力度<5毫米。
2.远外侧入路
- 适用范围:肿瘤偏向延髓背外侧,累及枕骨大孔区侧方结构。
- 优势:可避免过度牵拉脑干,直接显露椎动脉周围病变。
- 技术要点:需磨除部分枕骨髁,术中需监测舌下神经、副神经功能。
3.极外侧经髁入路
- 适用范围:巨大占位侵犯枕骨髁及颈椎椎体,如脊索瘤、软骨肉瘤。
- 优势:提供广阔操作空间,便于切除颅颈交界区复杂病变。
- 风险:可能破坏颈椎稳定性,术后需行枕颈融合固定。
临床实践中,70%的延髓背侧占位首选后正中入路,25%采用远外侧入路,仅5%需极外侧经髁入路。手术团队的“复合技术能力”(如显微操作+脊柱内固定)是保障预后的关键。
总结:延髓占位治疗的核心原则
延髓占位的诊疗如同在“针尖上跳舞”,需把握三个关键:
- 1.早期识别:新生儿出现喂养困难、成人突发饮水呛咳,都可能是预警信号,及时MRI检查可避免漏诊。
- 2.精准评估:通过多模态影像学(MRI增强+MRS波谱分析)、神经电生理监测,明确病变性质与功能区关系。
- 3.团队协作:涉及神经外科、儿科、康复科等多学科会诊,尤其是复杂病例需国际经验丰富的手术团队保驾护航。
无论良性或恶性,延髓占位都不应被视为“手术禁区”。随着显微神经外科技术、术中神经导航的进步,越来越多患者在早期干预后重获正常生活。记住:生命中枢的异常信号,从来都值得严肃对待。
常见问题答疑
1.星形细胞瘤占位延髓严重吗?
星形细胞瘤占位延髓的严重性取决于肿瘤级别和生长方式。低级别星形细胞瘤(如毛细胞型)生长缓慢,若能在早期通过显微手术全切,患者10年生存率可达70%-80%,部分儿童患者可长期无瘤生存。高级别星形细胞瘤(如间变性星形细胞瘤)恶性程度高,易侵犯周围神经组织,即使手术联合放化疗,中位生存期约14-18个月。关键在于早期发现——当肿瘤局限于延髓背侧未累及核心核团时,治疗效果最佳;若已压迫呼吸中枢或出现脊髓空洞,术后神经功能恢复难度显著增加。建议确诊后尽快至神经外科专科医院,通过MRI增强扫描和病理活检制定个体化方案。
2.延髓背侧占位是什么意思?
延髓背侧占位指延髓背侧(即脑干背侧表面区域)出现异常组织,占据颅内空间,可能为肿瘤、血管畸形或囊肿等。延髓背侧紧邻小脑和第四脑室,此处占位易引发小脑功能障碍(如走路不稳、手抖)和脑脊液循环受阻(导致头痛、呕吐)。常见类型包括脑膜瘤、血管母细胞瘤、神经鞘瘤等,多数为良性,但因位置特殊,即使良性肿瘤也可能压迫延髓呼吸中枢或小脑扁桃体,引发生命危险。诊断需结合MRI检查,明确占位的位置、大小、血供及与周围神经血管的关系,治疗以手术切除为主,尤其是出现症状(如头痛加重、肢体无力)时,应尽早干预避免神经功能不可逆损伤。
3.延髓背侧占位手术后遗症有哪些?
延髓背侧占位手术可能出现的后遗症与肿瘤位置、大小及手术操作相关,常见包括:
- 短暂性吞咽困难:因术中牵拉舌咽神经、迷走神经,约30%患者术后出现饮水呛咳,多数在2-4周内恢复,少数需留置胃管过渡。
- 小脑性共济失调:术后早期可能出现行走不稳、动作不协调,与小脑扁桃体受牵拉或供血暂时不足有关,通过康复训练6-12个月可逐步改善。
- 声音嘶哑:单侧喉返神经损伤导致,发生率约5%-10%,多数为暂时性,可通过神经营养药物和语言训练恢复。
- 脑脊液漏:罕见但严重,表现为低头时鼻腔或耳内流清水,需及时修补以防颅内感染。
值得注意的是,随着术中神经电生理监测技术普及,严重永久性神经损伤(如呼吸衰竭、永久性瘫痪)发生率已降至1%-2%。选择经验丰富的神经外科团队(年均完成50例以上延髓病变手术)可显著降低后遗症风险,术后早期介入康复治疗能进一步提升功能恢复效果。
- 文章标题:延髓占位全解析:从新生儿到成人的症状、诊断与治疗
- 更新时间:2025-05-14 15:55:47

 400-029-0925
400-029-0925