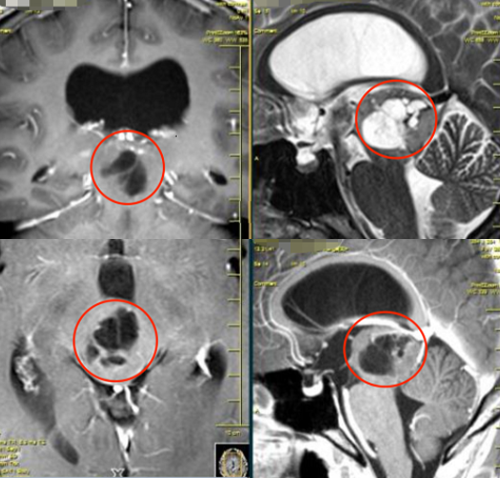
低级别胶质瘤和高级别胶质瘤区别?当我们拿到一份脑胶质瘤的诊断报告时,最关键的往往是那个罗马数字分级。这个数字背后,隐藏着两种截然不同的疾病轨迹和治疗路径。
脑胶质瘤作为最常见的原发性颅内肿瘤,占所有颅内肿瘤的40%-50%。根据世界卫生组织的分级系统,胶质瘤被分为Ⅰ至Ⅳ四个等级,其中Ⅰ、Ⅱ级被称为低级别胶质瘤,Ⅲ、Ⅳ级则为高级别胶质瘤。这种分级不仅仅是数字游戏,它决定了肿瘤的生物学行为、治疗方案选择以及患者预后。理解这两类胶质瘤的区别,对于患者和家属制定合理的治疗预期至关重要。
01世界卫生组织分级系统解析
世界卫生组织建立的胶质瘤分级系统是当前全球通用的标准分类方法。这一系统基于肿瘤细胞的形态学特征、核分裂活性、细胞增殖潜力以及是否存在坏死等指标,将胶质瘤划分为四个等级。
低级别胶质瘤包括WHOⅠ级和Ⅱ级。Ⅰ级胶质瘤被认为是最“温和”的类型,生长缓慢,边界相对清晰。常见的毛细胞型星形细胞瘤就属于这一级别,多见于儿童和青少年的小脑部位。Ⅱ级胶质瘤虽然仍属低级别范畴,但已经表现出明确的恶性肿瘤特征,具有侵袭性生长的能力。
高级别胶质瘤涵盖WHOⅢ级和Ⅳ级,是高度恶性的肿瘤类型。Ⅲ级胶质瘤又称为间变性胶质瘤,细胞异型性明显,生长迅速。而Ⅳ级胶质母细胞瘤则是恶性程度最高、预后最差的类型。
这一分级系统并非一成不变。随着分子病理学的发展,2016年WHO更新了分类标准,将分子标志物纳入分级体系,使得胶质瘤的分类更加精准。

02胶质瘤的恶性程度与病理特征
低级别与高级别胶质瘤在恶性程度上存在本质差异,这种差异直接体现在它们的病理特征上。
低级别胶质瘤的细胞分化相对较好,意味着肿瘤细胞与正常的胶质细胞形态相似。它们的核分裂象稀少,增殖活性较低。衡量细胞增殖活性的指标Ki-67在低级别胶质瘤中通常低于5%。尤其值得注意的是,低级别胶质瘤一般不会出现肿瘤性坏死和微血管增生这些恶性特征。
相比之下,高级别胶质瘤则展现出明显的恶性特征。肿瘤细胞异型性显著,核分裂象常见,Ki-67增殖指数通常较高,可达10%-20%甚至更高。高级别胶质瘤还常常出现坏死区和明显的微血管增生,这些特征反映了肿瘤的快速生长和侵袭性。
从生物学行为来看,低级别胶质瘤生长缓慢,平均倍增时间以月甚至年计算;而高级别胶质瘤生长迅速,倍增时间可能仅需数周。这种生长速度的差异直接决定了患者症状的出现速度和疾病进程。
03临床表现与症状进展差异
低级别与高级别胶质瘤在临床表现上既有相似之处,又存在关键性差异,这些差异主要源于它们的生长速度和侵袭性不同。
由于低级别胶质瘤生长缓慢,患者病史往往较长,可能持续数月甚至数年。常见的初始症状包括轻度头痛、难以解释的癫痫发作(尤其是中青年患者的首次癫痫),以及轻微的神经功能缺损。相当一部分低级别胶质瘤患者可能在很长时间内没有任何明显症状,肿瘤是在偶然的影像学检查中被发现的。
高级别胶质瘤的临床表现则通常更为急剧和严重。由于肿瘤生长迅速,患者病史较短,往往在几周或几个月内就会出现明显症状。常见的表现包括进行性加重的头痛、恶心呕吐(与颅内压增高相关)、新发的癫痫发作,以及快速进展的神经功能缺损如肢体无力、言语障碍或认知功能下降。
值得注意的是,症状进展速度是临床鉴别高低级别胶质瘤的重要线索之一。低级别胶质瘤的症状通常是渐进性的,而高级别胶质瘤则表现出快速恶化的趋势。
04影像学检查的关键区别点
MRI(磁共振成像)是评估脑胶质瘤的首选影像学方法,低级别和高级别胶质瘤在MRI上表现出不同的特征,这些差异有助于临床医生在获取病理诊断前对肿瘤级别进行初步判断。
低级别胶质瘤在MRI上通常表现为T1加权像低信号、T2加权像高信号的病灶。它们边界相对清晰,瘤周水肿轻微,增强扫描后通常不强化或仅轻度强化。这一特征反映了低级别胶质瘤血脑屏障相对完整、新生血管不丰富的特点。
高级别胶质瘤的MRI表现则明显不同。肿瘤信号常不均匀,T1加权像呈低信号,T2加权像呈高信号,但如有出血区域则可能出现T1高信号。增强扫描后,高级别胶质瘤通常呈现明显的不均匀强化,模式多样(如环形强化、结节状强化)。此外,高级别胶质瘤通常伴有明显的瘤周水肿和占位效应,肿瘤边界不清,呈浸润性生长表现。
除了常规MRI序列,高级影像学技术如弥散加权成像、灌注成像和磁共振波谱分析也能提供有价值的鉴别信息,帮助区分高低级别胶质瘤。
05分子特征与基因差异
随着分子病理学的发展,我们对胶质瘤的认识已经从单纯的形态学分级进入到了分子分型时代。低级别和高级别胶质瘤在分子特征上存在显著差异,这些差异不仅影响诊断和预后判断,也为指导治疗提供了重要信息。
IDH(异柠檬酸脱氢酶)基因突变是胶质瘤分子分型中最重要的标志物之一。大约80%的低级别胶质瘤存在IDH突变,而这种突变在原发性高级别胶质瘤(尤其是胶质母细胞瘤)中较少见。具有IDH突变的胶质瘤患者预后明显优于野生型患者。
1p/19q联合缺失是少突胶质细胞瘤的特征性分子改变,主要见于低级别胶质瘤。具有1p/19q联合缺失的少突胶质细胞瘤对化疗更为敏感,患者预后相对较好。
高级别胶质瘤常携带一系列与恶性进展相关的分子异常,如EGFR扩增、PTEN突变、TERT启动子突变等。这些分子改变共同驱动了肿瘤的增殖、侵袭和治疗抵抗。
MGMT启动子甲基化状态是另一个重要的分子标志物,特别是在高级别胶质瘤中。具有MGMT启动子甲基化的胶质母细胞瘤对替莫唑胺化疗更为敏感。
06治疗策略与预后差异
低级别和高级别胶质瘤的治疗策略存在显著差异,这些差异主要基于它们不同的生物学行为和预后特点。
低级别胶质瘤的治疗以手术切除为主。对于位置有利、能够实现全切的患者,单独手术可能就已足够,术后长期生存率较高。对于存在高危因素(如年龄大于40岁、肿瘤未全切等)的患者,术后可能需辅助放疗。低级别胶质瘤的预后相对较好,中位生存期可达8-10年。
高级别胶质瘤的治疗则需采取更加积极的综合治疗模式。手术目标是最大程度安全切除肿瘤,术后必须辅以放疗和化疗。当前的标准治疗方案是Stupp方案(术后放疗同步替莫唑胺化疗,后续替莫唑胺辅助化疗)。尽管经过积极治疗,高级别胶质瘤的预后仍较差:Ⅲ级胶质瘤中位生存期约3-4年,而Ⅳ级胶质母细胞瘤中位生存期仅14-17个月。
值得注意的是,手术在两类胶质瘤治疗中都扮演着关键角色。手术不仅能迅速降低肿瘤负荷、缓解症状,还能获取组织标本明确诊断(包括分子病理),为后续治疗决策提供依据。
07为什么手术是重要的治疗方法
手术在胶质瘤治疗中占据核心地位,无论是低级别还是高级别胶质瘤,手术都是综合治疗策略的基石。这主要源于手术的多重治疗价值。
手术的首要目标是获取组织标本明确诊断。尽管现代影像学技术提供了重要的诊断信息,但病理诊断仍是金标准。通过手术获取的肿瘤组织不仅能确定肿瘤的类型和级别,还能进行分子病理检测,指导后续治疗决策。
手术能迅速降低肿瘤负荷,缓解颅内压增高症状。特别是对于体积较大、引起明显占位效应的肿瘤,手术切除可以快速减轻对周围脑组织的压迫,改善患者的神经功能症状。
最大程度安全切除肿瘤可以延长患者的无进展生存期和总生存期。对于低级别胶质瘤,手术全切甚至可能实现临床治愈。对于高级别胶质瘤,最大范围安全切除也是预后良好的独立预测因素。
现代神经外科技术的进步显著提高了手术的安全性和精准度。手术显微镜、神经导航、术中MRI、术中神经电生理监测等技术的应用,使神经外科医生能够在最大化切除肿瘤的同时,有效保护重要的神经功能。
常见问题解答
问:低级别胶质瘤会转变成高级别吗?
答:有可能。部分低级别胶质瘤随着时间推移可能获得新的基因突变,逐步进展为高级别胶质瘤。这被称为恶性转化,是影响预后的重要因素。定期随访至关重要。
问:确诊胶质瘤后,是否级别越低治疗效果越好?
答:一般来说是这样,但并非绝对。低级别胶质瘤生长慢、预后较好;高级别生长快、预后差。然而治疗效果还受肿瘤位置、分子分型及治疗时机等多因素影响。
问:年轻人和老年人患胶质瘤有区别吗?
答:有区别。年轻人多见低级别胶质瘤,多位于大脑半球;儿童多见幕下低级别胶质瘤。老年人则以高级别胶质瘤为主,预后相对更差。年龄是影响治疗方案选择的重要因素。
问:胶质瘤手术后为何还需要放化疗?
答:因为胶质瘤具有浸润性生长特点,手术难以彻底清除所有肿瘤细胞。放化疗可以杀灭残留的肿瘤细胞,延缓复发,特别是对高级别胶质瘤是标准治疗必要环节。
- 文章标题:低级别胶质瘤和高级别胶质瘤区别
- 更新时间:2025-12-23 13:47:34

 400-029-0925
400-029-0925