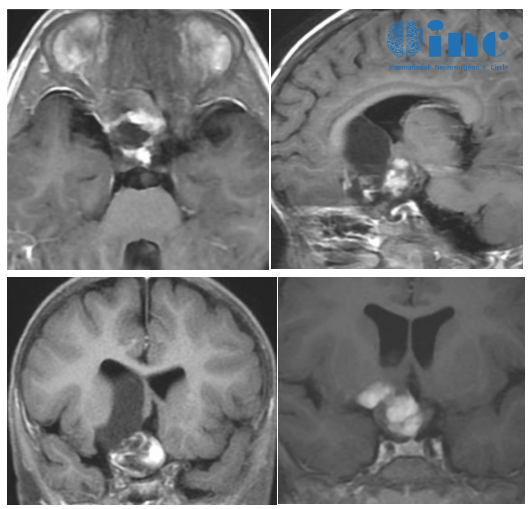
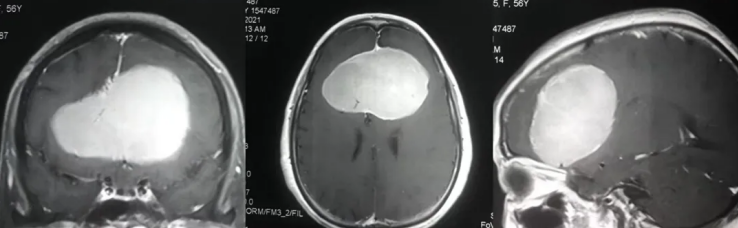
下丘脑和垂体之间的解剖连接——垂体柄——不仅仅是一根血管和神经纤维的通道,更是人体内分泌调控系统中至关重要的"信息高速公路"。下丘脑通过分泌促垂体激素和释放/抑制因子来调控垂体的功能,垂体又通过分泌靶腺激素来管理全身的内分泌活动。当垂体发生病变时,这种影响通常不是单向的。很多人知道下丘脑病变会影响垂体,却忽略了垂体病变同样可能对下丘脑产生多种影响,包括压迫效应、激素反馈紊乱和继发性损伤。
垂体和下丘脑的调控关系
下丘脑-垂体轴是人体最重要的内分泌调控系统。下丘脑通过垂体柄释放多种调节因子,包括促甲状腺激素释放激素(TRH)、促肾上腺皮质激素释放激素(CRH)、促性腺激素释放激素(GnRH)、生长激素释放激素(GHRH)和生长激素抑制激素(SS)、多巴胺(抑制泌乳素分泌)等。这些因子经垂体柄的门脉系统直接到达垂体前叶,调控相应激素的合成和释放。
这种调控是双向的。垂体分泌的靶腺激素通过血液循环反馈到下丘脑和垂体,维持激素水平的动态平衡。比如甲状腺激素水平升高时会抑制下丘脑TRH和垂体TSH的分泌,皮质醇水平升高时会抑制CRH和ACTH的分泌。这种"反馈回路"保证了内分泌系统的精确和稳定。

垂体病变影响下丘脑的几种途径
机械性压迫
垂体大腺瘤向上生长突破鞍膈进入鞍上池时,可以直接压迫下丘脑底部。下丘脑的腹侧区域(包括视上核、室旁核和弓状核)紧邻鞍上池,最容易被增大的垂体肿瘤压迫。视上核和室旁核是合成抗利尿激素(ADH)的核团,受到压迫时可能导致抗利尿激素分泌减少,出现尿崩症——表现为大量排尿(每天尿量可达数升)、极度口渴和持续饮水。
弓状核是调节食欲和能量代谢的重要核团,受压后可能导致食欲异常——食欲亢进或食欲减退,部分患者会出现体重显著变化。下丘脑的体温调节中枢也可能受到影响,导致体温调节障碍,表现为低体温或不明原因的发热。
垂体柄受压导致信号中断
垂体大腺瘤或鞍区其他病变(如颅咽管瘤、脑膜瘤)向上生长时,经常压迫或推移垂体柄。垂体柄受压会导致下丘脑分泌的调节因子无法正常到达垂体前叶,引起继发性垂体功能减退。同时,由于垂体柄受压常导致高泌乳素血症(多巴胺输送被阻断,解除对泌乳素的抑制),高泌乳素本身也会反馈影响下丘脑GnRH的脉冲式分泌,导致性腺功能减退。
激素反馈紊乱影响下丘脑功能
功能性垂体腺瘤分泌过量的激素,会通过反馈机制影响下丘脑的功能。生长激素腺瘤分泌过多的生长激素(GH),通过负反馈抑制下丘脑GHRH的分泌,并增加SS的分泌。ACTH腺瘤分泌过多的皮质醇,会严重抑制下丘脑CRH的分泌,长期高皮质醇状态还可能导致下丘脑神经元的功能性损伤。泌乳素瘤通过高泌乳素血症抑制GnRH脉冲,导致下丘脑-垂体-性腺轴功能紊乱。
不同垂体病变对下丘脑影响的对比
| 垂体病变类型 | 对下丘脑的影响方式 | 主要临床表现 | 影响严重程度 |
|---|---|---|---|
| 垂体大腺瘤 | 直接压迫+垂体柄受压 | 尿崩症、食欲异常、体温调节障碍 | 中~高 |
| 泌乳素瘤 | 高泌乳素反馈抑制GnRH | 闭经、性功能障碍、不育 | 中(激素反馈为主) |
| GH腺瘤 | 过量GH反馈抑制GHRH | 肢端肥大症、代谢异常 | 中(激素反馈为主) |
| ACTH腺瘤 | 高皮质醇反馈抑制CRH | 库欣综合征、下丘脑功能抑制 | 高(高皮质醇毒性) |
| 垂体卒中 | 急性出血坏死导致急性压迫 | 突发头痛、视力急剧下降、意识障碍 | 极高(急症) |
| 无功能大腺瘤 | 占位压迫为主 | 渐进性压迫症状,垂体功能减退 | 中~高 |
垂体病变对下丘脑影响的临床表现
垂体病变通过不同途径影响下丘脑后,临床表现非常多样,涉及内分泌、代谢和自主神经等多个系统。下丘脑损伤后最典型的内分泌表现是尿崩症,患者会出现大量稀释性尿液排出,每天尿量可达3~20升,伴随持续的口渴和多饮。这是视上核和室旁核受损导致抗利尿激素分泌不足的直接后果。
自主神经功能紊乱也是常见表现。患者可能出现体温调节异常(低体温或中枢性发热)、血压波动、心率变化等。部分患者还会出现睡眠-觉醒周期紊乱,表现为嗜睡或失眠。食欲和体重的剧烈变化也值得注意——下丘脑腹内侧核受损可导致食欲亢进和肥胖,外侧区受损则可能导致食欲减退和消瘦。
在行为和精神方面,下丘脑受影响后可能出现情绪波动、记忆力下降、注意力不集中等表现。少数情况下,严重的急性压迫可导致意识障碍甚至昏迷。垂体卒中的急性出血和坏死可以在数小时内引起这些急性症状,属于神经外科急症。
如何评估和监测
对于已经确诊垂体病变的患者,评估下丘脑是否受累是整体诊疗方案的重要组成部分。MRI鞍区薄层增强扫描是首选的影像学检查,能够清楚显示垂体病变的大小、向上生长的程度、垂体柄是否受压偏移以及下丘脑是否有直接受压的征象。如果在MRI上观察到下丘脑区域信号异常、垂体柄明显偏移或增粗,提示下丘脑已经受到较明显的影响。
内分泌功能评估同样重要。需要检查的项目包括:血清钠和血浆渗透压(评估是否有尿崩症)、皮质醇和ACTH(评估下丘脑-垂体-肾上腺轴)、甲状腺功能(TSH和游离T4)、性激素(FSH、LH、睾酮或雌二醇)、泌乳素水平以及IGF-1(反映生长激素活性)。这些检查能够全面评估下丘脑-垂体-靶腺轴的功能状态。
患者常见问题解答
垂体病变对下丘脑的影响有哪些,会严重吗?
影响包括机械性压迫(导致尿崩症、体温调节障碍、食欲异常)、垂体柄受压(导致继发性垂体功能减退和高泌乳素血症)以及激素反馈紊乱(影响下丘脑的调节功能)。严重程度取决于病变的大小和类型。小型微腺瘤对下丘脑的影响很小甚至没有影响,大型腺瘤可能显著压迫下丘脑,垂体卒中则是可能危及生命的急症。
垂体瘤手术后会恢复吗?
手术切除肿瘤后,如果下丘脑的损伤是压迫引起的且压迫时间不长,术后神经功能多数可以恢复或部分恢复。尿崩症在术后常见,但多数是暂时的,通常在数天到数周内自行缓解。如果压迫时间较长导致下丘脑发生了不可逆损伤,部分功能可能无法完全恢复,需要长期的激素替代治疗。
尿崩症能治好吗?
由垂体瘤压迫下丘脑引起的暂时性尿崩症,在肿瘤切除后多数可以恢复。如果下丘脑受到了永久性损伤导致永久性尿崩症,目前没有根治方法,但可以通过药物(如去氨加压素,DDAVP)有效控制症状,患者可以正常生活和工作。
需要长期复查吗?
是的。垂体病变患者需要长期随访,即使手术或药物治疗后症状缓解,也需要定期复查MRI和内分泌功能。通常术后3个月、6个月、1年各复查一次,之后每年复查一次。如果肿瘤有残留或复发迹象,需要缩短复查间隔。内分泌功能也应每年至少评估一次,以及时调整激素替代治疗方案。
日常生活中需要注意什么?
有尿崩症的患者需要保证充足的饮水量,但要避免一次性大量饮水。定期监测血清钠和血浆渗透压。正在激素替代治疗的患者应严格遵医嘱服药,不可自行停药或减量。保持规律作息,避免过度劳累。如出现多饮多尿加重、头痛、视力变化或发热等异常情况,应及时就医。
- 文章标题:垂体病变对下丘脑的影响有哪些?
- 更新时间:2026-04-08 15:02:43

 400-029-0925
400-029-0925