随着现代脑诊断影像技术的日益普及和应用,偶发脑膜瘤的发现已变得相当普遍。这就给神经外科医生带来了一个难题,即这些病变是否应该被治疗。许多自然史研究已经发表,试图阐明偶发脑膜瘤生长的潜力。现有资料显示,这些肿瘤可分为三种主要生长模式之一:无生长、线性生长或指数生长。选择的治疗策略还应考虑几个其他因素,主要是最终手术并发症的风险,恶性肿瘤和其他类似脑膜瘤的病理条件的可能性,以及患者的年龄和医疗状况。笔者认为,大多数无症状的偶发脑膜瘤可以通过一系列影像学和临床随访评估来观察。手术干预通常保留为大的,有症状的病变和那些有明显增长潜力的肿瘤。
近年来,脑成像技术的应用逐渐增多。在实践中,临床医生试图保持较高的警惕性,以便根据细微的体征和症状在早期诊断颅内病变。在研究领域,人们正在努力了解正常的大脑功能,以及影响中枢神经系统的疾病。上述询问——无论是基于研究——还是基于临床——导致了大量发表的研究,这些研究基于健康志愿者和/或神经障碍患者的大脑结构和功能成像。此外,由于担心误诊,医生要求进行更多的实验室检查和成像。全部这些因素都导致了脑部成像扫描数量的大幅增加,从而导致了偶然发现的异常。
脑成像的偶然发现被定义为“先前未发现的潜在临床相关性的异常,意外发现且与检查目的无关。”Katzman等人报道了1000名作为NIH研究方案对照组的无症状志愿者(年龄范围3-83岁;54.6%的男性)。他们的参与发现了若干病人的意外发现,其中一些病人需要咨询,包括3例怀疑患有脑瘤的病人。在另一项以人群为基础的心脑血管疾病研究中,涉及3672名65岁及以上的人,发现64例(1.74%)临床相关异常,其中19例为脑膜瘤(患病率0.52%)。35最近在荷兰进行的一项前瞻性人群研究涉及2000名年龄在45岁或以上的人群,良性脑肿瘤的患病率为1.6%,脑膜瘤是较常见的(0.9%)这些脑膜瘤直径在5 - 60mm之间,女性患病率为1.1%,男性患病率为0.7%。研究还发现,45-59岁患者的患病率从0.5%增加到75岁或以上患者的1.6%。
随着这些偶然发现,医生们面临着几个重要的问题。病变的临床意义是什么?什么是自然史,治疗干预的适应症是什么?在下文中,我们将特别关注偶发脑膜瘤。我们的目的是回顾与这一主题相关的医学文献,并根据其自然史和潜在并发症的现有数据讨论其治疗的决策策略。
流行病学数据
1961年至1986年在德国进行的一项流行病学研究发现,每年每10万人中有1.85人罹患脑膜瘤。女性(2.44例)是男性(1.16例)的2.1倍,且发病率随年龄增长而持续增加。有趣的是,研究中大约50%的脑膜瘤是在尸检时发现的。脑膜瘤在尸检中一次被发现的高发病率可以解释为,这些肿瘤是典型的生长缓慢的良性肿瘤,它们在个体的一生中都可以保持无症状。在美国,脑膜瘤的患病率估计为每10万人97.5人。美国中央脑瘤登记处的数据也显示,女性发病率高出2倍和稳步增加发病率随着年龄:20-34年龄组的发病率在2002年,45-54、 65-74,和85年以上是0.74,4.89,12.79,和18.86每100000人每年。非典型和恶性脑膜瘤占总数的相对较小的比例(估计约为5%)。
偶发脑膜瘤的自然史
了解偶然发现的脑膜瘤的自然史是制定治疗方法和决定是否治疗脑膜瘤的关键一步。已经进行了几项研究来更好地了解如果不治疗这些损伤的行为。中村等人报道了他们在47名连续影像监测的无症状患者中的结果。年增长率在0.03至2.62cm³/年(平均0.796cm³/年),并且大多数肿瘤(66%)生长小于1 cm³/年。相对年增长率在0.48%至2.8%之间(平均14.6%)。肿瘤倍增时间为1.27 ~ 143.5年(平均21.6年)。作者还发现年龄和年增长率之间有适度的相关性,年轻患者的增长率更高,倍增时间更短。其他重要的评估因素包括钙化的存在和T2加权磁共振成像上的低强度或等强度肿瘤信号,这与统计学上较低的增长率相关。尽管男性的年增长率似乎高于女性,但这种差异没有达到统计学意义。
在研究偶发脑膜瘤生长模式的几项研究中,基于这些肿瘤呈指数增长的假设,通过确定随访期间的初始和最终体积来计算年增长率。Hashiba等人对70名患者的肿瘤体积进行连续监测,并使用回归分析来分析肿瘤生长。在每种情况下,在随访时计算肿瘤体积,并绘制在时间-体积坐标上。然后将患者分为两组:生长组和无生长组。检查一组的生长曲线,以确定它们是遵循线性模型还是指数模型。26名患者(37%)的肿瘤基本上没有生长。在44名肿瘤生长患者中,16人遵循指数增长模式,15人遵循线性模式,13人不符合这两种模式。钙化的存在是评估无生长模式的放射学特征。值得注意的是,在肿瘤位置方面,生长/不生长之间或不同生长模式之间没有差异;然而,该研究的作者承认,肿瘤细胞动力学是复杂的,它们与肿瘤体积的关系仍知之甚少。将生长曲线拟合为线性或指数模式可能过于简单,脑膜瘤实际上可能在多个阶段表现出不同的生长模式。
在迄今为止发表的关于该主题的较大和较新的研究中,Oya等人报道了他们对244名患有273例偶发脑膜瘤患者的研究结果。在120个肿瘤(44%的病例)中观察到较大直径增加2mm或更大,平均随访期为3.8年。本研究中肿瘤生长的评估因素是年龄较小、无钙化、T2信号高强度和瘤周水肿。未发现肿瘤位置是的评估因素(表1)。Nakasu等人提示非典型脑膜瘤呈指数增长,而良性脑膜瘤呈指数、线性或无增长。指数增长本质上意味着肿瘤以恒定的增长分数增长。线性生长导致肿瘤生长速度逐渐降低(细胞增殖率降低和/或细胞死亡率增加)。脑膜瘤较初可能呈指数增长,但随后增长缓慢,这可能与血液供应的可用性和钙化的进展有关;相反的情况也可能发生,可能通过获得新的突变导致增长率的增加。

表1:2000-2011年发表的偶发脑膜瘤自然史研究综述
类似脑膜瘤的病变
偶然发生的脑膜瘤,顾名思义,是在脑成像上诊断的,通常是脑部的磁共振图像,没有组织病理学证实。虽然影像学表现通常很有特点,但许多病变在影像学上可以模仿脑膜瘤的表现(图1和图2)。如果选择保守方法,这种可能性强调了初始密切随访评估的重要性。脑膜瘤的两个经典鉴别诊断是血管外皮细胞瘤和脑膜转移。血管外皮细胞瘤是一种少见的颅内恶性肿瘤,据信占全部原发性脑膜肿瘤的2%-3%。血管外皮细胞瘤较初被认为是脑膜瘤的一个亚组(血管母细胞变型),但自1993年以来,世卫组织将它们归类为一个独特的实体。血管外皮细胞瘤以其侵袭性、高复发率和潜在的转移而闻名。诊断时的中位生存期约为13年。

图1:冠状位T1加权磁共振成像增强显示轴外室管膜瘤,影像学上类似脑膜瘤。

图2:轴位t1加权磁共振成像,增强显示轴外实性肿块,颞骨局灶性受累(箭头)。这个病变是一个成骨细胞瘤,在影像学上类似脑膜瘤。
硬脑膜转移也可以看起来像脑膜瘤,有相似的增强模式和硬脑膜尾。据估计,在尸检时发现8%-9%的晚期全身性癌症患者有硬脑膜转移临床发病率较低,因为许多这些病变是无症状的。脑膜转移较常见的原发性肿瘤是腺癌、肺癌和乳腺癌。许多其他疾病也可以模仿脑膜瘤,包括淋巴瘤、室管膜瘤、肉瘤、骨膜成骨细胞瘤、炎性假瘤、Rosai-Dorfman病定期的放射学和临床监测可以帮助确定病变的行为,并可能提高良性脑膜瘤的推定诊断的不确定性。此外,根据解剖位置,还应考虑其他诊断。例如,对于桥小脑角肿瘤,神经鞘瘤可以列入鉴别诊断;对于鞍区肿瘤,则应增加垂体腺瘤和颅咽管瘤。
手术并发症
尽管现代疗法取得了进展,包括较前沿的医疗保健和较新的外科技术,但外科手术并发症的风险不容忽视。脑膜瘤手术作为一个整体构成了一个异质性的群体,在这个群体中并发症的风险差异很大。脑膜瘤的切除可以从技术上简单的手术到与关键结构损伤相关的具挑战性的手术。当手术时,临床医生应该注意所涉及的风险,并应权衡它们与手术干预的潜在好处。萨纳伊等人报道了连续141例患者接受幕上凸面脑膜瘤切除术。他们的目标是报道现代神经外科时代这种手术的结果。他们发现总并发症发生率为10%,包括血肿、感染、脑脊液漏和肺栓塞。不出所料,当考虑更复杂类型的脑膜瘤时,并发症发生率明显更高。在81例经显微手术治疗的小脑幕脑膜瘤患者中,长期性手术发病率为19.8%,而死亡率为2.5%。许多颅底肿瘤如岩斜脑膜瘤也有如此高的并发症发生率。例如,在连续109名患者的外科手术系列中,可威尔等人。报告围手术期死亡率为3.7%;此外,其他35名患者发生了56例并发症。
然而,脑膜瘤手术的并发症不仅仅与肿瘤的位置和手术的技术方面有关。在场的许多患者都是患有合并症的老年人,这些合并症使他们面临严重的医疗并发症的风险,而这些并发症可能与他们的疾病无关。在一项对834名在大型三级护理中心接受脑膜瘤手术的患者的回顾中,33%的患者年龄大于60岁。总体而言,57名患者(6.8%)出现严重的医疗并发症,4名患者死亡。较常见的并发症是肺炎,其次是肾功能不全、心律失常、深静脉血栓和/或肺栓塞。严重医疗并发症的危险因素包括新的或恶化的神经功能缺损、年龄大于65岁、高血压和目前服用2种以上的心脏药物。
手术适应症
偶然诊断的脑膜瘤的治疗策略应该在仔细和完全的评估后制定。不幸的是,没有一类或二类证据支持护理标准或实践指南。全部建议都基于与专家意见和回顾性病例系列相关的三类证据。应解决的相关问题包括以下内容。病变有症状吗?病灶有多大?患者是否有既往影像学表现?病人多大了?病人的身体状况如何?支持切除偶发脑膜瘤的观点有很多:1)这些肿瘤中比例可以是非典型或恶性的;2)大量更具侵袭性的病变在影像学上可模仿脑膜瘤;3)未治疗的肿瘤可能是患者焦虑的来源;和4)切除将减少对仔细的初始随访的需要。虽然这些观点支持切除一些偶发脑膜瘤,但我们认为多数无症状偶发脑膜瘤应该保守治疗。在我们的实践中,如果1)肿瘤较大,有明显的肿块效应并伴有神经症状,建议手术;2)连续成像的尺寸有记录的增加;3)基于肿瘤外观或行为有合理的恶性怀疑;以及4)如果患者在医学上适合手术。
采用保守管理的决定受到几个因素的支持。尽管鉴别诊断很广泛,尽管有些脑膜瘤可能被证明是恶性的,但当磁共振成像是这种肿瘤的特征时,良性脑膜瘤仍然是较常见的病变。此外,密切的初始影像学和临床监测可以检测到神经系统检查的快速增长、影像学特征的变化或意外恶化,从而导致管理计划的调整。一个合理的方法是从诊断后3-4个月的一开始随访开始,以排除侵袭性病变的生长。时间框架可以进一步增加到6-9个月,然后增加到1年。此外,多数无症状脑膜瘤要么保持稳定,要么生长缓慢。在603例无症状脑膜瘤的大型临床系列中,63%的患者大小没有增加,只有6%的患者最终出现症状(平均随访3.9年)。根据这些数据,并且因为严重并发症的风险可以明显超过老年人和有明显合并症的患者的任何潜在益处,保守的方法通常是足够的。最后,在大多数情况下,对患者进行关于这些病变的性质及其自然史的教育会减轻焦虑。作者(W.T.C .)专门切除年轻个体中尺寸较大的偶发肿瘤、与明显水肿相关的肿瘤,或在年轻个体中发现的肿瘤,这些肿瘤的进一步生长可能会限制切除较低辛普森分级病变的能力。立体定向放射外科通常被考虑用于老年患者、伴有合并症的患者的连续影像学上显示有记录的生长的病灶,以及与高手术发病率相关的位置的病灶。表2说明了我们在决定哪种治疗方案较适合个体患者时使用的一般标准。

表2:颅内脑膜瘤治疗选择的一般标准
案例说明:
案例1:
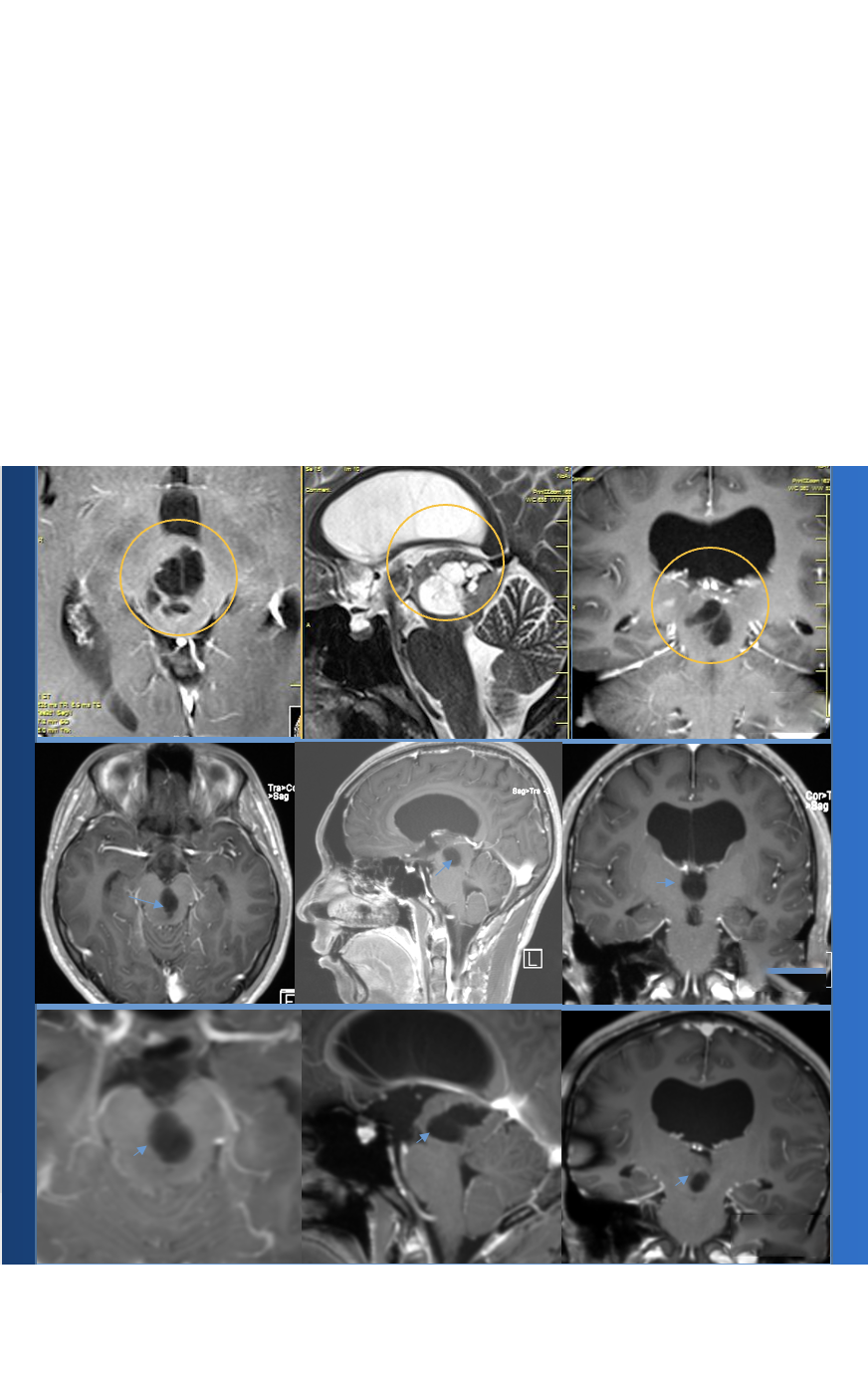
这位患者是一位79岁的女性,主诉喉咙肿胀。体检时,她被发现左侧颈内动脉有杂音。作为评估的一部分,她接受了颈部磁共振血管造影,显示存在无症状的颈内动脉狭窄。脑部磁共振成像显示偶然发现的鞍结节脑膜瘤(图3)。患者没有视觉症状,检查时神经系统完好无损。她的内分泌检查也很正常。考虑到她的年龄和病变的大小,决定进行系列影像学随访。此后她接受了5年多的随访,没有肿瘤生长或视觉症状。
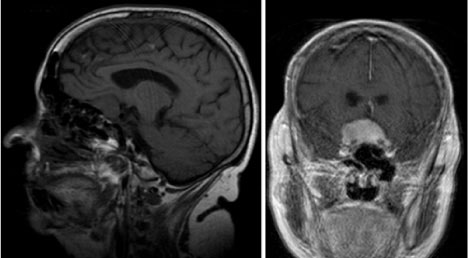
案例2:
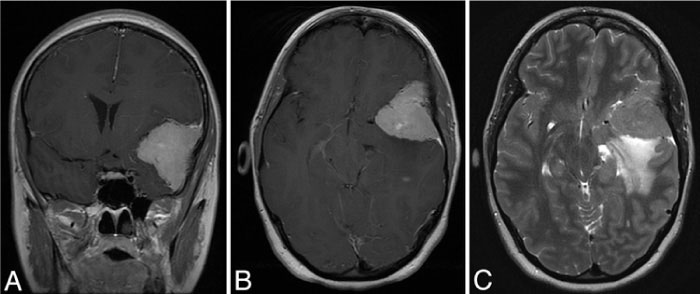
该患者为27岁女性,长期非特异性头痛,神经系统检查正常。脑部磁共振成像显示有一个较大的蝶骨外侧翼脑膜瘤(图4)。肿块的较大直径为4.5厘米,并伴有明显的脑水肿和肿块效应。决定手术是因为肿瘤体积大,瘤周水肿,患者年龄小。
结论:
近年来,在技术前沿的预防医学领域,医生们越来越多地面临人口老龄化的问题,这种医学在更长的时间内提供了更多的筛查方式。这最终导致了许多无症状脑膜瘤患者的识别。虽然这些病变可能是患者焦虑的来源,但与医生进行完全的讨论并对偶发脑膜瘤的性质进行教育可以帮助患者更好地了解病情并参与决策。偶然脑膜瘤自然史的可用数据表明,这些病变中的大多数要么在大小上保持稳定,要么随着时间的推移生长缓慢。有鉴于此,医生在治疗偶然发现的脑膜瘤时应尽量保守,但要记住,其中一些病变会增长并出现症状。恶性脑膜瘤或其他类似脑膜瘤的恶性肿瘤的可能性也应牢记在心。一个谨慎的方法是密切的初始影像学和临床随访,以检测意外的肿瘤行为。一旦发现肿瘤稳定,随访期可以逐渐延长。此外,老年患者群体中并发症的可能性,这些患者可能有合并症,使他们面临更高的手术严重并发症的风险,这就需要保守的管理方法。我们倾向于保留对大的症状性病变和有生长潜力的病变的手术治疗。基于影像学特征和/或患者病史的恶性肿瘤高可疑指数也有利于切除。
参考资料:DOI link: https://doi.org/10.3171/2011.9.FOCUS11220
- 文章标题:偶然发现的脑膜瘤如何应对?什么情况下需要手术?
- 更新时间:2021-09-06 10:17:32

 400-029-0925
400-029-0925