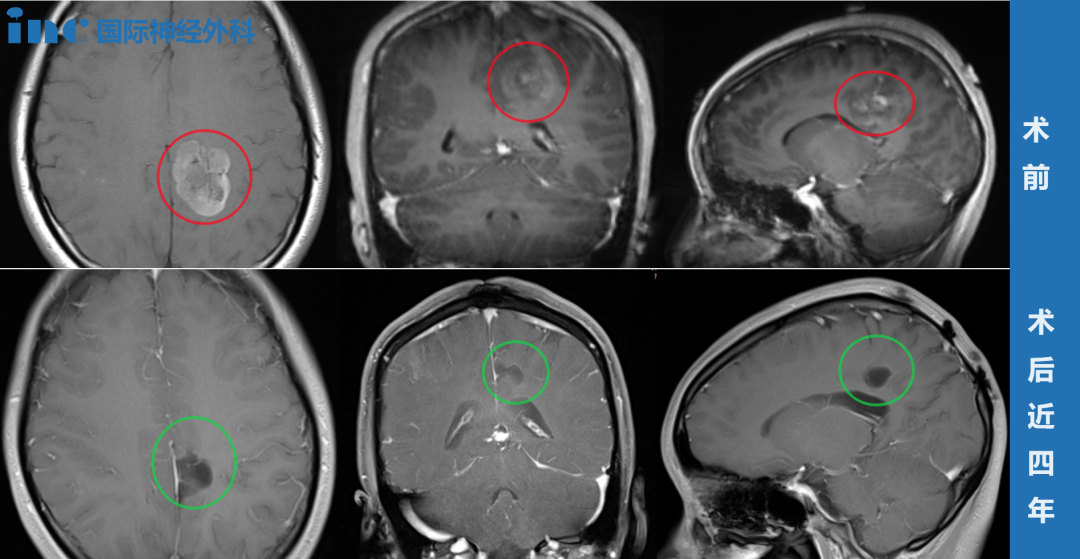
在神经外科领域,烟雾病一直是个棘手难题。患者大脑主要血管逐渐闭塞,代偿形成脆弱异常的"烟雾状"血管网,不仅容易导致脑缺血,更可能在搭桥手术后出现致命的出血性脑高灌注综合征(CHS)。

此前,INC国际脑血管搭桥手术大咖川岛明次(Akitsugu Kawashima)教授研究团队一项发表在《World Neurosurgery》上的研究,通过监测局部脑血流量(rCBF)变化,能够预测搭桥术后出血性CHS的发生风险。这一发现为临床预防严重并发症提供了新思路。
什么是出血性脑高灌注综合征?
烟雾病患者由于颅内主要供血血管进行性狭窄闭塞,因此脑部供血不足。颞浅动脉-大脑中动脉(STA-MCA)直接搭桥术是重建血供的有效方法。
然而,长期处于“干旱”状态的脆弱脑血管,突然迎来充沛血流,可能无法适应,导致出血性脑高灌注综合征(CHS),表现为头痛、癫痫、神经功能缺损,甚至颅内出血,严重威胁患者生命。
因此,术后早期识别哪些患者处于出血性脑高灌注综合征的高风险中,并采取强化管理,是改善预后的关键。
关键发现:两个“危险阈值”,精准锁定高风险人群
研究团队纳入了155名烟雾病患者的251个大脑半球,所有患者均接受了颞浅动脉-大脑中动脉双吻合术(STA-MCA双吻合术)。团队创新性地采用两种方法计算rCBF增加率:
方法1:比较手术侧与未手术侧的rCBF值
方法2:比较术后手术侧与术前手术侧的rCBF值
经过严谨分析,研究得出了明确结论:
出血性CHS的预测阈值
方法1中rCBF增加率≥30%,或方法2中≥50%的患者,术后发生出血性CHS的风险显著升高;而当rCBF增加率≥100%时,风险达到峰值,是重点预警人群。
发病率与人群特征
251个大脑半球中,7个(2.8%)出现出血性CHS,且无儿童病例(儿童占比15.9%),说明成人是术后出血的高危人群。仅1个半球(0.4%)出现重度出血性CHS,这与术后严格的镇静和血压控制密切相关。
对侧手术无影响
无论患者对侧半球是否接受过手术,rCBF增加率的预测价值均不受影响,这让临床应用更具灵活性。
值得注意的是,出血性CHS患者的rCBF增加率显著高于无CHS患者:方法1测得前者平均增加73.3%,后者仅20.7%;方法2测得前者平均增加92.5%,后者仅28.6%,数据差异极具统计学意义。
临床意义:从监测到预防的转变
这一研究的最大价值在于将术后管理从"被动应对"转向"主动预防"。通过术后立即监测rCBF,医生可以精准识别高风险患者,并采取针对性措施。
研究数据证实了这一策略的有效性:rCBF增加率越高,所需镇静时间越长(重度组平均镇静时间达38.4小时),但出血风险得到有效控制。
儿童患者的特殊性
研究还发现了一个有趣现象:儿童患者几乎不发生出血性CHS。这可能与儿童血脑屏障的特性,或脑血流量调节机制与成人不同有关。同时,儿童患者基础脑血流量较高,更需要双吻合术来保证充足血供,预防缺血事件。
这项研究为烟雾病术后管理提供了量化指标和精准方案。随着监测技术的进步,未来有望实现更个体化的术后管理策略,让每位患者都能在安全保障下获得最佳手术效果。
本文参考文献来源:
Akitsugu Kawashima,et al.Predicting the Occurrence of Hemorrhagic Cerebral Hyperperfusion Syndrome UsingRegional Cerebral Blood Flow After Direct Bypass Surgery in Patients withMoyamoya Disease.2018
INC国际神经外科专家团-川岛明次教授

INC国际神经外科医生集团旗下世界神经外科专家团(WNEG)成员、世界脑血管搭桥手术大咖、圣路加国际医院神经外科主任川岛明次(Akitsugu Kawashima)教授,擅长脑卒中、烟雾病、颅底肿瘤、面部痉挛/三叉神经痛、颅内血肿、巨大脑动脉瘤、脑动静脉畸形等疾病的治疗,尤其擅长脑血管搭桥、颈内动脉内膜切除术。
神经外科经验:
烟雾病脑血管搭桥手术:1300例
脑动脉瘤夹闭手术:1000例
脑血管畸形切除术:500例
颈内动脉内膜切除术:450例
开颅脑瘤切除术:280例
颅后窝搭桥术、High-flow Bypass技术等
- 文章标题:INC大咖研究 | 烟雾病术后出血风险预警:局部脑血流竟藏着关键指标!
- 更新时间:2026-02-09 11:07:30

 400-029-0925
400-029-0925