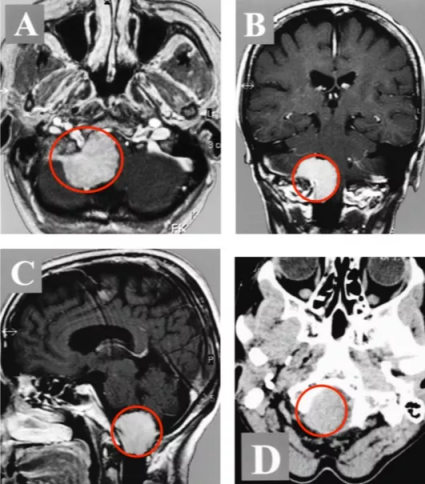
右额顶叶1cm脑膜瘤是一种发生在右侧额顶叶区域的肿瘤,其大小为1cm。脑膜瘤是起源于脑膜细胞的肿瘤,可以是良性的或恶性的。尽管该肿瘤的直径相对较小,但对患者的健康和生活可...
右额顶叶1cm脑膜瘤是一种发生在右侧额顶叶区域的肿瘤,其大小为1cm。脑膜瘤是起源于脑膜细胞的肿瘤,可以是良性的或恶性的。尽管该肿瘤的直径相对较小,但对患者的健康和生活可能产生影响。本文将详细介绍右额顶叶1cm脑膜瘤的病因、症状、诊断和治疗。
首先,右额顶叶1cm脑膜瘤的病因尚不完全清楚。脑膜瘤的发生可能与遗传因素、环境因素和个体生活方式相关。遗传因素可能在脑膜瘤的发病中起到作用。有些研究表明,家族遗传与脑膜瘤的发生有关,即患者的亲属中也有脑膜瘤发生。此外,一些基因突变如NF2基因突变与脑膜瘤发生相关。然而,大多数脑膜瘤与遗传因素无关,具体病因仍有待深入研究。
其次,右额顶叶1cm脑膜瘤可能表现出一系列症状。症状的类型和严重程度可能因肿瘤的大小、位置和生长速度等因素而有所不同。常见的症状包括头痛、癫痫发作、运动和感觉障碍、认知和言语障碍、视觉变化和行为改变等。然而,对于1cm大小的脑膜瘤,有些患者可能不会出现明显的症状,是在早期阶段。
三,诊断右额顶叶1cm脑膜瘤通常需要进行详细的临床评估和影像学检查。医生会收集患者的病史、进行体格检查,并可能要求进行头部CT扫描、MRI或PET扫描等影像学检查。这些检查有助于确定肿瘤的位置、大小和形态,并评估是否对周围脑组织产生压力和侵袭等。对于小型脑膜瘤,如1cm大小的肿瘤,影像学检查可能是确定诊断的关键。
然后,对于右额顶叶1cm脑膜瘤的治疗,治疗方案应根据患者的具体情况和肿瘤的性质而定。常用的治疗方法包括手术切除、放疗和观察。对于小型、良性的脑膜瘤,如1cm大小的肿瘤,手术切除可能是优选的治疗方法,旨在完全去除肿瘤并减少复发风险。放疗可以在手术后用于减少肿瘤残留或复发的风险。对于一些小型和稳定的脑膜瘤,观察可能是一个合理的选择,定期进行影像学检查以监测肿瘤的生长情况。
综上所述,右额顶叶1cm脑膜瘤是一种发生在右侧额顶叶区域,大小为1cm的肿瘤。脑膜瘤的病因尚不完全清楚,遗传因素、环境因素和个体生活方式可能在其发病中起到作用。对于该脑膜瘤的临床特征和治疗方案的制定,应结合患者的具体情况进行评估。早期诊断和适当治疗对患者的预后至关重要。
以上就是“右额顶叶1cm脑膜瘤”的全部内容,想要了解更多“顶叶脑膜瘤”相关问题,请来电咨询或在线留言联系我们。INC(INC)旗下各学术团队的教授均为国际神经外科联合会(WFNS)及各种国际神经外科学术组织的成员,国际神经外科各大杂志主编,以及神经外科教科书中以其本人名字命名手术方式和解剖结构的教科书级神经外科巨擘,他们在各自领域对国际神经外科做出过较大贡献。
提示:本文内容来自网络用户投稿,仅供参考,不做为诊断依据,任何关于疾病的建议都不能替代执业医师的诊断。请以医生诊断为准,不代表本站同意其说法,请谨慎参阅,本站不承担由此引起的任何法律责任。
- 文章标题:右额顶叶1cm脑膜瘤
- 更新时间:2023-10-09 16:05:49
-
在神经外科临床实践中,脑膜瘤患者常对肿瘤相关问题存在诸多疑问。当患者于影像学检...
2025-07-02 03:22:20
-
在神经外科疾病谱中, 脑膜瘤 是一类具有独特生物学特性的肿瘤,它起源于脑膜及脑膜...
2025-06-20 18:10:05
-
在当今社会,脑肿瘤的发病率逐渐上升,其中凸面脑膜瘤作为一种常见的颅内肿瘤,受到...
2025-04-02 18:27:12
-
左上顶叶脑膜瘤的治疗方法有哪些?左上顶叶脑膜瘤是一种较为常见的脑肿瘤,其来源于...
2024-12-31 09:43:13
-
左上顶叶脑膜瘤的病症是什么?左上顶叶脑膜瘤是一种源自脑膜的肿瘤,其发生在大脑的...
2024-12-31 09:41:55
-
左侧顶叶脑膜瘤后遗症是什么症状?左侧顶叶脑膜瘤后遗症的具体症状可能因病人的个体...
2023-10-12 17:24:31
-
顶叶脑膜瘤是良性肿瘤吗?顶叶脑膜瘤是一种发生在大脑顶叶区域的肿瘤,其良性或恶性...
2023-10-13 18:04:54
-
右侧顶叶脑膜瘤钙化?症状有哪些表现?右侧顶叶脑膜瘤钙化是指在右侧顶叶部位的脑膜...
2023-10-12 16:22:13
-
右额顶叶1cm脑膜瘤是什么?右额顶叶脑膜瘤是指位于大脑右侧额顶叶区域的一个直径为...
2023-10-12 17:17:10
-
左侧顶叶脑膜瘤钙化灶严重吗?左侧顶叶脑膜瘤的钙化灶是指在左侧顶叶脑膜瘤内出现的...
2023-10-09 16:08:26
-
额部大脑镰旁脑膜瘤2cm?额部大脑镰旁脑膜瘤是一种生长在脑的脑膜层上的肿瘤。根据您...
2023-08-28 14:25:52
-
顶叶脑膜瘤有哪些风险和症状呢?顶叶脑膜瘤是一种起源于脑膜的肿瘤,它可能发生在大...
2023-10-09 15:32:00
-
头颅顶叶脑膜瘤严重吗?头颅顶叶脑膜瘤是一种生长在大脑顶叶区域的肿瘤。其严重程度...
2023-10-12 11:47:48
-
右侧顶叶脑膜瘤严重吗能活多久?右侧顶叶脑膜瘤是一种在大脑右侧顶叶区域发生的肿瘤...
2023-10-13 13:58:20
-
脑膜瘤小于30mm的大小不需要手术治疗,而是应根据患者的具体病情来决定。脑膜瘤的大...
2024-02-26 14:55:34
-
顶叶矢状窦脑膜瘤是一种在大脑顶叶区域形成的肿瘤,属于脑膜瘤的一种,通常起源于覆...
2024-10-31 15:07:56
-
右侧顶叶大脑镰旁脑膜瘤是一种生长在大脑右侧顶叶附近的肿瘤。本文将详细介绍顶叶大...
2023-10-09 14:23:42
-
右侧顶叶脑膜瘤是什么病?右侧顶叶脑膜瘤是发生在大脑右侧顶叶区域的一种肿瘤。它起...
2023-10-09 15:59:25
-
大脑镰旁脑膜瘤的大小与其是否大,通常需要考虑肿瘤的直径和体积。通常情况下,大脑...
2024-01-09 15:59:21
-
左额顶部脑膜瘤的症状表现是什么?左额顶部脑膜瘤是一种影响大脑特定部位的肿瘤,其...
2024-12-30 14:15:59
-
顶叶脑膜瘤手术是治疗顶叶脑膜瘤的一种常见方法,手术切口的选择对于手术的成功和术...
2023-10-09 14:22:05
-
右侧顶叶脑膜瘤手术难度高吗?右侧顶叶脑膜瘤手术是一项复杂且具有挑战性的手术,它...
2023-10-09 15:44:44
-
脑膜瘤是一种常见的中枢神经系统肿瘤,其来源于脑膜的细胞,通常生长缓慢。脑膜瘤多...
2024-11-25 16:53:07
-
左侧顶部大脑镰旁脑膜瘤1.5?大脑镰旁脑膜瘤是一种常见的颅内肿瘤,它位于左侧顶部的...
2023-08-25 16:41:48
-
右侧顶叶脑膜瘤手术后遗症有哪些?术后如何护理?右侧顶叶脑膜瘤手术后可能会留下一...
2023-10-09 15:17:04


 400-029-0925
400-029-0925