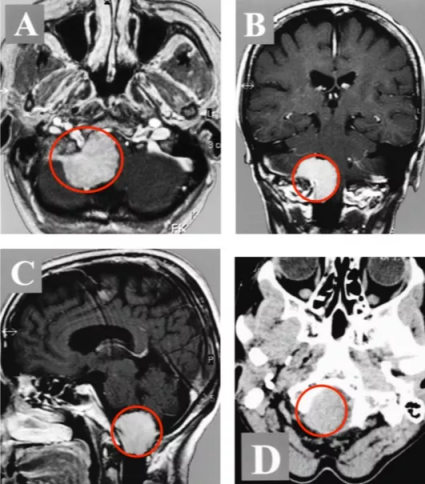
桥小脑角区脑膜瘤和听神经瘤是两种常见的颅内肿瘤,它们位于脑干和小脑之间,但它们有着不同的特点和来源。桥小脑角区脑膜瘤和听神经瘤区别是什么?桥小脑角区脑膜瘤是一种在...
桥小脑角区脑膜瘤和听神经瘤是两种常见的颅内肿瘤,它们位于脑干和小脑之间,但它们有着不同的特点和来源。桥小脑角区脑膜瘤和听神经瘤区别是什么?桥小脑角区脑膜瘤是一种在脑膜上生长的肿瘤,可能源自脑膜组织。听神经瘤则是起源于听神经的肿瘤,即耳后乳突区的听神经鞘细胞。尽管它们位于相似的区域,但它们的来源和发展方式不同,也会导致不同的症状和治疗方法。
桥小脑角区脑膜瘤是什么?
桥小脑角区脑膜瘤是一种源自脑膜的肿瘤,在小脑桥小脑角区域生长。这种肿瘤通常是良性的,但它可以影响周围结构、神经和血管,导致一系列的症状和并发症。脑膜瘤生长缓慢,它可能会导致听力损失、平衡问题、面部疼痛等症状。如果不及时治疗,脑膜瘤可能会继续生长并对正常脑功能产生严重影响。
听神经瘤是什么?
听神经瘤,也被称为听觉神经瘤或斯旺细胞瘤,是一种主要发生于听神经上的肿瘤。这种肿瘤起源于鞘细胞,即神经鞘细胞(Schwann cell),它们主要包裹着神经纤维,提供保护和支持。听神经瘤通常也是良性的,但它也会渐进性地压迫和损害周围的结构和神经。与脑膜瘤相似,听神经瘤也可能导致听力损失、平衡障碍、面部疼痛等症状。
桥小脑角区脑膜瘤和听神经瘤共同点
虽然桥小脑角区脑膜瘤和听神经瘤有所不同,但它们也有一些共同点。首先,它们都生长在相似的区域,即脑干和小脑之间的桥小脑角区域。二,它们都可能导致听力损失、平衡问题和面部疼痛等症状。此外,桥小脑角区脑膜瘤和听神经瘤的治疗方法也有共同之处,包括手术切除、放射治疗和观察等。
桥小脑角区脑膜瘤和听神经瘤区别
尽管桥小脑角区脑膜瘤和听神经瘤有许多共同点,但它们的来源和发展方式有所不同。首先,桥小脑角区脑膜瘤源自脑膜组织,生长在脑膜上。而听神经瘤起源于听神经鞘细胞,主要位于听神经乳突区域。其次,桥小脑角区脑膜瘤是生长缓慢的肿瘤,可在数年内逐渐增大。而听神经瘤通常是缓慢生长的,可能需要几年甚至更长时间才能表现出症状。
桥小脑角区脑膜瘤和听神经瘤的手术切除有所不同。由于桥小脑角区脑膜瘤位于脑膜上,手术切除通常涉及对脑膜进行切割和处理。而对于听神经瘤,手术是通过耳后乳突切口进入鞍上窝进行切除,以避免对听神经的进一步损伤。
此外,手术治疗选择也取决于肿瘤的大小和位置。对于较小的桥小脑角区脑膜瘤和听神经瘤,手术切除可能是主要的治疗方法。手术可以完全切除肿瘤或减小其体积,并尽可能保留周围重要神经和血管结构的功能。
对于较大的肿瘤,手术切除可能会更具挑战性。在这种情况下,手术切除可能无法完全清除肿瘤,或者可能导致更多的神经功能损害。在这些情况下,放射治疗可能作为手术后的辅助治疗选择,以控制肿瘤的进展。放射治疗使用高能射线或质子来损害肿瘤细胞,以阻止其生长和分裂。
除了手术和放射治疗,观察也是治疗桥小脑角区脑膜瘤和听神经瘤的一种选择。对于小型肿瘤或老年患者,如果肿瘤生长缓慢且没有引起明显的症状,医生可能会选择定期监测和观察肿瘤的发展,以决定是否需要治疗。
桥小脑角区脑膜瘤和听神经瘤在来源和发展方式上有所不同。桥小脑角区脑膜瘤源自脑膜组织,而听神经瘤起源于听神经鞘细胞。手术切除是治疗这两种肿瘤的主要方法,但手术方式和治疗选择可能会因肿瘤大小和位置的不同而有所不同。对于更复杂的情况,放射治疗或观察可能成为额外的治疗选择。对于每位患者,治疗策略应由医生根据患者的具体情况,如肿瘤大小、症状和患者的整体健康状况等来决定。
以上就是本文“桥小脑角区脑膜瘤和听神经瘤区别”的全部内容,仅供阅读参考,不作为任何治疗的指导意见。了解更多关于“CPA区脑膜瘤”的信息,可以来电咨询或在线留言联系我们。INC国际神经外科顾问团是由国际各发达国家神经外科教授联合组成的医生集团,其成员教授均在各自领域对国际神经外科做出过较大贡献。国内脑干、丘脑、胼胝体、脊髓、松果体区等复杂位置的脑肿瘤及脑血管病变患者,若想寻求国际上更高质量、更大范围的顺利手术切除方案,可选择远程咨询INC国际教授。
提示:本文内容来自网络用户投稿,仅供参考,不做为诊断依据,任何关于疾病的建议都不能替代执业医师的诊断。请以医生诊断为准,不代表本站同意其说法,请谨慎参阅,本站不承担由此引起的任何法律责任。
- 文章标题:桥小脑角区脑膜瘤和听神经瘤区别?原来是这样!
- 更新时间:2024-01-11 11:19:41
-
听神经瘤靶向治疗是什么意思?简单来说,它是一种针对听神经瘤细胞的特定分子靶点,...
2026-01-13 11:50:42
-
在神经外科领域,CPA(小脑桥区)占位的病变主要包括脑膜瘤和听神经瘤这两种。对于患...
2025-10-06 12:24:20
-
听神经瘤,或者称为声神经瘤,是一种良性的肿瘤,通常生长在负责听觉和平衡的听神经...
2025-10-04 20:24:30
-
CPA区结节灶,T1低信号,增强强化,听神经瘤可能性大 的影像描述,是精准诊断的起点。...
2025-07-11 17:45:39
-
听神经瘤手术成功是啥意思?听神经瘤手术的成功意味着手术达到了既定的目标,并且患...
2025-06-13 18:13:34
-
2公分的听神经瘤大吗?好切除吗?2公分的听神经瘤在大小上属于中等,其切除难度和预后...
2024-10-08 18:47:01
-
听神经瘤手术后面瘫的概率与主刀医生的经验和技术密切相关。面瘫是一种可能的并发症...
2024-03-20 17:08:44
-
听神经瘤伽马刀后有脑积水多严重?听神经瘤伽马刀治疗后出现脑积水的情况,其严重程...
2024-09-05 16:33:03
-
听神经瘤术后眼睛模糊需要多久恢复? 听神经瘤需要手术治疗,因为药物治疗是无用的...
2022-06-16 15:37:41
-
听神经瘤手术成功就不影响生命?听神经瘤手术的成功与否是由很多因素决定的,如瘤体...
2023-12-05 17:14:52
-
听神经瘤是颅内良性肿瘤,来自听神经的前庭部分,少数来自耳蜗部分,因此患者的症状...
2022-02-17 13:56:31
-
听神经瘤手术后多久恢复到正常?听神经瘤手术后的恢复时间因人而异,取决于许多因素...
2023-12-06 16:02:55
-
听神经瘤的发展过程因个体差异而有所不同,从早期到中期的时间也因此各有差异。听神...
2024-03-27 14:12:07
-
听神经瘤手术几个小时能完成?听神经瘤手术的持续时间因多个因素而有所不同,包括肿...
2023-12-05 15:21:16
-
听神经瘤术后伤口处麻木?听神经瘤术后伤口处麻木是一个相对常见的现象,这可能与手...
2024-06-06 19:10:12
-
听神经瘤需要注意什么?听神经瘤(前庭神经鞘瘤)是一种相对少见的良性肿瘤,它生长...
2024-02-19 17:53:25
-
做听神经瘤手术后怎样护理病人?听神经瘤手术后的护理重要,以确保患者的恢复顺利进...
2023-12-07 13:44:54
-
颅底听神经瘤是一种位于颅底区域的神经系统肿瘤,治疗的成功与否往往与主刀医生的经...
2024-02-22 10:05:40
-
听神经瘤不治疗后果会怎么样?听神经瘤是一种生长在内耳的良性肿瘤,它通常起源于听...
2023-11-30 16:47:34
-
听神经瘤严重吗? 听神经瘤并不严重,它是一种良性肿瘤,听神经瘤是一种原发于八对...
2022-09-13 21:33:38
-
听神经瘤症状早期症状?听神经瘤是一种对听神经产生良性肿物的疾病,病程发展缓慢,...
2023-08-23 14:38:14
-
听神经瘤术后半年了还要注意什么?听神经瘤手术后半年是一个重要的时期,患者需要密...
2024-02-27 18:18:02
-
1、面瘫 NF2患者生存时间长,生存质量也值得关注。听神经瘤的主要并发症是面瘫和听力...
2021-12-28 15:19:03
-
听神经瘤手术复杂吗?危险吗?听神经瘤手术的复杂性和风险取决于肿瘤的类型、大小和...
2023-12-04 15:18:24
-
听神经瘤开颅手术后还能活多久?听神经瘤开颅手术是治疗听神经瘤的一种常见方法。手...
2023-12-07 13:35:07


 400-029-0925
400-029-0925