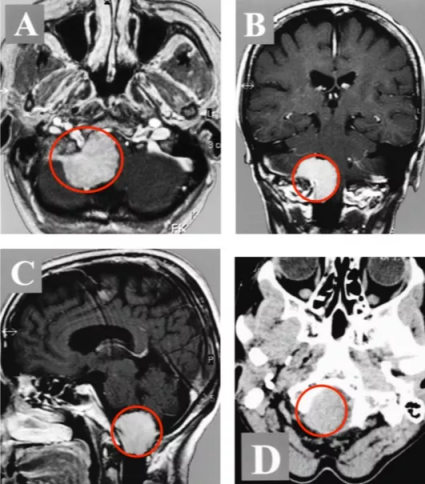
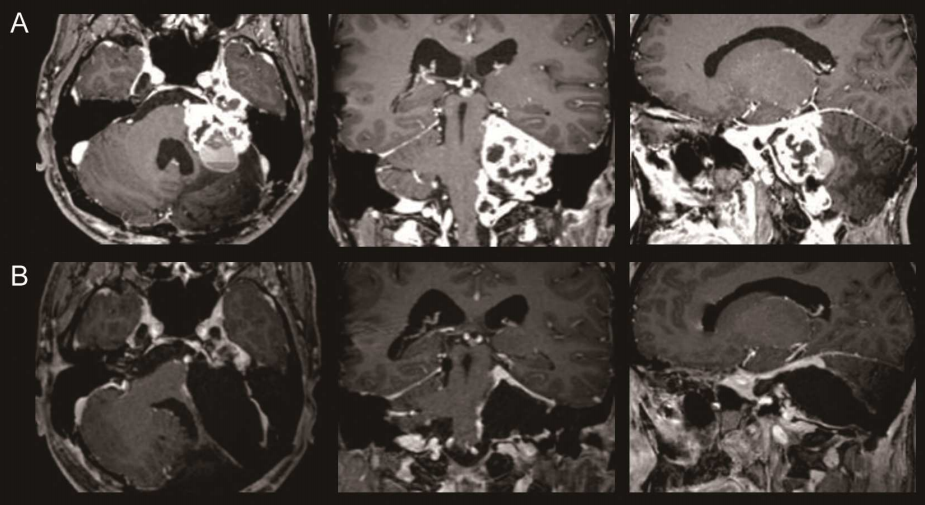
后颅窝左侧小脑半球病变严重吗?这取决于病变的性质和大小,但任何在这个区域发现的异常都需要严肃对待。简单来说,它可能很严重,也可能相对温和,但绝不能忽视。因为小脑是我们身体的“精密动作协调员”,而左侧小脑半球主要负责右侧身体的协调和平衡。这里的病变,无论良恶,都可能直接影响到我们走路、拿东西甚至说话的能力。
为什么这个位置的病变需要警惕?
要理解它的潜在风险,咱们得先看看小脑是干什么的。
小脑位于后颅窝,也就是我们后脑勺的位置。它虽然只占脑体积的约10%,却包含了超过一半的脑神经元。它的核心功能不是发起运动,而是像一个“超级校对员”,负责校准和协调我们所有的随意运动,确保动作精准、流畅、平稳。
左侧小脑半球主要控制右侧身体的协调。所以,这里的病变最常导致右侧肢体出现“共济失调”。比如,你想用右手去拿水杯,手却摇摇晃晃对不准;走路时右腿发飘,容易向右侧倾倒。
更关键的是,后颅窝空间狭小,结构拥挤。小脑下方紧邻着生命中枢——脑干,前方是第四脑室(脑脊液循环的重要通道)。一旦病变长大,很容易压迫这些关键结构,引发颅内压力增高,甚至威胁生命。

这个“病变”可能是什么?
“病变”是一个影像学上的统称,就像在房子里发现一个不明物体,需要打开看看才知道具体是什么。发生在左侧小脑半球的病变,主要有以下几类:
第一类是肿瘤。这可能是原发于小脑的,也可能是从别处转移过来的。在儿童中,后颅窝肿瘤占所有脑肿瘤的45%到60%。常见的原发性肿瘤包括毛细胞型星形细胞瘤(一种生长缓慢的良性肿瘤)、髓母细胞瘤(一种高度恶性的胚胎性肿瘤)等。在成人中,小脑转移瘤也不少见。
第二类是脑血管病。这包括小脑梗死和小脑出血。小脑的血液供应主要来自小脑上动脉、小脑前下动脉和小脑后下动脉。任何一支血管堵塞(梗死)或破裂(出血),都会导致相应区域的脑组织受损。
第三类是炎症或感染性病变,比如小脑炎、脓肿等。这类情况相对少见,但同样会引起严重的功能障碍。
第四类是退行性或遗传性病变,比如一些遗传性共济失调,会导致小脑神经元逐渐变性、萎缩。
身体会发出哪些警报信号?
左侧小脑半球出问题,身体会给出非常明确的信号。这些症状的出现,往往就是病变在“敲门”。
最典型的就是右侧肢体的共济失调。你会感觉右手右脚不听使唤,做精细动作时特别明显,比如写字歪歪扭扭、扣扣子困难、用筷子夹菜不稳。走路时步态不稳,像喝醉酒一样,容易向右侧偏斜。
其次是眩晕和平衡障碍。你会感到天旋地转,或者感觉自身不稳,尤其是在转头或改变姿势时。这是因为小脑也参与前庭功能的调节。
眼球震颤也很常见。你会发现自己的眼球不自主地、有节律地来回摆动,尤其在向某个方向注视时更明显。
如果病变影响到小脑蚓部(中线结构)或引起颅内压增高,还会出现头痛(尤其是后枕部痛)、恶心呕吐。严重的颅内压增高会导致意识障碍,这是非常危险的信号。
构音障碍也可能出现。说话变得含糊不清,声音忽大忽小,像在吟诗一样,医学上称为“吟诗样语言”。
医生如何判断它到底严不严重?
评估严重性不能靠猜,必须依靠客观的检查。医生会像侦探一样,一步步揭开病变的真面目。
第一步通常是头颅CT扫描。CT能快速判断是不是急性出血。对于小脑出血,CT是首选,能立刻看清血肿的位置和大小。数据显示,小脑出血约占所有自发性脑出血的9%到10%。
但CT对非出血性病变,尤其是早期梗死和小肿瘤,看得不够清楚。这时就需要第二步——头颅磁共振(MRI)。
MRI是诊断小脑病变的“金标准”。它能极其清晰地显示病变的大小、边界、内部特征(比如是实性的还是囊性的),以及和周围脑组织、脑干、血管的关系。通过不同的扫描序列,医生还能初步判断病变的性质。
有时候,为了搞清楚病变的血供情况或者寻找出血的原因(比如是不是血管畸形),医生还会建议做脑血管造影(DSA)。
除了影像学,医生还会结合你的临床症状、体格检查(比如指鼻试验、跟膝胫试验)和病史来综合判断。一个生长缓慢、引起轻微症状的良性肿瘤,和一个快速进展、导致严重神经功能障碍的恶性肿瘤或大面积梗死,其“严重性”是天差地别的。
如果找到了病因,怎么治?
治疗完全取决于病变是什么。不同的病因,治疗策略截然不同。
如果是肿瘤:治疗目标是尽可能安全地切除肿瘤,同时保护正常的小脑功能。对于良性肿瘤(如毛细胞型星形细胞瘤),手术全切往往能获得治愈。对于恶性肿瘤(如髓母细胞瘤、转移瘤),除了手术,通常还需要结合放疗和化疗。一些深部或手术风险高的小肿瘤,也可以考虑立体定向放射外科(如伽马刀)。
如果是小脑梗死:治疗的关键在于“时间就是大脑”。在发病4.5小时内,符合条件者可以通过静脉溶栓,快速溶解血栓,恢复血流。如果是大血管闭塞,取栓治疗的时间窗可以延长。过了急性期,治疗重点就转向抗血小板(如阿司匹林)、稳定斑块(如他汀类药物)、控制危险因素(高血压、糖尿病等)以及积极的康复训练。
如果是小脑出血:治疗首要目标是降低颅内压、防止脑疝。对于出血量少(一般小于10毫升)、症状轻微的患者,可以采取保守治疗,密切观察。但对于出血量较大(一般认为超过10-15毫升)、或出现进行性神经功能恶化、脑干受压、脑积水的患者,就需要考虑手术治疗,比如开颅血肿清除或微创穿刺引流。小脑出血的总体死亡率在20%到50%之间,及时干预至关重要。
如果是炎症或其它病变:则针对病因进行抗感染、免疫调节等治疗。
治疗之后,生活会受到多大影响?
预后和生活质量,是大家最关心的问题。这同样取决于病变的性质、治疗的及时性和有效性。
对于良性肿瘤全切的患者,神经功能通常可以恢复得很好,长期生存率很高,可以回归正常工作和生活。
对于恶性肿瘤,即使经过综合治疗,也可能面临复发风险,需要长期随访。但近年来,治疗手段不断进步,患者的生存期和生活质量也在逐步改善。
对于小脑梗死或出血,恢复情况差异很大。小范围的梗死或出血,经过积极康复,功能可能基本恢复。但大面积的损伤,可能会遗留持续的共济失调、平衡障碍等问题,影响日常生活。康复训练,特别是针对平衡和协调功能的训练,在这个过程中起着至关重要的作用。
总的来说,虽然小脑半球病变听起来令人担忧,但现代医学已经有很多办法来应对。早期发现、准确诊断、规范治疗,是获得良好预后的三大基石。
常见疑问
问:体检偶然发现小脑有个小“东西”,但一点症状都没有,需要处理吗?
答:这需要神经外科或神经内科医生详细评估。如果考虑是小的、无症状的良性病变(如小的血管瘤、无症状的蛛网膜囊肿),可能只需要定期(比如每年)复查MRI,观察其变化。如果考虑有潜在风险或性质不明,医生可能会建议进一步检查或密切随访。绝不能因为没症状就完全不管。
问:家里老人突然头晕、走路不稳,会是小脑问题吗?
答:很有可能,尤其是伴有恶心呕吐、看东西重影时。急性眩晕和共济失调是小脑梗死或出血的常见起病症状。但需要警惕的是,约35%的小脑梗死最初可能只表现为孤立性眩晕,容易被误认为是“耳石症”。如果症状持续不缓解或进行性加重,必须立即就医,查头颅CT或MRI。
问:小脑病变手术后,会不会瘫痪?
答:瘫痪(肢体的完全不能动)通常不是小脑手术的直接后果。小脑主要掌管协调,而不是发起运动。手术的主要风险是损伤小脑本身或周围结构,可能导致或加重共济失调、平衡障碍、眼球震颤、言语不清等问题。在经验丰富的神经外科中心,医生会运用术中神经导航、神经电生理监测等技术,最大限度地保护神经功能。
问:康复训练对小脑病变后恢复有用吗?
答:非常有用,尤其是对于脑血管病或术后遗留共济失调的患者。康复训练无法修复坏死或切除的脑组织,但能通过促进其他脑区代偿和重建神经连接,显著改善运动协调性和平衡能力。训练包括平衡训练、步态训练、肢体协调性练习等,需要持之以恒。
- 文章标题:后颅窝左侧小脑半球病变严重吗?
- 更新时间:2026-03-10 13:44:37

 400-029-0925
400-029-0925