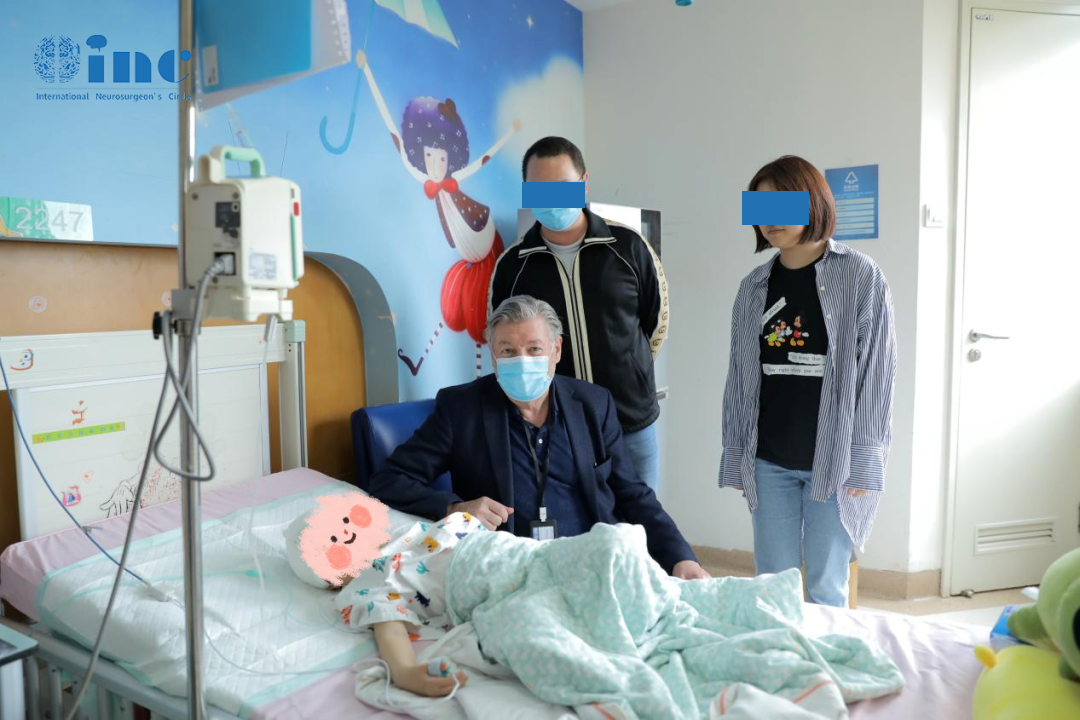
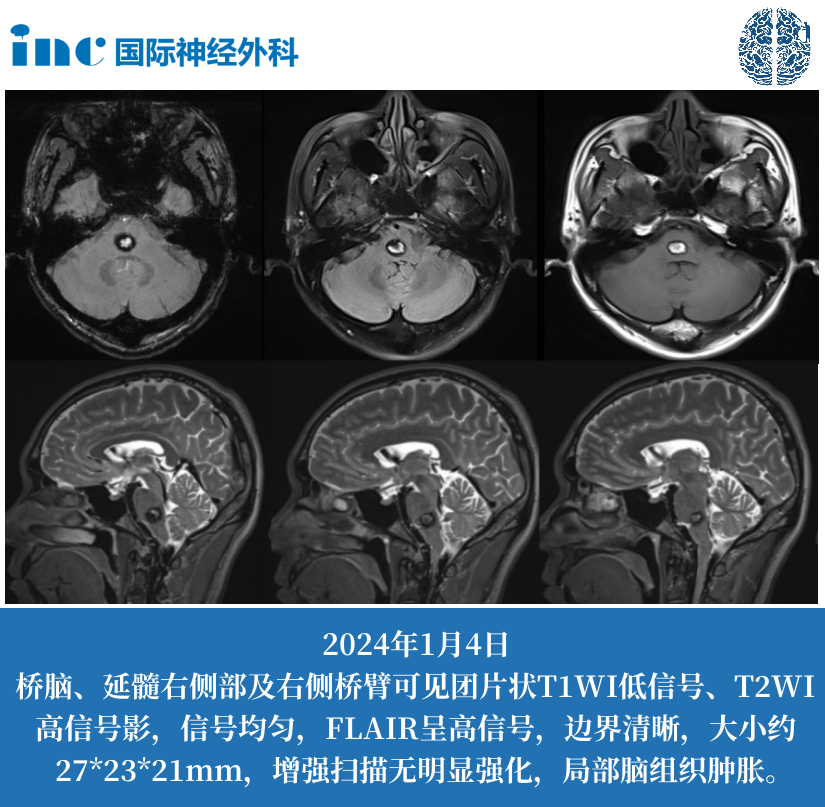
延髓左部胶质瘤是一种常见的颅内肿瘤,其位置较为不同,治疗难度较大。手术切除是目前治疗延髓左部胶质瘤的主要方法之一。本文将就延髓左部胶质瘤的治疗方法,是手术治疗...
延髓左部胶质瘤是一种常见的颅内肿瘤,其位置较为不同,治疗难度较大。手术切除是目前治疗延髓左部胶质瘤的主要方法之一。本文将就延髓左部胶质瘤的治疗方法,是手术治疗进行探讨,以帮助患者和医生更好地了解和应对这一疾病。
首先,手术切除是治疗延髓左部胶质瘤的首要选择。手术可以尽可能地切除肿瘤组织,减轻症状,延缓病情进展。然而,由于延髓左部的解剖结构复杂,周围重要神经血管密布,手术难度较大,且容易造成周围组织的损伤,因此手术风险较高。在手术前,医生需要进行详细的影像学评估和手术规划,以尽量减少手术的风险和并发症。
其次,术后放疗是延髓左部胶质瘤治疗的重要手段之一。放疗可以杀灭残留的肿瘤细胞,防止肿瘤的复发和扩散,提高手术的成功率和治愈率。放疗通常在手术后进行,有助于减少残留肿瘤的生长,延长患者的生存时间。然而,放疗对正常脑组织也有的损伤,因此在选择放疗方案时需要权衡利弊,避免造成过度损伤。
除了手术和放疗,化疗也是治疗延髓左部胶质瘤的常用方法之一。化疗通过药物控制肿瘤细胞的生长和扩散,阻止肿瘤的进展。化疗通常与手术和放疗联合应用,以提高治疗效果。然而,化疗的药物对肿瘤的影响因个体差异而异,有些患者可能对化疗药物产生耐药性,导致治疗效果不佳。因此,化疗方案需要根据患者的具体情况进行个体化调整。
此外,针对延髓左部胶质瘤的分子靶向治疗也是近年来的研究热点。靶向治疗通过作用于肿瘤细胞特定的靶点,控制肿瘤的生长和扩散,具有较少的副作用和更高的治疗效果。针对不同的分子靶点,可以选择相应的靶向药物进行治疗,从而提高治疗的准确度和合适性。
延髓左部胶质瘤是一种治疗难度较大的颅内肿瘤,需要综合运用手术、放疗、化疗、靶向治疗等多种治疗手段,并结合患者的个体情况制定个性化的治疗方案。患者在接受治疗过程中,需要密切配合医生的治疗方案,配合治疗,及时调整治疗方案,以提高治愈的成功率。通过医患合作,科学治疗,我们有望战胜延髓左部胶质瘤,为患者带来健康和希望。
以上就是本文“延髓左部胶质瘤治疗方法”的全部内容,仅供阅读参考,不作为任何治疗的指导意见。想了解更多相关信息和疑难案例,可以联系我们。获取国际教授神经外科专家的咨询意见,寻求国际上更佳更匹配自己的手术方案,或许能让自己获得长期生存和良好预后的可能性更大。国际神经外科医生集团(INC)是一个专注于神经外科领域的专家学术交流的医生集团。该医生集团坚持以严苛标准吸收及更替成员,囊括了神经外科各细分领域的临床手术巨匠,致力开展神经外科学术交流、咨询技术支持以及疑难病例联合咨询等工作。
提示:本文内容来自网络用户投稿,仅供参考,不做为诊断依据,任何关于疾病的建议都不能替代执业医师的诊断。请以医生诊断为准,不代表本站同意其说法,请谨慎参阅,本站不承担由此引起的任何法律责任。
- 文章标题:延髓左部胶质瘤治疗方法
- 更新时间:2024-04-26 17:31:19
-
延髓占位胶质瘤是一种常见的恶性肿瘤,延髓占位胶质瘤怎么治疗效果好?手术是其主要...
2024-04-26 17:38:12
-
延髓弥漫性胶质瘤是一种恶性脑肿瘤,通常无法根治,但积较的治疗可以提高生存质量。...
2024-04-26 17:07:18
-
延髓内胶质瘤是一种棘手的疾病,治愈并非易事。延髓内胶质瘤的治愈情况及治愈可能性...
2024-04-26 17:03:47
-
延髓内生性胶质瘤是一种常见的神经系统疾病,治疗方法包括手术、放疗、化疗等。其中...
2024-04-26 16:59:04
-
延髓桥脑胶质瘤是一种严重的神经系统疾病,可能会引发多种症状。手术治疗是主要且合...
2024-04-26 16:39:32
-
延髓占位胶质瘤是一种位于脑干延髓部位的肿瘤,由于其位置的不同性,使得治疗相对复...
2024-04-26 15:49:56
-
延髓内胶质瘤是一种棘手的疾病,治愈并非易事。延髓内胶质瘤的治愈情况及治愈可能性...
2024-04-26 17:03:47
-
德国在医疗领域享有盛誉,其医疗体系和技术水平在国际范围内备受认可。针对延髓胶质...
2024-04-23 17:06:32
-
脑干延髓胶质瘤,作为一种发生在脑干延髓区域的恶性肿瘤,其治疗一直是医学领域的一...
2024-04-23 17:23:45
-
延髓性胶质瘤是一种棘手的疾病,治疗方法至关重要。延髓性胶质瘤怎么治疗?手术、放...
2024-04-26 16:32:49
-
延髓桥脑胶质瘤是一种严重的神经系统疾病,可能会引发多种症状。手术治疗是主要且合...
2024-04-26 16:39:32
-
延髓低级别胶质瘤是一种相对较为少见但仍然严重的神经系统肿瘤。相较于高级别的胶质...
2024-04-23 17:37:09
-
脑部延髓胶质瘤是一种严重的神经系统肿瘤,通常发生在脑干或延髓区域,这些区域对于...
2024-04-23 17:29:27
-
延髓占位胶质瘤是一种常见的恶性肿瘤,延髓占位胶质瘤怎么治疗效果好?手术是其主要...
2024-04-26 17:38:12
-
延髓内生性胶质瘤是一种常见的神经系统疾病,治疗方法包括手术、放疗、化疗等。其中...
2024-04-26 16:59:04
-
延髓背侧星型胶质瘤是一种相对少见但治疗挑战较大的脑瘤种。虽然治疗这种肿瘤的过程...
2024-04-23 17:50:07
-
延髓弥漫性胶质瘤是一种恶性脑肿瘤,通常无法根治,但积较的治疗可以提高生存质量。...
2024-04-26 17:07:18


 400-029-0925
400-029-0925