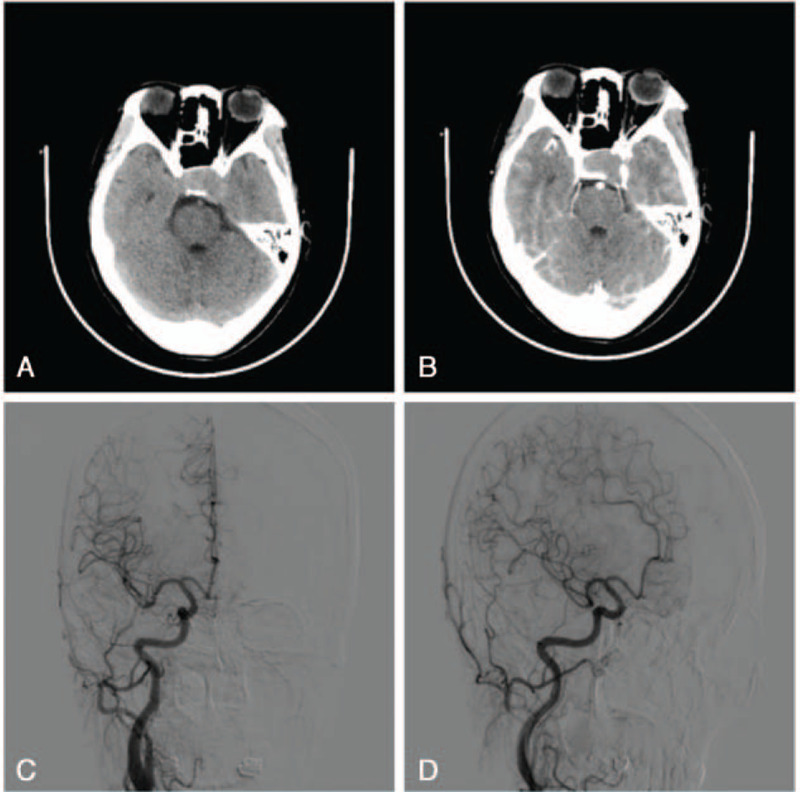
当医生告知患者或家属“室管膜瘤”的诊断时,许多人会陷入短暂的茫然——这种占中枢神经系统肿瘤2%-3%的罕见疾病,既不像胶质母细胞瘤般令人闻之色变,也不同于脑膜瘤那样广为人知。但正是这种“中间状态”,让室管膜瘤的诊疗充满挑战:它的相关症状可能潜伏数月才显露端倪,也可能因解剖位置特殊导致诊断延误;治疗方案需要结合肿瘤分级、分子特征与患者个体情况量身定制,稍有不慎便可能影响预后。我们将带您系统了解室管膜瘤的临床特征、病程演变与治疗策略,揭开这种“低调肿瘤”的神秘面纱。

一、室管膜瘤症状表现:多维交织的临床信号
(一)颅内压增高症状:首当其冲的生理预警
约 70% 的颅内室管膜瘤患者首发症状表现为颅内压增高,这与肿瘤在脑室系统内的占位效应直接相关。当肿瘤生长导致脑脊液循环通路受阻,脑室系统逐渐扩张,形成梗阻性脑积水。患者会出现持续性头痛,这种头痛在清晨或夜间尤为明显,常伴随恶心、喷射性呕吐,其机制是高颅压刺激了位于第四脑室底部的呕吐中枢。部分患者还会出现视乳头水肿,长期压迫可导致视神经萎缩,进而影响视力,甚至出现复视、视野缺损等症状。值得注意的是,婴幼儿因囟门未闭合,颅缝可发生代偿性增宽,头痛表现可能不典型,反而以头围异常增大、前囟张力增高为主要表现,容易与其他先天性疾病混淆。
(二)局灶性神经功能障碍:精准定位的病变线索
肿瘤生长的具体位置决定了局灶性神经功能障碍的表现形式。发生于第四脑室的室管膜瘤,由于紧邻脑干和小脑,常导致步态不稳、共济失调等小脑症状,患者行走时会出现明显的平衡失调,如同醉酒步态。同时,脑干受压可引发吞咽困难、声音嘶哑等后组颅神经症状。而位于侧脑室的肿瘤,早期可能无明显症状,随着肿瘤增大,压迫周围脑组织,可出现对侧肢体无力、感觉减退,甚至癫痫发作。当肿瘤累及额叶,患者可能出现认知功能障碍,如记忆力下降、注意力不集中;若侵犯颞叶,则可能引发复杂部分性癫痫,表现为突然的意识模糊、自动症等异常行为。
(三)脊髓室管膜瘤的特异性表现:隐匿的脊髓损害
脊髓室管膜瘤的症状具有明显的节段性特征。早期多表现为病变节段对应的神经根痛,疼痛性质多样,可为刺痛、灼痛或放射性疼痛,咳嗽、打喷嚏等增加腹压的动作可诱发或加重疼痛。随着病情进展,逐渐出现肢体无力、感觉异常,呈现由下而上的发展趋势。当肿瘤压迫脊髓圆锥时,会导致鞍区感觉减退,出现大小便功能障碍,男性患者还可能出现性功能减退。若肿瘤位于马尾神经区域,则以根性疼痛和下肢运动、感觉障碍为主,严重时可导致下肢肌肉萎缩,影响患者的日常活动能力。

二、室管膜瘤症状的持续时间:动态演变的疾病轨迹
(一)病程发展的影响因素
室管膜瘤症状的持续时间受多种因素共同作用。肿瘤的病理分级是关键因素之一,WHO I 级的室管膜下瘤生长极为缓慢,患者可能在数年甚至数十年内仅有轻微症状,部分患者甚至终身未被发现。而 WHO III 级的间变性室管膜瘤生长迅速,恶性程度高,从出现症状到病情严重恶化可能仅需数月时间。此外,肿瘤的生长部位也显著影响病程,位于第四脑室等关键部位的肿瘤,因容易早期阻塞脑脊液循环通路,症状进展相对较快;而位于侧脑室等相对宽敞区域的肿瘤,在早期对周围组织的压迫较轻,症状出现较晚且进展缓慢。患者的年龄和基础健康状况同样不容忽视,儿童由于神经系统处于发育阶段,对肿瘤的耐受性较差,症状往往更为严重且进展迅速。
(二)症状演变的阶段性特征
在疾病初期,症状通常较为隐匿,可能仅表现为偶尔的头痛、轻微的肢体乏力等非特异性症状,容易被患者忽视或误诊为其他疾病。随着肿瘤的持续生长,症状逐渐加重,出现典型的颅内压增高和局灶性神经功能障碍表现。在疾病晚期,若未能及时有效治疗,患者可能出现严重的神经功能损害,如肢体完全瘫痪、失明、昏迷等,甚至危及生命。值得注意的是,部分患者在接受手术治疗后,由于肿瘤残留或复发,症状可能再次出现或加重,这种症状的反复性需要患者及医生保持长期的关注和监测。
三、室管膜瘤的针对性治疗:多学科协作的精准策略
(一)手术治疗:根治性切除的核心地位
手术切除是室管膜瘤治疗的首选方案,其目标是在保护神经功能的前提下尽可能实现肿瘤全切。对于颅内室管膜瘤,神经外科医生通常采用显微外科技术,借助神经导航、术中磁共振成像(iMRI)等先进设备,精确定位肿瘤边界,减少对周围正常脑组织的损伤。在第四脑室室管膜瘤手术中,由于肿瘤与脑干、重要血管和神经关系密切,手术难度极大,需要医生具备丰富的经验和高超的技术。对于脊髓室管膜瘤,手术不仅要切除肿瘤,还要尽量避免损伤脊髓神经,以降低术后瘫痪等严重并发症的发生风险。研究表明,肿瘤全切患者的 5 年生存率显著高于部分切除患者,因此,在条件允许的情况下,应积极争取实现肿瘤全切。
(二)放射治疗:辅助治疗的重要补充
放射治疗在室管膜瘤的综合治疗中发挥着重要作用。对于无法实现肿瘤全切的患者、间变性室管膜瘤患者以及术后复发的患者,术后放疗可显著降低肿瘤复发风险,延长患者生存期。传统的外照射放疗采用高精度的调强放射治疗(IMRT)或质子治疗,能够精准地将高剂量射线集中于肿瘤区域,减少对周围正常组织的辐射损伤。近年来,立体定向放射外科(SRS)如伽马刀、射波刀等技术的应用,为体积较小、位置特殊的残留肿瘤提供了更微创的治疗选择。对于儿童患者,由于担心放射治疗对生长发育和智力的潜在影响,医生会谨慎选择放疗时机和剂量,或采用质子治疗等更精准的放疗技术。
(三)化学治疗:探索中的辅助手段
化学治疗在室管膜瘤治疗中的作用仍在不断探索。目前,化疗主要应用于婴幼儿患者、间变性室管膜瘤患者以及复发难治性病例。常用的化疗药物包括铂类、长春新碱、替莫唑胺等,通过联合用药方案,抑制肿瘤细胞的生长和增殖。然而,由于血脑屏障的存在,多数化疗药物难以有效进入肿瘤组织,导致化疗效果有限。近年来,新型化疗药物的研发以及靶向治疗、免疫治疗等新兴治疗手段的出现,为室管膜瘤的化疗带来了新的希望。例如,针对室管膜瘤特定分子靶点的靶向药物,能够更精准地作用于肿瘤细胞,减少对正常细胞的损伤,但其临床疗效仍需进一步验证。

四、室管膜瘤相关问答
(一)室管膜瘤患者术后如何进行康复治疗?
室管膜瘤患者术后康复治疗应根据手术部位和神经功能损伤情况制定个性化方案。对于存在肢体运动障碍的患者,早期可进行被动关节活动训练、肌肉按摩,防止肌肉萎缩和关节挛缩;随着病情恢复,逐步开展主动运动训练,如站立训练、行走训练等。对于出现认知功能障碍的患者,可进行认知康复训练,包括记忆力训练、注意力训练、语言功能训练等。同时,物理治疗、针灸、推拿等传统康复手段也可辅助改善神经功能。此外,心理康复同样重要,患者可能因疾病和手术产生焦虑、抑郁等不良情绪,需要专业心理医生进行心理疏导,帮助患者树立战胜疾病的信心。
(二)室管膜瘤患者的预后如何?
室管膜瘤患者的预后受多种因素影响。病理分级是决定预后的关键因素,WHO I 级的室管膜瘤患者预后较好,5 年生存率可达 80% 以上;而 WHO III 级的间变性室管膜瘤患者预后较差,5 年生存率仅为 30%-50%。肿瘤的切除程度也显著影响预后,肿瘤全切患者的复发风险明显低于部分切除患者。此外,患者的年龄、肿瘤部位、是否伴有转移等因素也与预后密切相关。儿童患者由于肿瘤恶性程度相对较高,预后相对较差;而位于脊髓的室管膜瘤,若能早期发现并手术全切,预后相对较好。
(三)如何早期发现室管膜瘤?
早期发现室管膜瘤的关键在于提高对相关症状的警惕性。当出现不明原因的头痛、呕吐、视力下降、肢体无力、感觉异常等症状时,应及时就医,进行头颅 CT 或磁共振成像(MRI)检查。MRI 对软组织的分辨率高,能够清晰显示肿瘤的位置、大小、形态以及与周围组织的关系,是诊断室管膜瘤的首选影像学检查方法。对于有家族肿瘤病史或患有神经纤维瘤病等遗传性疾病的高危人群,建议定期进行神经系统检查和影像学筛查,以便早期发现病变,提高治疗效果。
- 文章标题:室管膜瘤症状、病程与个性化治疗策略解析
- 更新时间:2025-06-04 18:24:08

 400-029-0925
400-029-0925