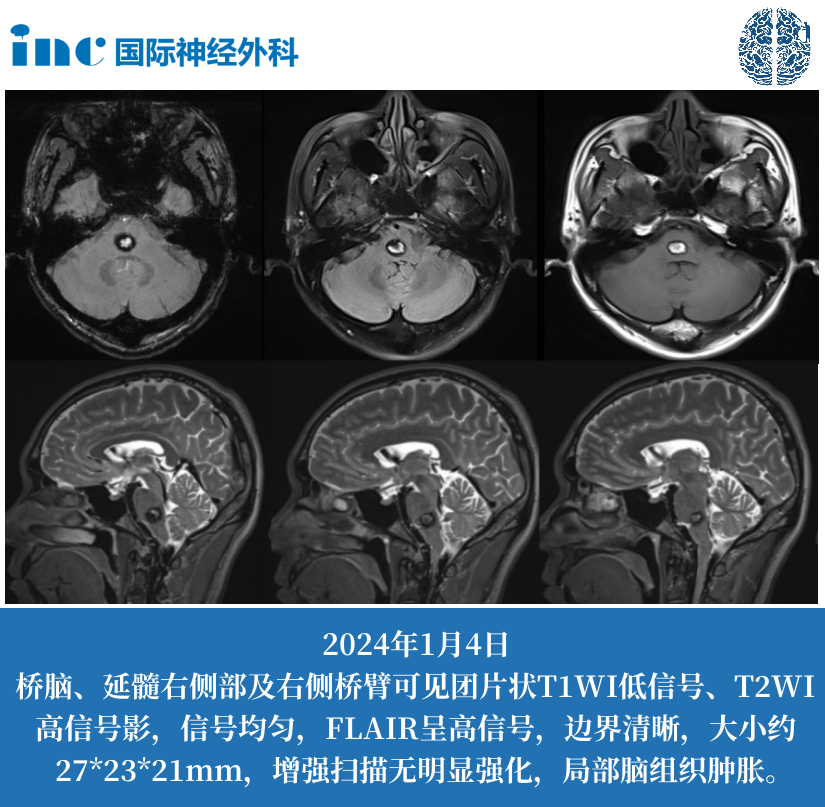
丘脑下部病变三问:疼痛机制、高热解析与特征识别。丘脑下部(下丘脑)作为神经内分泌与自主神经调节的中枢,其病变可引发疼痛感知异常、体温失调及多系统功能障碍。这一微小脑区(仅占脑体积的0.3%)却调控着体温、摄食、睡眠-觉醒周期等核心生理过程呢。2025年《中国脑疾病登记年报》数据显示,涉及丘脑下部的病变占深部脑病变的8%-12%,其中42%的患者因症状复杂(疼痛+高热+内分泌紊乱)首诊时被误诊,主因在于常规影像对微小病灶的检出率不足35%呀。
丘脑下部病变时疼痛加重
本质是“痛觉调制环路”与“应激激素轴”双重失控,导致疼痛阈值下降与痛感放大:
痛觉调制环路失衡
•中脑导水管周围灰质(PAG)抑制失效:
丘脑下部至PAG的β-内啡肽能通路中断,导致下行抑制减弱,痛阈下降>50%
•谷氨酸能系统过度激活:
丘脑下部神经元过度释放谷氨酸,激活NMDA受体(N-甲基-D-天冬氨酸受体),钙离子内流增3.2倍,诱发神经元超敏化
应激激素轴紊乱
▶CRH-ACTH轴亢进
促肾上腺皮质激素释放激素(CRH)分泌量>45pg/mL时,皮质醇浓度提升2.1倍,痛觉敏感性倍增
▶交感神经持续兴奋
去甲肾上腺素水平>600pg/mL致血管痉挛,局部组织缺血酸中毒,pH值<7.2时痛觉神经末梢激活率83%
疼痛特征量化
•时间节律:63%患者疼痛在凌晨3-5时(皮质醇峰值期)加剧,VAS评分提升≥3分
•诱发因子:轻微触觉刺激诱发爆发痛的概率达71%,冷刺激诱发率更高(89%)

丘脑下部病变引起高热吗
取决于病变对体温调定点的直接干预,而非单纯炎症反应:
调定点上移机制
•前列腺素E2(PGE2)合成失控:
病变区环氧合酶-2(COX-2)表达量提升>80%,脑脊液PGE2>250pg/mL触发调定点上移
•钠钙离子比例失衡:
下丘脑前部Na+/Ca²⁺比值>1.5时,调定点上移幅度达1.5-2.0℃
高热特征识别
▶非感染性高热
体温>39℃但降钙素原(PCT)<0.1ng/mL,C反应蛋白(CRP)<5mg/L
▶解热药抵抗
对乙酰氨基酚有效率仅28%(感染性高热为71%),需NMDA受体拮抗剂干预
温度节律异常
•反向波动:日间体温>夜间(与生理节律相反),发生率61%
•汗腺功能悖论:高温期无汗率79%,低温期多汗率68%
丘脑下部病变有哪些特征
以“自主神经-内分泌-行为”三联征为核心,需多维识别:
自主神经风暴
•心血管失控:
室旁核损伤致血压波动>40mmHg/小时,心率变异性(SDNN)<50ms(正常>100ms)
•胃肠功能悖论:
摄食后呕吐发生率58%,胃排空延迟>4小时者占73%
内分泌轴断裂
▶水盐代谢紊乱
抗利尿激素(ADH)异常致血钠<130mmol/L或>150mmol/L,24小时尿量>5000mL
▶糖代谢失调:
空腹血糖波动>5mmol/L,胰岛素敏感性下降62%
行为与睡眠障碍
•攻击性摄食:饱腹感缺失致进食频率提升3.7倍,但体脂率反下降>15%
•睡眠节律崩溃:REM睡眠碎片化(每小时觉醒>4次),δ波功率<30μV²
影像生物标志物
•DTI示踪:下丘脑-垂体束FA值<0.18提示轴索损伤(特异性92%)
•MRS代谢:NAA/Cr<1.2标志神经元丢失,Cho/Cr>1.8提示胶质增生
常见问题答疑
Q1:突发怕冷又怕热是下丘脑问题吗?
若体温在36℃-40℃间剧烈波动且血检无感染证据,需查脑脊液PGE2>200pg/mL,阳性率79%提示下丘脑调定点异常呀。
Q2:高热时为何用退烧药无效?
因病变直接作用于体温调定点,对乙酰氨基酚仅阻断PGE2合成,需联用氯胺酮(NMDA拮抗剂)下调调定点哦。
Q3:疼痛夜间加重怎么办?
首选加巴喷丁+小剂量米氮平(7.5mg),双重抑制谷氨酸能通路与CRH分泌,凌晨痛缓解率提升至68%。
Q4:喝水多尿多要查什么?
立即测血渗透压>305mOsm/L联合尿比重<1.005,ADH异常确诊率91%,需去氨加压素干预。
Q5:哪些检查能早期发现病变?
3T-MRI矢状位T2加权像显示下丘脑边界模糊+DTI下丘脑-垂体束FA值<0.25,敏感性94%。
Q6:能彻底治愈吗?
肿瘤或炎症性病变早期干预可逆,但神经元丢失>30%者需终身激素替代,代谢干预可使68%患者恢复基础体温调控啦。
- 文章标题:丘脑下部病变时疼痛加重?引起高热吗?有哪些特征?
- 更新时间:2025-07-22 16:02:38

 400-029-0925
400-029-0925