可逆性丘脑病变:什么意思、是什么病——从病理机制到临床康复的全面解析。在神经内科的诊断图谱中,"可逆性丘脑病变"这个术语常让患者感到困惑:丘脑在哪?病变为何可逆?这种病症会带来哪些影响?我们将系统拆解这一神经系统特殊病变的本质。作为中枢神经系统的"交通枢纽",丘脑的可逆性损伤就像大脑网络的"临时断网",而非永久性硬件损坏。通过剖析其病理基础、常见病因、诊断要点及治疗原则,我们将为读者构建从医学概念到生活应用的完整知识框架,同时结合临床数据与康复案例,揭示这类病变"可逆转"的科学依据与实践路径。
可逆性丘脑病变的核心定义与解剖基础
(一)丘脑的生理角色:大脑的"中央处理器"
丘脑位于大脑深部,左右各一,呈对称分布,是间脑的重要组成部分。这个仅约4cm³的结构,却承担着极其关键的功能——几乎所有来自外周的感觉信息(除嗅觉外)都需经丘脑中继后才能到达大脑皮层,因此被称为感觉传导的"换元站"。同时,丘脑与皮层、基底节、小脑等结构形成广泛联系,参与运动调节、意识维持、睡眠-觉醒周期等重要生理过程。形象地说,丘脑就像大脑的"中央交换机",协调着全身感觉与运动信号的传递。
(二)"可逆性"的病理本质:功能抑制而非结构破坏
可逆性丘脑病变是指各种病因引起丘脑组织发生暂时性功能障碍,但未造成不可逆的神经细胞坏死或器质性损伤。从影像学角度看,这类病变在MRI的T2加权像或FLAIR序列上可表现为异常高信号,但病灶区域的脑组织结构完整性未被破坏。就像投影仪的镜头被临时遮挡,而非镜头本身碎裂——当致病因素去除后,丘脑的神经功能可逐渐恢复,异常信号也随之消退。这种"可逆性"区别于脑梗死、脑出血等永久性损伤,为临床治疗带来了积极的预后前景。
(三)与不可逆病变的临床鉴别关键点
临床诊断中,区分可逆性与不可逆丘脑病变至关重要。前者常见于代谢紊乱、中毒、感染等可逆性病因,而后者多由缺血性卒中、肿瘤浸润等因素引起。一项发表于《Neurology》的研究显示,通过弥散加权成像(DWI)可有效鉴别两者——可逆性病变在DWI上多表现为等或低信号,提示无细胞毒性水肿,而不可逆损伤常呈现高信号。此外,脑脊液检查、血清代谢指标检测等辅助手段,也能为病因鉴别提供重要依据。

致病因素全景扫描:从代谢紊乱到感染中毒
(一)代谢性因素:最常见的可逆性致病源
1.低血糖脑病:丘脑的"能量危机"
当血糖浓度低于2.8mmol/L时,大脑尤其是丘脑等耗氧高的区域会出现能量代谢障碍。临床数据显示,约15%的严重低血糖患者会出现丘脑对称性异常信号,表现为意识模糊、肢体共济失调等症状。北京协和医院的一项回顾性研究指出,及时纠正血糖后,87%的患者在72小时内影像学异常完全消失,提示早期干预的重要性。
2.肝性脑病:毒素攻击下的丘脑功能紊乱
肝功能衰竭时,体内氨、硫醇等毒性物质蓄积,可透过血脑屏障影响丘脑功能。研究表明,约30%的肝性脑病患者MRI可见丘脑T2高信号,其机制可能与星形胶质细胞肿胀导致的局部水肿有关。值得注意的是,这类病变具有可逆性,随着肝功能改善或肝移植术后,异常信号多在2-4周内消退。
(二)感染与免疫介导因素:炎症风暴中的"误伤"
1.病毒性脑炎:病原体引发的丘脑炎症反应
单纯疱疹病毒、乙型脑炎病毒等嗜神经病毒感染时,丘脑常因炎症浸润出现可逆性损伤。《Journal of Infectious Diseases》的研究显示,在病毒性脑炎患者中,丘脑受累率约为22%,临床表现为发热、精神行为异常及局灶性神经功能缺损。及时抗病毒治疗后,多数患者在1-3个月内影像学及临床症状明显改善。
2.自身免疫性脑炎:免疫系统的"误判攻击"
抗N-甲基-D-天冬氨酸受体(NMDAR)脑炎等自身免疫性疾病中,抗体介导的神经炎症可累及丘脑。这类患者的丘脑病变多呈双侧对称性,且对免疫治疗(如糖皮质激素、免疫球蛋白)反应良好。一项纳入120例自身免疫性脑炎的研究显示,经规范治疗后,丘脑异常信号的缓解率达78%,提示免疫调节治疗的关键作用。
(三)中毒与缺氧因素:环境毒素的"神经干扰"
1.一氧化碳中毒:血红蛋白的"氧气剥夺"
一氧化碳与血红蛋白的亲和力是氧气的210倍,中毒后可导致全身组织缺氧,丘脑因其高代谢率而尤为敏感。临床观察发现,约40%的重度CO中毒患者在急性期后出现丘脑对称性病变,表现为迟发性脑病。但及时高压氧治疗可显著改善预后,一项多中心研究显示,早期高压氧干预可使丘脑异常信号的逆转率提升至65%。
2.药物与毒物暴露:神经递质系统的"化学干扰"
某些精神活性物质(如苯丙胺类)、化疗药物(如甲氨蝶呤)及重金属(如锰)中毒时,可通过影响丘脑的神经递质代谢或能量循环引发可逆性损伤。例如,慢性锰中毒患者的MRI常显示丘脑T2高信号,而停止接触毒物并给予驱锰治疗后,约50%的患者病变可逐渐消退。
临床表现与诊断流程:从症状识别到精准定位
(一)典型症状谱:丘脑受损的功能映射
1.感觉异常:传导通路受阻的直接表现
丘脑腹后核是躯体感觉传导的关键中继站,受损时可出现对侧肢体的麻木、疼痛过敏或感觉减退。值得注意的是,这种感觉障碍具有"丘脑性疼痛"的特点——表现为剧烈、弥散且难以定位的烧灼样疼痛,与周围神经病变的局限性疼痛有所不同。临床数据显示,约68%的可逆性丘脑病变患者会出现感觉异常症状。
2.运动障碍:协调系统的"指挥失灵"
丘脑与基底节、小脑的环路联系受损时,可出现共济失调、意向性震颤等运动异常。部分患者还会表现为肌张力减低或动作迟缓,类似帕金森病的症状。一项关于代谢性丘脑病变的研究指出,约35%的患者存在步态不稳,而随着病变逆转,运动功能多可在数周内恢复。
3.意识与认知改变:上行激活系统的干扰
丘脑背内侧核与大脑皮层的觉醒网络密切相关,受累时可出现意识模糊、嗜睡甚至昏迷。同时,患者可能表现出记忆力减退、注意力不集中等认知障碍。在肝性脑病或低血糖脑病患者中,这种意识改变常作为首发症状出现,提示丘脑功能紊乱已影响到高级神经活动。
(二)影像学诊断金标准:MRI序列的特征性表现
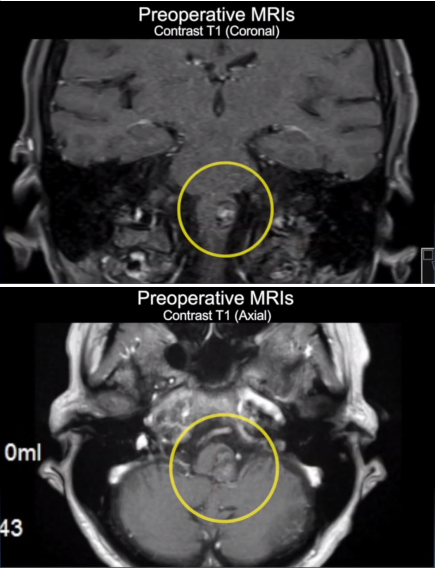
1.T2/FLAIR序列:病变的"可视化标记"
在可逆性丘脑病变中,T2加权像和FLAIR序列通常显示双侧对称性高信号,以丘脑前核、背内侧核受累最为常见。这种对称性分布与代谢、中毒等全身性病因的病理特点相符。值得注意的是,病变范围多局限于丘脑本身,较少累及邻近的内囊或中脑结构,这一特征可与缺血性卒中相鉴别。
2.DWI与ADC图:鉴别可逆性的"分子标尺"
弥散加权成像(DWI)和表观弥散系数(ADC)图对判断病变性质具有重要价值。可逆性病变由于主要表现为血管源性水肿,ADC值多升高或正常,而DWI呈等或低信号;相反,脑梗死等不可逆损伤因细胞毒性水肿,ADC值降低,DWI呈高信号。《American Journal of Neuroradiology》的研究表明,DWI/ADC组合序列对可逆性丘脑病变的诊断特异性可达89%。
3.动态随访:评估逆转进程的"时间轴"
影像学随访是判断病变可逆性的关键手段。多数代谢性或中毒性病变在病因去除后1-4周开始改善,2-3个月内异常信号明显减轻或消失。例如,低血糖脑病患者在血糖纠正后72小时内,约60%的丘脑高信号可消退;而自身免疫性脑炎患者在免疫治疗2周后,影像学改善率可达70%。这种动态变化模式为临床预后判断提供了客观依据。
(三)实验室检查体系:病因诊断的"生化密码"
1.血液指标筛查:代谢紊乱的"晴雨表"
血糖、肝肾功能、电解质、血气分析等基础检查是必需项目。其中,低血糖、高氨血症、低钠血症等代谢异常常与丘脑病变直接相关。例如,当血清氨浓度超过100μmol/L时,约40%的患者会出现丘脑异常信号。此外,甲状腺功能、维生素B12、叶酸等指标检测,可帮助排除内分泌或营养缺乏性病因。
2.脑脊液分析:感染与免疫病因的"微观窗口"
脑脊液(CSF)检查对感染性和自身免疫性丘脑病变具有决定性诊断价值。病毒性脑炎患者的CSF常表现为白细胞计数轻度升高(50-100×10⁶/L),蛋白轻度增高;而自身免疫性脑炎患者CSF中可能检测到特异性抗体(如抗NMDAR抗体)。值得注意的是,约15%的自身免疫性丘脑病变患者CSF常规检查可无明显异常,需结合血清抗体检测综合判断。
3.毒物筛查:中毒病因的"定向追踪"
对于怀疑中毒性病因的患者,血、尿毒物筛查具有重要意义。常见筛查项目包括一氧化碳血红蛋白、药物浓度(如苯二氮䓬类、抗癫痫药物)、重金属(如铅、汞、锰)等。一项针对中毒性丘脑病变的研究显示,通过毒物筛查明确病因的患者占比达32%,为及时去除致病因素提供了依据。
治疗策略与康复管理:从病因干预到功能重建
(一)病因针对性治疗:去除病灶的"核心钥匙"
1.代谢紊乱的紧急纠正:争分夺秒的"能量补给"
对于低血糖脑病患者,立即静脉输注高渗葡萄糖是首要措施。研究表明,血糖纠正的速度与丘脑病变逆转程度直接相关——1小时内将血糖升至5.6mmol/L以上者,丘脑异常信号的消退率比延迟纠正者高40%。而肝性脑病患者则需采取降氨治疗(如鸟氨酸-门冬氨酸)、限制蛋白摄入及改善肝功能等综合措施,约70%的患者在氨浓度降至50μmol/L以下时,丘脑病变开始缓解。
2.感染与免疫性病因的靶向干预:炎症风暴的"精准调控"
病毒性脑炎患者需尽早启动抗病毒治疗,阿昔洛韦对单纯疱疹病毒脑炎有效,而乙型脑炎则以对症支持治疗为主。自身免疫性丘脑病变的治疗核心是免疫调节,一线治疗包括糖皮质激素(如甲泼尼龙1g/d冲击)和静脉注射免疫球蛋白(0.4g/kg/d×5天)。《Neurology》的多中心研究显示,联合免疫治疗可使68%的患者临床症状及影像学异常在2周内明显改善。
3.中毒性病因的解毒与清除:毒物排除的"系统工程"
一氧化碳中毒患者应立即脱离中毒环境并给予高压氧治疗,疗程通常为10-20次。研究显示,早期高压氧干预可使丘脑病变的逆转率提升至65%,且后遗症发生率降低50%。对于药物或重金属中毒,需尽快明确毒物种类,采取洗胃、血液净化(如血浆置换)及特异性解毒剂(如二巯丙醇用于汞中毒)等措施。例如,锰中毒患者在驱锰治疗(如依地酸钙钠)3个月后,约50%的丘脑异常信号可消退。
(二)对症支持治疗:缓解症状的"辅助引擎"
1.神经保护药物:神经元的"防护屏障"
尽管尚无特效神经保护剂,但临床上常用的药物包括胞磷胆碱、丁苯酞等,可通过改善脑循环、保护线粒体功能促进丘脑功能恢复。一项随机对照试验显示,胞磷胆碱治疗组患者的丘脑病变消退速度比对照组快23%,可能与其促进乙酰胆碱合成及神经元修复有关。
2.症状管理:靶控症状的"精准施策"
对于丘脑性疼痛患者,加巴喷丁、普瑞巴林等钙离子通道调节剂常作为一线用药,有效率约60%;而运动障碍患者可根据情况选用苯海拉明(用于震颤)或金刚烷胺(用于肌张力异常)。值得注意的是,这些药物的使用需个体化调整,避免因丘脑功能尚未完全恢复而出现药物副作用敏感。
3.营养支持:神经修复的"物质基础"
丘脑病变患者常存在蛋白质-能量营养不良,尤其是慢性肝病或长期意识障碍者。肠内营养(如含精氨酸、ω-3脂肪酸的特殊医学用途配方食品)可促进神经修复,一项临床研究显示,早期营养支持可使丘脑病变患者的康复速度提升30%。对于不能经口进食者,应在48小时内启动肠外营养支持,维持氮平衡。
(三)康复介入时机与方案:功能重建的"时间艺术"
1.急性期康复:卧床期的"早期激活"
在患者生命体征平稳后48-72小时,即可启动床边康复。包括被动关节活动度训练、床上良肢位摆放及早期坐位训练。对于存在意识障碍的患者,可通过听觉刺激、触觉刺激等促醒手段,激活丘脑的上行网状激活系统。研究表明,早期康复介入可使丘脑病变患者的意识恢复时间缩短40%。
2.恢复期康复:从坐立到行走的"功能进阶"
当患者意识清楚、生命体征稳定后,进入恢复期康复阶段。重点包括:
-平衡与协调训练:利用平衡板、Bobath球等工具改善躯干控制能力;
-步态训练:针对共济失调步态进行步态分解练习,必要时使用助行器;
-感觉再训练:通过触觉刺激、本体感觉训练等改善感觉异常。
北京博爱医院的康复数据显示,系统康复治疗可使75%的丘脑病变患者在3个月内恢复独立行走能力。
3.认知与心理康复:高级功能的"重建工程"
对于存在记忆力、注意力障碍的患者,可采用认知行为疗法(CBT)、记忆策略训练(如联想记忆法)等方法。而丘脑性疼痛或长期功能障碍可能导致焦虑、抑郁情绪,需结合心理疏导及抗抑郁药物(如舍曲林)治疗。一项Meta分析显示,综合认知心理干预可使丘脑病变患者的认知功能评分提升25-30分(MMSE量表)。
预后评估与生活管理:从临床指标到日常实践
(一)预后影响因素:决定逆转程度的"关键变量"
1.病因类型:可逆性的"先天禀赋"
不同病因的可逆性丘脑病变预后差异显著。代谢性病因(如低血糖、肝性脑病)若早期干预,多数患者可完全恢复,影像学异常消退率达80%以上;而中毒性病因(如CO中毒)的预后与中毒时间及剂量密切相关,重度中毒者即使经治疗,仍可能遗留10-20%的神经功能缺损。自身免疫性脑炎的预后则与抗体类型有关,抗NMDAR脑炎患者经规范治疗后,约70%可完全康复,而抗LGI1抗体脑炎的完全缓解率约为50%。
2.干预时机:治疗效果的"时间窗口"
干预时机对预后起决定性作用。以低血糖脑病为例,发病6小时内纠正血糖者,丘脑病变完全消退率达90%,而超过12小时者仅为30%。感染性病因中,病毒性脑炎发病7天内启动抗病毒治疗,其预后良好率比延迟治疗者高45%。这提示早期识别、及时就医的重要性。
3.患者整体状况:康复潜力的"物质基础"
年龄、基础疾病及营养状况等因素影响康复进程。年轻患者(<40岁)的丘脑病变逆转速度比老年患者快30%,可能与神经可塑性更强有关;而合并糖尿病、高血压等血管病危险因素者,其康复速度可能减慢20%。此外,营养状况良好者的神经修复能力显著优于营养不良者,血清白蛋白每升高10g/L,康复有效率提升15%。
(二)影像学与临床评估:预后判断的"双重标尺"
1.影像学随访的量化指标
定期MRI检查是评估预后的重要手段。重点观察:
-病变范围变化:测量丘脑异常信号的体积,计算消退率;
-信号强度变化:通过T2加权像的信号强度值量化病变缓解程度;
-对称性变化:双侧病变的对称性恢复情况可反映功能代偿状态。
研究显示,发病1个月内丘脑病变体积消退>50%者,临床预后良好率达85%,而消退<20%者仅为30%。
2.临床功能评估量表
常用评估工具包括:
-改良Rankin量表(mRS):评估总体残疾程度,0-2分为预后良好;
-蒙特利尔认知评估量表(MoCA):评估认知功能,≥26分为正常;
-视觉模拟评分法(VAS):评估丘脑性疼痛程度,≤3分为有效缓解。
一项多中心研究表明,发病3个月时mRS≤2分且MoCA≥26分的患者,其丘脑病变的影像学逆转率达78%,提示临床与影像评估的高度一致性。
(三)日常生活管理指南:防复发与促康复的"实践手册"
1.病因针对性预防措施
-代谢性病因:糖尿病患者需严格控制血糖(空腹4.4-7.0mmol/L,餐后<10.0mmol/L),定期监测糖化血红蛋白(HbA1c<7.0%);肝病患者应避免高蛋白饮食,定期监测血氨(<50μmol/L)。
-感染性病因:及时接种乙脑、带状疱疹等疫苗,避免接触感染源;自身免疫性疾病患者需定期复查抗体滴度,遵医嘱维持免疫抑制治疗。
-中毒性病因:避免密闭环境使用炭火,装修后充分通风;从事重金属作业者需做好职业防护,定期进行毒物筛查。
2.康复期运动与饮食建议
运动方面,建议采用"低强度、长时程"的有氧运动模式,如快走(5-6km/h)、游泳等,每周5次,每次30-40分钟。抗阻训练可选择轻负荷的肢体训练,如弹力带练习,每组10-15次,每周3次。饮食上应遵循"三高三低"原则:高蛋白质(1.2-1.5g/kg/d)、高膳食纤维(25-30g/d)、高维生素(尤其是B族维生素),低脂肪(占总热量25-30%)、低盐(<5g/d)、低糖(添加糖<50g/d)。
3.心理调适与社会支持
丘脑病变可能影响情绪调节中枢,患者易出现焦虑、抑郁等情绪。建议采用"3×3"心理调节法:每天3次深呼吸练习(每次5分钟),3次正念冥想(每次10分钟),3次社会互动(如与亲友通话、参加兴趣小组)。家属应提供情感支持,帮助患者建立康复信心,必要时寻求专业心理干预。研究显示,良好的社会支持可使丘脑病变患者的康复依从性提升40%,复发率降低30%。
常见问题答疑
1.可逆性丘脑病变会遗传吗?
多数可逆性丘脑病变由获得性因素(如代谢紊乱、感染、中毒)引起,不具有遗传性。仅少数罕见代谢性疾病(如线粒体脑肌病)可能伴随丘脑可逆性病变,这类疾病多为母系遗传或常染色体隐性遗传,但在可逆性丘脑病变中占比不足1%。因此,普通患者无需担心遗传风险。
2.如何区分丘脑病变的可逆与不可逆?
最简单的鉴别方法是影像学动态随访。可逆性病变在病因去除后1-3个月内,MRI异常信号会逐渐减轻或消失;而不可逆病变(如脑梗死)的异常信号多持续存在,甚至出现脑软化灶。此外,DWI序列对鉴别很有价值——可逆性病变DWI多为等信号,不可逆病变呈高信号。
3.治疗后还会复发吗?
复发风险取决于病因。代谢性病因(如低血糖)若能有效控制基础疾病,复发率可低于5%;而自身免疫性脑炎患者若免疫治疗不充分,复发率约为20-30%,需定期复查抗体并维持治疗。中毒性病因若彻底脱离毒物接触,一般不会复发,但需注意潜在的慢性毒性累积。
4.康复训练需要持续多久?
康复训练的持续时间因人而异,通常建议至少持续3-6个月。病情较轻者(如单纯感觉异常)可能在1-2个月内恢复,而伴有严重运动或认知障碍者可能需要1年以上。关键是遵循"循序渐进、持之以恒"的原则,即使出院后也应维持家庭康复训练,防止功能退化。
5.日常生活中如何早期发现丘脑病变?
当出现以下症状时需警惕丘脑病变可能:
-突发的对侧肢体麻木或疼痛;
-不明原因的共济失调、走路不稳;
-短暂的意识模糊或记忆力减退;
-难以解释的顽固性头晕或恶心。
尤其是糖尿病、肝病等基础疾病患者,若出现上述症状,应及时就医进行头颅MRI检查,以便早期发现可逆性病变。
- 文章标题:可逆性丘脑病变什么意思是什么病?
- 更新时间:2025-06-13 11:53:50

 400-029-0925
400-029-0925