多尿是下丘脑病变吗?一文解析病因、严重性及诊疗要点。当你发现自己每天排尿次数明显增多,饮水量也随之猛增时,内心难免会泛起嘀咕:这会不会是身体哪个重要器官出了问题?尤其是听说下丘脑这个“人体调控中枢”若发生病变,可能会导致多尿症状,不少人更是会立刻紧张起来。那么,多尿与下丘脑病变之间究竟存在怎样的关联?这种情况是否意味着病情已经十分严重?接下来,我们将从解剖学基础、病理机制、临床特征、诊断方法、治疗原则等多个维度,为你层层揭开这一健康谜团,帮助你科学认识多尿背后的下丘脑因素,以及应对之道。
多尿与下丘脑的关联:解剖学与生理学基础
正常成人24小时尿量通常在1000-2000毫升之间,若持续超过2500毫升则可定义为多尿。而下丘脑作为脑内重要的神经内分泌调节中枢,其与多尿的关联需从抗利尿激素(ADH,又称血管升压素)的分泌机制说起。抗利尿激素由下丘脑的视上核和室旁核神经细胞合成,经神经垂体释放至血液,主要作用是促进肾脏集合管对水的重吸收,从而调节尿量。
打个比方,下丘脑就像是人体的“水量调节阀门”,抗利尿激素则是阀门的“控制开关”。当下丘脑功能正常时,它会根据体内渗透压变化精准调控抗利尿激素的分泌量:体内缺水时,抗利尿激素分泌增加,尿液浓缩,尿量减少;体内水分过多时,抗利尿激素分泌减少,尿液稀释,尿量增多。一旦这个“阀门中枢”出现病变,就可能导致抗利尿激素分泌异常,进而打破尿量的正常调控平衡。

下丘脑病变导致多尿的病理机制
(一)中枢性尿崩症:抗利尿激素“工厂”罢工
下丘脑病变引发多尿的最常见病理类型是中枢性尿崩症,其核心机制是下丘脑神经细胞受损,导致抗利尿激素合成或分泌不足。这种损伤可能由多种原因引起:
先天性因素:如遗传性下丘脑发育异常,少数患者因基因突变导致抗利尿激素合成通路障碍,这类情况多在儿童期或青少年期起病。
肿瘤压迫:下丘脑区域的肿瘤(如颅咽管瘤、生殖细胞瘤、胶质瘤等)是成人中枢性尿崩症的重要病因。肿瘤生长会直接破坏下丘脑神经细胞,或压迫抗利尿激素的运输通路(下丘脑-垂体束),据《中华神经外科杂志》2022年一篇综述显示,约35%-40%的下丘脑肿瘤患者会出现多尿症状。
外伤或手术影响:严重的头部外伤(如车祸、坠落伤)可能导致下丘脑挫裂伤,而垂体瘤切除术、颅底手术等也可能因术中损伤下丘脑结构引发术后尿崩症,有研究表明,复杂颅底手术的尿崩症发生率约为15%-20%(来源:《Neurosurgery》2021年临床研究)。
炎症或免疫性疾病:如自身免疫性下丘脑炎、结节病、结核性脑膜炎等,炎症细胞浸润会损害下丘脑神经内分泌功能。
(二)其他下丘脑病变的间接影响
除了直接影响抗利尿激素分泌外,下丘脑的其他病变也可能通过间接机制导致多尿:
渗透压调节中枢异常:下丘脑前部存在渗透压感受器,当该区域病变时,机体对渗透压的感知出现偏差,即使体内水分充足,也会错误地发出“缺水信号”,促使患者大量饮水,进而引起多尿,这种情况在临床称为“原发性烦渴”。
自主神经功能紊乱:下丘脑参与自主神经调节,当病变影响到相关神经通路时,可能干扰肾脏的血流动力学或肾小管功能,间接导致尿量增多。
下丘脑病变所致多尿的临床特征与严重性评估
(一)典型症状组合:多尿、烦渴、低比重尿
下丘脑病变引起的多尿具有鲜明的临床特点:
尿量与饮水量同步激增:患者24小时尿量可达4000-10000毫升,甚至更多,同时伴有难以抑制的口渴感,需频繁饮水,部分患者夜间也需起床饮水数次,严重影响睡眠质量。
尿液性质特殊:由于抗利尿激素缺乏,尿液无法浓缩,表现为颜色清淡、比重低(常低于1.005),渗透压多低于200mOsm/L(正常范围为300-1000mOsm/L)。
伴随症状因病因不同而异:若为肿瘤引起,可能伴有头痛、视力下降、视野缺损(如双颞侧偏盲);若为外伤所致,可能有头部受伤史及其他神经系统体征;若为自身免疫性疾病,可能合并发热、乏力等全身症状。
(二)病情严重性:从功能紊乱到生命威胁
下丘脑病变导致的多尿,其严重性不能简单以“多尿”本身来判断,需结合病因、病程及并发症综合评估:
短期风险:脱水与电解质紊乱:大量水分随尿液排出,若未及时补充,可能迅速引发脱水,表现为口干、皮肤弹性差、血压下降,严重时可导致休克。同时,尿液中电解质(如钠、钾)的排出增加,可能引起低钠血症、低钾血症,进而出现乏力、恶心、心律失常等症状。
长期危害:器官损伤与原发病进展:长期多尿若未得到有效控制,可能导致肾脏因长期过度滤过而出现肾小管功能损害,部分患者会发展为慢性肾功能不全。更关键的是,若多尿的背后是下丘脑肿瘤等器质性病变,不及时处理可能导致肿瘤持续增大,压迫周围重要结构(如视神经、第三脑室),甚至危及生命。据美国梅奥诊所(Mayo Clinic)2023年发布的临床指南指出,未接受治疗的下丘脑肿瘤患者,5年生存率较早期干预者降低约40%。
特殊人群风险更高:儿童患者若因下丘脑病变出现多尿,可能影响生长发育,导致身材矮小、性发育迟缓;老年患者则更易因脱水诱发心脑血管意外。
从症状到病因:多尿背后下丘脑病变的诊断路径
(一)初步筛查:区分多尿类型
当患者出现多尿症状时,医生首先会通过一系列检查判断是否为下丘脑病变所致:
尿常规与尿渗透压检测:若尿液比重低、渗透压低,提示可能存在尿崩症或肾小管功能异常。
禁水-加压素试验:这是诊断中枢性尿崩症的关键试验。患者在禁水一段时间后,测量体重、血压、尿比重及渗透压,随后注射外源性加压素(抗利尿激素类似物),若注射后尿渗透压显著升高(较基础值增加10%以上),则支持中枢性尿崩症的诊断,其原理是补充外源性抗利尿激素可纠正下丘脑分泌不足的问题。
(二)精准定位:寻找下丘脑病变的“蛛丝马迹”
一旦怀疑下丘脑病变,需进一步进行影像学和内分泌检查:
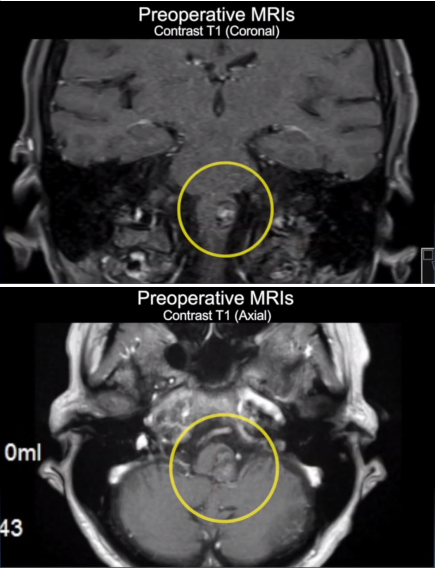
头颅MRI检查:高分辨率MRI是发现下丘脑病变的首选方法,可清晰显示下丘脑区域是否有肿瘤、炎症、外伤灶等。对于微小病变(如直径小于5mm的垂体微腺瘤),需进行增强MRI扫描,据《中国医学影像技术》2022年数据显示,增强MRI对下丘脑微小病变的检出率可达92%。
血液激素检测:除了抗利尿激素水平测定(因半衰期短,临床常检测其前体物质),还需评估其他下丘脑-垂体轴激素(如促甲状腺激素释放激素、促肾上腺皮质激素释放激素等),以判断下丘脑功能是否全面受损。
病因学针对性检查:若考虑遗传性因素,可进行相关基因检测;若怀疑自身免疫性疾病,需检测抗下丘脑抗体、自身抗体谱等;若疑为感染性疾病,需进行脑脊液检查、病原体培养等。
下丘脑病变致多尿的治疗策略:从对症到对因
(一)对症治疗:控制多尿症状
抗利尿激素替代治疗:对于中枢性尿崩症患者,最有效的对症治疗是补充抗利尿激素类似物,如去氨加压素(DDAVP),可通过鼻喷剂、口服片剂或注射剂给药。研究显示,规范使用去氨加压素可使90%以上的中枢性尿崩症患者尿量恢复至接近正常水平(来源:《Journal of Clinical Endocrinology&Metabolism》2021年研究)。
饮水管理与电解质监测:患者需记录每日尿量与饮水量,保持出入量平衡,避免过度饮水或脱水。同时,定期检测血钠、血钾等电解质指标,及时纠正紊乱。
(二)对因治疗:直击下丘脑病变根源
肿瘤治疗:若多尿由下丘脑肿瘤引起,手术切除是主要治疗手段。对于良性肿瘤(如颅咽管瘤),力争完整切除以降低复发率;对于恶性肿瘤(如胶质瘤),常需结合手术、放疗、化疗的综合治疗方案。随着神经外科技术的进步,神经内镜下经鼻蝶入路手术已成为下丘脑肿瘤的重要术式,可减少对正常脑组织的损伤,术后尿崩症等并发症发生率较传统开颅手术降低约30%(参考《Neurosurgical Focus》2023年文献)。
外伤与炎症治疗:头部外伤引起的下丘脑水肿,可使用脱水药物(如甘露醇)和糖皮质激素减轻炎症反应;自身免疫性下丘脑炎患者需长期服用免疫抑制剂(如泼尼松、环磷酰胺);感染性疾病则需根据病原体选择敏感的抗生素或抗病毒药物。
神经保护与功能重建:对于下丘脑神经细胞受损的患者,可尝试使用神经营养药物(如甲钴胺、脑蛋白水解物),部分研究显示,早期应用干细胞移植或神经再生疗法可能对下丘脑功能恢复有一定帮助,但目前仍处于临床试验阶段。
多尿之外:下丘脑病变的其他警示信号
下丘脑作为人体的“神经内分泌司令部”,其病变除了引起多尿,还可能影响多个系统的功能,出现一系列伴随症状:
体温调节异常:下丘脑体温调节中枢受损时,患者可能出现高热(体温超过40℃)或体温不升,这种体温异常使用常规退热药物往往效果不佳。
食欲与体重改变:下丘脑腹内侧核是“饱食中枢”,腹外侧核是“摄食中枢”,当这些区域病变时,可能导致食欲亢进或减退,进而出现体重急剧增加(如下丘脑性肥胖)或下降。
性功能障碍:下丘脑分泌的促性腺激素释放激素调控性腺功能,病变可能导致青春期延迟、月经紊乱、阳痿等。
睡眠节律紊乱:下丘脑视交叉上核是人体的“生物钟”中枢,受损时可引起昼夜睡眠节律颠倒,表现为白天嗜睡、夜间失眠。
日常管理与预后:如何与下丘脑病变“和平共处”
(一)患者自我管理要点
建立疾病管理档案:记录每日尿量、饮水量、体重、血压及用药情况,便于复诊时医生调整治疗方案。
饮食调整:低盐饮食可减少尿液生成,同时保证营养均衡,多摄入富含钾的食物(如香蕉、橙子)以预防低钾血症。
避免诱发因素:避免使用可能影响抗利尿激素分泌的药物(如某些利尿剂、抗抑郁药),头部外伤患者需注意安全防护,防止二次损伤。
(二)预后影响因素
下丘脑病变致多尿的预后取决于病因和治疗时机:
良性病变预后较好:如外伤或炎症引起的暂时性尿崩症,多数患者在病因去除后可完全恢复;先天性中枢性尿崩症患者通过长期规范使用去氨加压素,可维持正常生活质量。
恶性病变或延误治疗预后较差:下丘脑恶性肿瘤若未能早期诊断,肿瘤转移或侵犯重要结构后,预后往往不佳;长期未控制的多尿导致严重并发症(如肾功能衰竭、电解质紊乱)时,也会影响生存预后。
常见问题答疑
Q1:多尿一定是下丘脑病变吗?还有哪些原因可能引起多尿?
A:多尿并非下丘脑病变的专属症状,其他常见原因包括:
-糖尿病(血糖升高导致渗透性利尿);
-肾脏疾病(如慢性肾炎、肾小管酸中毒);
-精神性烦渴(心理因素导致过度饮水);
-某些药物副作用(如长期服用利尿剂)。因此,出现多尿需全面检查以明确病因。
Q2:怀疑下丘脑病变导致多尿,应该挂哪个科室的号?
A:建议首先挂内分泌科,医生会通过初步检查判断是否为尿崩症等内分泌疾病;若怀疑下丘脑肿瘤或其他神经系统病变,会转诊至神经外科或神经内科,必要时需多学科会诊(MDT)。
Q3:儿童多尿,家长需要特别注意什么?
A:儿童出现多尿、烦渴时,家长需警惕先天性下丘脑病变或颅内肿瘤。若孩子同时有生长发育迟缓、头痛、呕吐等症状,应立即就医。日常需注意保证孩子的水分摄入,避免因多尿导致脱水影响生长,同时记录尿量变化,为医生诊断提供依据。
Q4:下丘脑病变引起的多尿,治疗后能完全恢复吗?
A:恢复情况因人而异:
-若为可逆性病因(如外伤、炎症),且治疗及时,多尿症状可能完全消失;
-若为不可逆性损伤(如肿瘤破坏神经细胞),可能需要长期替代治疗;
-部分患者在治疗后可能遗留部分尿崩症症状,但通过规范管理仍可正常生活。
Q5:如何预防下丘脑病变导致的多尿?
A:目前尚无特效预防方法,但可通过以下措施降低风险:
-头部外伤时及时就医,避免下丘脑隐匿性损伤;
-定期体检,尤其是有头痛、视力改变者,建议每年做一次头颅MRI;
-患有自身免疫性疾病者,定期监测下丘脑-垂体功能;
-避免接触有毒有害物质,减少下丘脑肿瘤的诱发因素。
- 文章标题:多尿是下丘脑病变吗严重吗?
- 更新时间:2025-06-12 16:59:00

 400-029-0925
400-029-0925