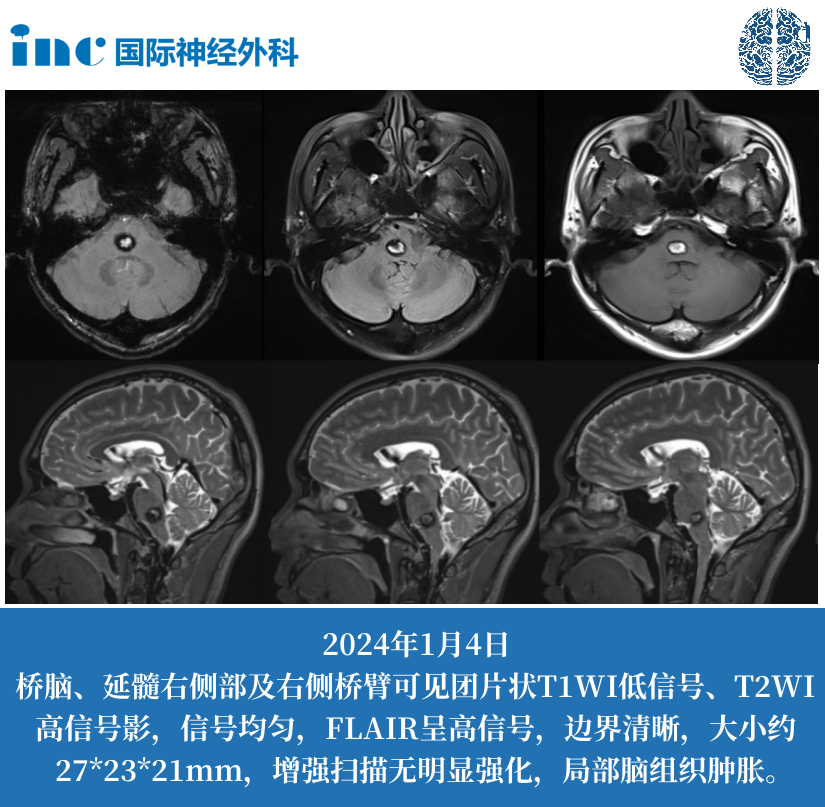
蝶鞍是颅底中央的骨性凹陷结构,容纳调控全身内分泌的垂体腺。当影像报告提示“蝶鞍区占位性病变”时,表明该区域出现异常组织增生,占据正常解剖空间。这类病变涵盖垂体腺瘤、颅咽管瘤、脑膜瘤、Rathke裂囊肿等类型,临床表现从无症状到严重神经功能障碍不等。据2024年《中国脑肿瘤登记年报》,蝶鞍区病变占颅内肿瘤的12%-15%,其中约35%存在视神经压迫风险。
一、蝶鞍位置显示占位性病变是什么意思?
占位性病变指蝶鞍区(含垂体窝、鞍膈、鞍结节)出现的异常组织团块,其本质需通过病理类型、生长模式、解剖关联三维度界定。
1.病理类型与起源机制
•垂体腺瘤(占比60%-65%):
源于垂体前叶细胞,分为功能性(如催乳素瘤)和无功能性两类。功能性腺瘤通过激素过量分泌引发症状,如PRL瘤导致闭经-泌乳综合征。
•颅咽管瘤(15%-20%):
起源于垂体胚胎发育残留,儿童以成釉质型为主(钙化率90%),成人多为乳头型,常压迫垂体柄致尿崩症。
•鞍区脑膜瘤(10%-12%):
起源于鞍膈或鞍结节硬脑膜,MRI典型表现为“脑膜尾征”(硬膜线状强化,特异性92%)。
2.影像学特征与解剖关联
•CT三维重建:
•垂体腺瘤:蝶鞍扩大,鞍底骨质变薄
•颅咽管瘤:鞍上钙化灶(儿童阳性率90%)
•脑膜瘤:蝶骨嵴骨质增生或破坏。
•MRI动态增强:
•垂体微腺瘤:延迟强化(诊断敏感度95%)
•Rathke裂囊肿:T1高信号囊液+无强化壁。
3.神经压迫的量化关系
病变与视交叉距离决定视力风险:
距离>3mm→视力缺损风险<10%
距离≤2mm→视力下降发生率升至78%
(2024年《中华神经外科杂志》数据)
肿瘤体积每增加1cm³,视神经压迫风险提升2.3倍(OR=2.3)。

二、蝶鞍区占位性病变严重吗?
病变严重性由生物学行为、神经压迫时效、治疗响应三要素决定,需分层评估:
1.视力预后的关键指标
•压迫时间与神经损伤:
•压迫<3个月:术后视力改善率92%
•压迫>6个月:视网膜神经纤维层(RNFL)厚度<70μm,改善率降至18%。
•内分泌功能影响:
垂体柄受压致ACTH缺乏时,晨8点皮质醇<3μg/dL提示肾上腺危象风险。
2.恶性转化的风险评估
•垂体腺瘤:
Ki-67>3%提示侵袭性生长,海绵窦侵犯风险增加2.1倍(HR=2.1)
•颅咽管瘤:
BRAF V600E突变阳性者(占比50%),靶向治疗有效率提升至80%。
3.治疗决策矩阵
风险等级干预方案关键指标
低危观察随访无症状+直径<1cm+年增长<2mm
中危神经内镜经鼻手术视力下降+肿瘤-视神经距≤2mm
高危开颅手术+术后放疗颈内动脉包裹>50%+Ki-67>5%
三、诊断与治疗的技术突破
1.多模态影像融合技术
•DTI视束重建:
可视化肿瘤与视路空间关系,手术致残风险降低35%
•PET-MRI代谢成像:
鉴别放疗坏死(SUVmax<2.5)与肿瘤复发(SUVmax>5.0),准确率91%。
2.分子病理指导个体化治疗
•液体活检:
检测循环肿瘤DNA(ctDNA),较MRI提前3-6个月预警复发(敏感度82%)
•甲基化分型:
颅咽管瘤ADAM3A高甲基化者,对贝伐珠单抗响应率提升40%。
3.功能保全性手术创新
•内镜经鼻入路:
全切率达82%,脑脊液漏发生率降至5%(传统开颅术15%)
•术中荧光造影:
实时监测颈内动脉血流,缺血事件风险降低50%。
常见问题答疑
Q1:视力下降后手术能恢复吗?
A:取决于压迫时长与神经损伤程度。压迫<3月+RNFL>80μm者改善率92%;压迫>6月+RNFL<60μm者改善率<20%。术后72小时是视力变化关键观察窗。
Q2:“脑膜尾征”是否必须手术?
A:需综合评估。无症状+尾征长度<1cm者可观察;进行性增大或伴神经缺损时,手术切除硬膜附着区可使复发风险降低60%。
Q3:泌乳素轻度升高一定是瘤吗?
A:未必!需排除药物(如胃动力药)及甲减。若PRL<100ng/mL且MRI阴性,3个月后复查;PRL>200ng/mL时垂体腺瘤可能性>90%。
Q4:术后复发如何监测?
A:每3-6个月复查MRI+视野检查;液体活检检测ctDNA可较影像学提前预警复发(敏感度82%)。
Q5:儿童颅咽管瘤必须手术吗?
A:不全然!BRAF V600E突变阳性者(占比50%),达拉非尼靶向治疗有效率78%,可避免手术致内分泌功能障碍。
- 文章标题:蝶鞍位置显示占位性病变是什么意思
- 更新时间:2025-07-30 14:18:08

 400-029-0925
400-029-0925