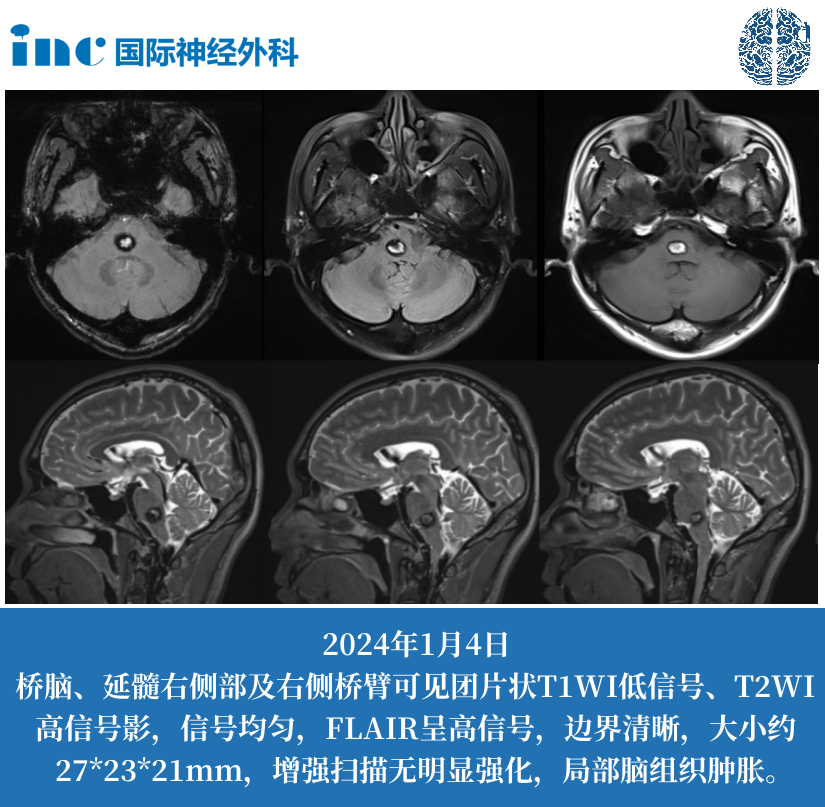
前颅窝底占位病变是啥意思?前颅窝底占位病变,用通俗的话来说,就是大脑前部底部区域长了不该有的东西。这些东西可能是肿瘤(良性或恶性)、囊肿、血肿或其它异常组织。
它们共同的特点是会占据有限空间,对周围敏感的神经和血管结构产生压迫,从而引发一系列健康问题。
01解剖基础:前颅窝底在哪里?
要理解前颅窝底占位病变,我们首先需要知道前颅窝底在哪里。前颅窝位于颅底的前部,形状类似一个倒置的锅盖。
这个区域主要由额骨、筛骨、前颞骨及部分蝶骨构成,是大脑额叶的“座位”,同时也容纳了许多重要的神经和血管结构。
其中最关键的包括嗅神经和视神经。嗅神经负责我们的嗅觉功能,而视神经则与视觉传导密切相关。
前颅窝底就像一层隔板,将大脑与下方的鼻腔、眼眶分隔开来。正因为其位置特殊,这个区域的占位病变可能会向多个方向发展,有时甚至会同时侵犯颅内和颅外区域。
02病变类型:不只是一个“肿瘤”那么简单
前颅窝底占位病变的种类多样,不能简单地用“肿瘤”一词概括。根据其性质和发展来源,主要可以分为以下几大类。
良性肿瘤中,脑膜瘤最为常见。这类肿瘤生长缓慢,境界相对清晰,虽然可能引起压迫症状,但通常不侵犯周围组织。
嗅神经鞘瘤也是前颅窝底可能出现的良性肿瘤,它起源于嗅神经的鞘膜细胞,直接影响到嗅觉功能。
恶性肿瘤包括胶质瘤和转移性肿瘤。与良性肿瘤相反,这些肿瘤生长迅速,具有侵袭性,可能侵犯周围的正常脑组织。
更令人担忧的是,一些恶性肿瘤可能从其他部位转移而来,如肺部、乳腺等部位的癌细胞可能通过血液循环转移到前颅窝底。
非肿瘤性病变同样需要关注。囊肿(如蛛网膜囊肿)是内含液体的囊状结构,虽然多为良性,但增大会压迫周围神经。
血肿则由于头部外伤后血液聚集形成,尽管不是肿瘤,但同样可能产生占位效应。
03识别信号:早期症状不容忽视
前颅窝底占位病变的症状多种多样,主要取决于病变的大小、位置和生长速度。识别这些早期信号对于及时诊治至关重要。
嗅觉障碍是前颅窝底占位病变的特征性症状之一。由于嗅神经直接经过前颅窝底,当病变压迫嗅神经通路时,患者可能会感到嗅觉逐渐减退甚至完全丧失。
视觉问题同样常见。当前颅窝底的占位病变压迫视神经或视交叉时,患者可能出现视力下降、视野缺损(如一侧眼睛看不到部分景物)。
有些患者描述仿佛有“窗帘”遮挡了部分视野,这种症状通常缓慢进展,容易被误认为普通视力下降。
头痛是前颅窝底占位病变另一个常见症状。与一般的紧张性头痛不同,这类头痛通常在早晨更为明显,有时会在起床活动后稍减轻。
头痛可能伴随恶心、呕吐,这提示颅内压可能增高,需要高度警惕。
高级神经功能受影响的表现则更为隐匿。患者可能出现记忆力减退、注意力不集中、情绪波动或性格改变。
这些症状容易被误认为是工作压力或年龄增长所致,从而延误诊治。
少数情况下,前颅窝底占位病变可能引发癫痫发作。表现为突发性的意识丧失、肢体抽搐或不自主的感觉异常。
04诊断方法:如何确定病变性质?
当前颅窝底占位病变被怀疑时,医生会采用一系列检查手段来明确诊断。这些检查各有侧重,共同构成了精准诊断的基础。
影像学检查是诊断前颅窝底占位病变的基石。CT扫描能够快速评估颅骨结构和可能的骨质破坏,对急性出血也较为敏感。
MRI则提供更为精细的软组织对比,可以清楚显示肿瘤与周围脑组织、血管的关系,对于手术方案的制定至关重要。
在某些复杂情况下,医生可能会建议进行血管造影,以了解肿瘤的血供情况及其与重要血管的关系。
组织病理学检查是确诊病变性质的“金标准”。通过手术或穿刺获取病变组织,在显微镜下观察细胞形态,能够明确区分良性与恶性病变。
对于需要手术的病例,医生还可能进行神经功能评估,包括详细的视力、视野和嗅觉检查,为手术方案的制定和术后效果评估提供基线数据。
05治疗策略:个体化方案的重要性
前颅窝底占位病变的治疗不是“一刀切”,而是需要根据病变性质、大小、位置以及患者整体状况制定个体化方案。
手术治疗是许多前颅窝底占位病变的首选治疗方法,尤其是对于良性肿瘤和可完整切除的病变。
手术的主要目标是最大程度地切除病变,同时保护重要的神经血管结构。现代神经外科技术,如神经导航和术中神经监测,显著提高了手术的安全性和精确性。
对于恶性肿瘤或不能完全切除的病变,放射治疗和化学治疗扮演着重要角色。
放疗可以针对肿瘤区域进行精确照射,控制肿瘤生长;化疗则通过药物作用于全身,对付可能存在的微小转移灶。
一些生长缓慢的良性小肿瘤,在没有引起明显症状的情况下,可能只需要定期随访观察。这尤其适用于年龄较大或有严重合并症的患者。
综合治疗还包含症状管理,如控制颅内压、处理癫痫发作等支持性治疗措施,这些对于提高患者生活质量同样重要。
06预后与康复:影响因素与应对策略
前颅窝底占位病变的预后差异很大,主要取决于病变的性质和治疗时机。
病变性质是决定预后的最关键因素。良性肿瘤如脑膜瘤,在完全切除后,患者通常能够获得良好的预后,甚至达到临床治愈。
而恶性肿瘤的预后相对较差,往往需要长期治疗和随访。
治疗时机同样重要。早期诊断和干预通常能够避免不可逆的神经功能损伤,提高治疗效果。
即使面对恶性肿瘤,现代医学的综合治疗手段也能有效控制病情进展,延长生存期,并提高生活质量。
康复期间,患者需要定期随访,包括定期影像学检查,以及时发现可能的复发。
神经功能康复训练可能对某些患者有益,特别是那些因肿瘤或手术导致神经功能缺损的患者。
心理支持也不容忽视,面对疾病带来的心理压力,专业的心理疏导和家庭社会的支持对患者的全面康复至关重要。
未来治疗前颅窝底占位病变的技术将更加精细化。神经导航系统如同为医生配备了“GPS”,能够实时定位病灶和重要神经结构。
术中MRI技术让医生在手术过程中就能评估切除程度,及时调整手术策略。这些进步共同推动了前颅窝底占位病变治疗从“最大范围切除”到“最大程度安全切除”的理念转变。
常见问题解答
问:前颅窝底占位病变是否意味着癌症?
不一定。前颅窝底占位病变包含多种类型,其中不少是良性肿瘤如脑膜瘤。良性病变生长缓慢,完全切除后预后良好。即使是恶性肿瘤,现代医学也有手术、放疗、化疗等综合治疗手段。
问:哪些症状需要警惕前颅窝底占位病变?
持续的进行性加重的头痛、单侧嗅觉丧失或减退、不明原因的视力下降或视野缺损、性格改变或记忆力明显减退等情况都需要警惕。尤其是多种症状同时出现时,应及时就医检查。
问:发现前颅窝底占位病变后该怎么办?
首先保持冷静,寻求专业神经外科医生的评估。根据医生建议完成必要的检查(如增强MRI),明确病变性质和发展阶段。与医生充分沟通,了解各种治疗方案的获益和风险,共同制定适合自己的治疗计划。
- 文章标题:前颅窝底占位病变是啥意思?
- 更新时间:2026-01-21 14:12:13

 400-029-0925
400-029-0925