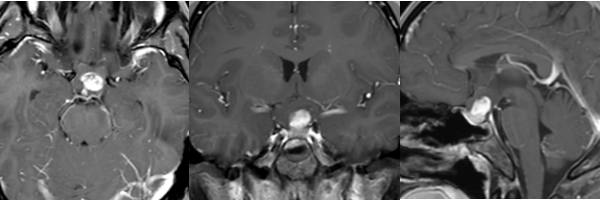
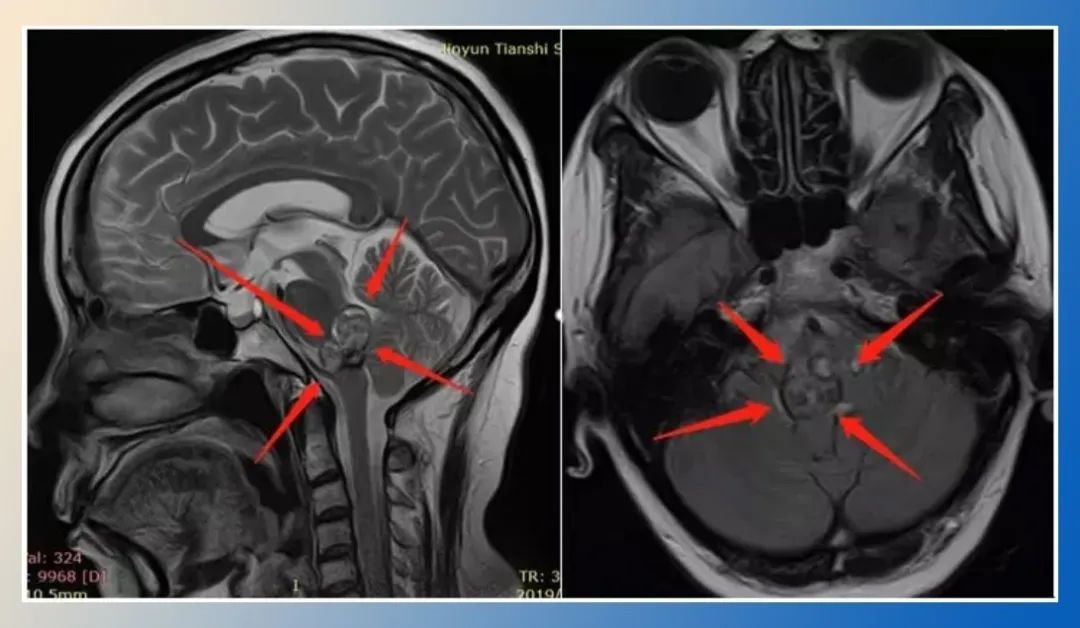
蝶鞍区海绵窦脑手术术式有哪些?海绵窦这个曾经的“手术禁区”,如今已有多种精微手术入路可精准抵达,关键不在于哪种术式最先进,而在于哪种最适合患者的病变特点。
蝶鞍区海绵窦位于我们颅底深部,蝶鞍的两侧,是一个充满了重要神经血管的复杂区域。这个小小的空间里,穿行着负责眼球运动的动眼、滑车和外展神经,负责面部感觉的三叉神经分支,以及重要的颈内动脉。
由于其解剖结构的复杂性,海绵窦区域的手术长期以来被视为高风险领域。
随着医学技术的进步,特别是神经导航、内镜技术和神经电生理监测的发展,针对这一区域病变的手术治疗已取得显著进展。
经颅入路是传统经典的开颅方式,包括翼点入路、眶颧入路等,适用于处理海绵窦外侧壁的病变。
经鼻内镜入路是近年来发展迅速的微创技术,通过鼻腔自然腔道抵达海绵窦内侧壁,创伤小、恢复快。
联合入路则针对复杂病变,结合上述两种或多种入路的优点,以实现肿瘤的最大程度安全切除。

01海绵窦区解剖特点与手术挑战
海绵窦位于蝶鞍两侧,是两层硬脑膜间的不规则腔隙,内含错综复杂的静脉丛。其前界达眶上裂内侧部,后界至颞骨岩部尖端。
这个区域虽小,却汇聚了人体最重要的神经血管结构。颈内动脉海绵窦段呈“S”形穿行其中,是大脑血液供应的关键通道。
动眼神经、滑车神经、外展神经以及三叉神经的眼支和上颌支,都紧贴海绵窦壁或穿行其中。这些神经支配着眼球运动和面部感觉功能。
由于海绵窦内神经血管密布,手术空间极为有限,该区域一直被视为“手术禁区”。手术中稍有不慎,就可能导致大出血或颅神经损伤,严重影响患者生活质量。
海绵窦病变种类多样,包括脑膜瘤、神经鞘瘤、垂体瘤、血管瘤等不同性质肿瘤。不同性质的病变需要不同的手术策略,这对神经外科医生提出了极高要求。
成功的手术不仅要求医生精通解剖知识,还需要熟练掌握各种微创技术,并能够根据病变特点个性化选择手术入路。
02经颅入路:经典开颅术式
经颅入路是处理海绵窦病变的传统手术方式,需在颅骨上开口,通过显微镜或内镜设备切除肿瘤。这一入路主要包括翼点入路和眶颧入路等变体。
翼点入路是最常用的开颅方式,通过切开颞部颅骨,显露海绵窦外侧壁。这一入路视野暴露充分,适用于外侧型海绵窦占位病变。
眶颧入路是在翼点入路基础上,切除部分眼眶和颧骨,进一步扩大手术视野。这种入路减少了对脑组织的牵拉,适用于更为复杂的海绵窦病变。
经颅入路的主要优势在于手术视野开阔,操作空间相对较大。对于大型肿瘤或向颅腔内部扩展的病变,这一入路能提供更好的显露和控制。
然而,经颅入路也存在一定局限性。开颅手术本身创伤较大,脑组织牵拉可能带来额外损伤。对于位于海绵窦内侧的病变,经颅入路需要穿过重要神经血管结构,增加手术风险。
近年来,随着微创技术的发展,经颅入路的适应症有所调整,但在处理某些复杂病变时,它仍然是不可替代的手术方式。
03经鼻内镜入路:微创新选择
经鼻内镜入路是近年来海绵窦手术的重要进展,通过鼻腔自然腔道抵达病变区域,避免了开颅手术的创伤。这一入路由Jho和Carrau在1997年首次报道用于垂体瘤手术。
标准经鼻蝶窦入路适用于海绵窦内侧壁病变。手术路径直接,对鼻腔和鼻窦损伤较小,能清晰暴露海绵窦内侧部结构,特别适合侵犯海绵窦的垂体瘤。
扩大经鼻内镜入路将手术范围从鞍区扩展至鞍旁区域。这一技术抵近观察、同轴性良好,且无需牵拉脑组织,使深部颅底病变转化为浅表凸状肿瘤的处理方式。
经筛窦入路主要用于处理海绵窦外侧壁病变。该入路能较好暴露海绵窦外侧壁,对于累及眶尖和眶上裂的病变,可在直视下手术操作。
经鼻内镜入路的优势显著。内镜提供多角度观察视野,近距离放大效果使病变与周围结构关系更清晰。
它还能减少脑组织牵拉,患者恢复快,住院时间短。
但这一入路也有局限。对于海绵窦外侧壁和后部病变,暴露可能不足。手术操作空间有限,对医生技术要求高。脑脊液漏仍是主要并发症之一,需精细的颅底重建技术。
04联合入路与个体化手术策略
对于复杂海绵窦病变,单一手术入路常不足够,此时联合入路成为理想选择。联合入路指同时或分期采用经颅和经鼻内镜两种入路,以提高手术成功率。
当肿瘤广泛侵犯海绵窦多个部位时,联合入路优势明显。例如,肿瘤同时累及海绵窦内侧壁和外侧壁,可先经蝶窦入路处理内侧部分,再经筛窦入路处理外侧部分。
联合入路的核心价值在于手术视野的连续性和完整性。通过不同角度的暴露,医生能更全面地切除肿瘤,同时保护重要神经血管结构。
然而,联合入路也有其局限性。手术创伤相对较大,时间较长,术后并发症风险也相应增加。因此,需要严格掌握适应症,权衡利弊。
个体化是海绵窦手术的成功关键。手术方案需基于病变性质、大小、位置与周围结构关系,以及患者全身状况综合制定。
例如,对于侵犯海绵窦的垂体瘤,若肿瘤主要位于内侧,可首选经鼻内镜手术;若肿瘤向外侧延伸明显,可能需考虑经颅入路或联合入路。
术前详细的影像学评估不可或缺。MRI能清晰显示病变与周围神经血管的关系,CTA可评估血管受累情况,DSA则对血管性病变的诊断和治疗至关重要。
05辅助技术与手术风险评估
神经导航技术是海绵窦手术的重要辅助工具。这项技术类似于汽车GPS导航系统,能帮助医生在术中实时精确定位肿瘤位置。
神经导航系统将术前影像数据与患者实际解剖结构进行匹配,使医生能清晰了解手术器械与病变、重要结构的相对位置。
这对于深部的海绵窦区域尤为重要,能显著提高手术安全性,减少血管神经损伤风险。
术中磁共振(iMRI)能实时评估肿瘤切除程度。医生可在手术过程中扫描,及时发现残留肿瘤并予以切除,避免二次手术。
神经电生理监测是保护颅神经功能的关键技术。通过实时监测动眼神经、滑车神经、外展神经等功能,能在最早时间发现可能损伤,从而调整手术操作。
海绵窦手术面临三大主要风险:大出血、颅神经损伤和脑脊液漏。
颈内动脉损伤是最严重并发症,可能导致致命性出血。术前需行球囊闭塞试验评估侧支循环情况。
颅神经损伤可导致眼球运动障碍、面部感觉异常等功能缺损。精细的显微外科技术和神经监测能降低这一风险。
脑脊液漏发生率约5%-10%,与手术破坏硬脑膜有关。可靠的颅底重建技术是预防此并发症的关键。
针对这些风险,医生采取了一系列防控措施。术前详细评估病变与神经血管关系,术中采用显微技术精细操作,术后密切观察神经功能变化。
多学科协作模式整合了神经外科、耳鼻喉科、影像科等多学科专家智慧,为患者提供最佳治疗方案。这种模式已成为复杂海绵窦病变的标准诊疗流程。
06术后管理与康复策略
术后早期护理对手术效果至关重要。生命体征监测是基础,包括血压、心率、呼吸等指标,以及时发现出血、感染等并发症。
神经功能评估需要每日检查眼球运动、面部感觉等情况。这有助于早期发现颅神经损伤,并采取相应干预措施。
饮食与活动管理也有规范流程。术后6小时可进食流质,逐步过渡到正常饮食。早期床上活动被鼓励,以防肺部感染和深静脉血栓。
长期康复是功能恢复的关键。对于出现眼球运动障碍的患者,可进行针对性的康复训练,如眼球运动练习,配合神经营养药物促进恢复。
定期随访复查不可或缺。术后1个月进行首次MRI检查,评估肿瘤切除情况。良性肿瘤每3-6个月复查一次,恶性肿瘤需缩短复查间隔。
术后饮食以高蛋白、高维生素、易消化为原则。鸡蛋、牛奶、鱼肉、新鲜蔬菜水果都是良好选择。应避免辛辣、刺激性食物,戒烟限酒。
心理支持常被忽视但同样重要。术后焦虑或抑郁需要心理干预,家庭关怀也扮演着关键角色。全面的康复计划应涵盖身体、心理和社会适应多个维度。
随访内容不仅包括影像学检查,还需关注内分泌功能。每月检测激素水平,根据结果调整药物剂量,是保证患者生活质量的重要环节。
未来,随着神经导航、术中成像和神经监测技术的进一步成熟,海绵窦手术的精准度和安全性将得到持续提升。机器人辅助手术等新兴技术也有望为这一领域带来新的突破。
选择合适的手术入路只是成功的一半,周密的术前准备、精细的术中操作和系统的术后管理共同构成了手术成功的完整链条。在这个精细领域,成功不仅取决于外科医生的技术,更依赖于整个多学科团队的协作与个体化治疗方案的设计。
常见问题解答(FAQ)
问:海绵窦手术后复视能恢复吗?
复视是海绵窦手术后的常见症状,多由动眼、滑车或外展神经暂时性功能障碍引起。多数患者通过神经营养药物和眼球运动训练,在3-6个月内可逐步改善。严重者可配戴棱镜矫正或考虑眼肌手术。
问:经鼻内镜手术后为什么会嗅觉减退?
经鼻手术可能影响鼻腔黏膜和嗅上皮,导致暂时或永久性嗅觉减退。保护中鼻甲和嗅区黏膜是减少此并发症的关键。大多数患者嗅觉功能在术后数月内逐渐恢复,但完全恢复可能需一年以上。
问:海绵窦手术为何需要多学科团队?
海绵窦区解剖复杂,涉及神经外科、耳鼻喉科、影像学等多领域知识。多学科协作可综合各专业优势,制定个体化方案,降低手术风险,提高肿瘤全切率。
- 文章标题:蝶鞍区海绵窦脑手术术式有哪些?
- 更新时间:2026-02-10 14:24:08

 400-029-0925
400-029-0925