引言:2018较让肿瘤患者或者说绝症患者都关注的一部电影非《我不是药神》莫属。一出中国版达拉斯俱乐部的求生故事。电影讲述的是由徐峥饰演的商人程勇为一群无钱购买天价进口药的白血病人从印度代购印度仿药的故事。天价医药费是很多家庭负担不起的,但是为了活着,这些绝症患者冒险代购的仿制进口药。对于天价医药费,正如“我不是药神”的芸芸众生,很多人的生活刚解决了温饱,不再为吃穿发愁,却发现自己任何时候不能倒下,因为病不起,看不起,甚至死不起。如果倒下了很多也只有放弃了,诚然一句“国际上的病,是穷病。”
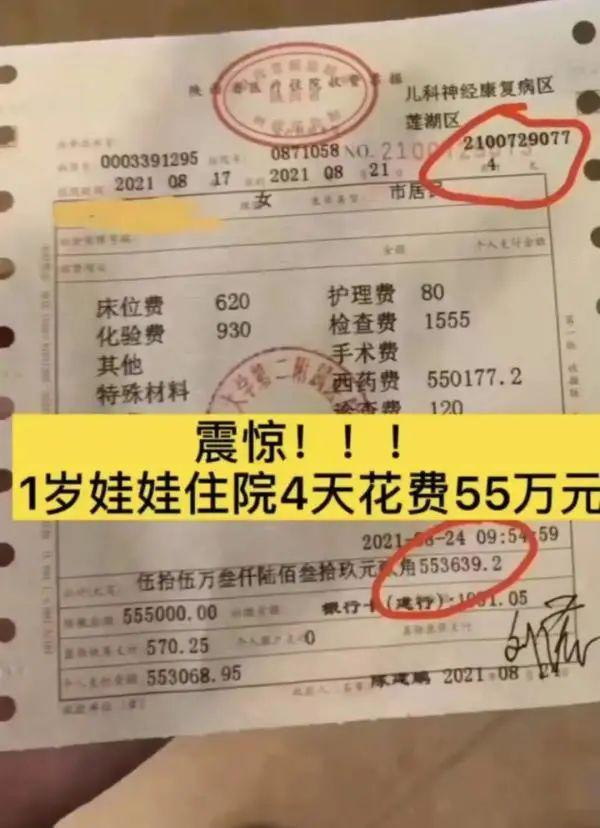
近日,西安交大二附属医院一张 55 万元的医院收费票据在网上引来关注。票据显示,一名 1 岁女娃从今年 8 月 17 日开始,住院 4 天直到 8 月 21 日,花费 55 万元。其中床位费 620 元,化验费 930 元,护理费 80 元,检查费 1555 元,诊查费 120 元,西药费 550177.2 元。
这不由让很多网友追溯12年前的哈尔滨,一位因心肺方面疾病入院的患者去世两天后还要“检测胸水”,患者严重过敏的药物竟然会出现在出院账单上。治疗67天,花去了139万多元的天价住院费,平均一天2万多。如果再加上交给ICU的医嘱自备药,高达550万元,平均一天8万多。550万“买”来“较昂贵”的死亡,最终由于乱收费,医院院长书记被撤职!
时隔多年的两起“天价医药费”事件,是复印,还是误会?
1岁幼儿,住院4天,花费55万元,医保支付570元,几个关键词放在一起,难免触动公众的敏感神经。天价医药费事件不断发酵,在一些网友看来,“幼儿天价治疗费”事件是看病贵的又一写照。直言 " 真是天价医疗费 ",有网友因此质疑医院高收费 " 收割 " 病人,称 " 这哪是什么花钱如流水,简直是洪水 ",还有网友说," 这种情况应该谁来监督?"。甚至一些不负责任的自媒体为了获取流量,恶意炒作。不仅医院瞬间成为网友口诛笔伐的对象,医生和护士也成为众矢之的。
家属现身说法:恶意炒作表示不满!感谢医护人员救治!!
实际上,患儿家长在9月4日接受媒体采访时已表示,票据照片在不知情的情况下流出,他们知情并同意用药,医院没有多收一分钱。患儿小花的妈妈表示,网上流传的医院收费票据照片在其不知情的情况下流传。用药是她同意的,医院没多收钱。小花的妈妈对于收费单的流出和炒作也表示不满,“麻烦大家不要捕风捉影,多核实一下,拿一生病的孩子当炒作工具,不负责的行为已经影响到一个普通家庭的正常生活”。
院方辟谣:“药物符合指南,家属已签署知情同意”
9月4日,医院在官方微信公众号提及,不满2岁的小花(化名)确诊的是少见病脊髓性肌萎缩症(SMA),高达55万元的西药是准确靶向治疗SMA的少见病药物诺西那生钠。天价少见病药物,再次被推上了热搜。

西安交大二附院官方辟谣截图
诺西那生钠全国统一价,在患者援助项目之下,每年药费约55万元。但在各地的少见病政策之下,家庭实际支付的药费并不见得有这么多,有的地方甚至只需实际支付几万元,其余均可以通过医保及商保报销。医院的回应中也提到,该医院为公立医院,实施“药品零加成”。也就是说,药品实行零差率销售,多少钱进的药,多少钱卖出去。在这其中,无论是运输储存、药物折损、还是药师服务的费用,都要由医院自己拿钱。也就是说,医院不仅没有多收一分药品钱,反而在自己往里搭钱!而对于医务人员的指责就更令人无奈。
在小花住院的4天里,有儿童病院神经专家团队制定详细治疗方案,有护士进行精心护理。到最后的收费账单上,有护理费80元、诊查费120元、治疗费157元是给医生和护士的。在55万的药费面前,这几百块的“人工费”不免让人心酸。医生不仅要治病救人,还得会沟通。要会临床,还要搞科研。见患者、写报告、加夜班、持续学习……仅仅部分自媒体、博主的恶意炒作,偏离事实轨道,将一个严肃的医疗问题和社会问题,掺杂入了太多无关的悲情、臆测、谣言,给患儿家庭、医护人员和医疗机构带来了困扰,也伤害了医患关系。
SMA:2岁以下婴幼儿的“头号遗传病杀手”
据西安交大二附院发布的信息显示,2个月前,小花因四肢无力,运动落后慕名来到医院儿童病院求诊。儿童病院神经专家团队对小花进行了基因诊断,最终确诊为脊髓性肌萎缩症(SMA),该病系少见的遗传性疾病,若不治疗,小花将逐渐出现多系统的功能损害,最终会出现呼吸衰竭,随时有生命终止的可能。

西安交大二附院官方辟谣截图
脊髓性肌萎缩症是一个常染色体隐性遗传病,是二常见的遗传性神经肌肉病,位列2018年5月国家卫健委等部门联合制定的《一批少见病目录》的110号,主要就是由于SMN1基因致病性变异,导致SMN蛋白缺乏,引起进行性肌无力和肌萎缩。该病的诊治需要儿童神经、呼吸、骨科/脊柱、康复、临床营养等多学科的综合管理和评估,较大水平好转患者的生活质量。
按照疾病严重程度,SMA分为4型,1型6个月内起病,从来不能独坐,2岁以内死亡;2型6-18个月起病,从来不能独站,平均寿命25岁;3型幼儿期起病,能独站,独走;4型成年期起病。每年新发患者数大概850人,中国现有患者2万-3万人,近80%为1-2型,因此,SMA也被称为2岁以下婴幼儿的“头号遗传病杀手”,是儿科神经肌肉病重要的一个疾病。

在较常见的类型中,患者腿部无力的情况通常较手臂处更为严重。有时,吞咽和呼吸功能(比如呼吸、咳嗽、清除气道分泌物)也会受到影响。当参与呼吸和咳嗽的肌肉受到侵害而变得无力时,就会增加患者罹患肺炎和呼吸道感染的风险,也会造成患者睡眠时呼吸困难。但患者的思考、学习、与他人社交互动的能力并不受影响。
2020年8月,北京美儿脊髓性肌萎缩症关爱中心和香港中文大学深圳研究院共同发布的《中国SMA患者生存现状白皮书》显示,因SMA多为婴幼儿期起病,登记时患者的年龄普遍偏小,平均月龄为68.75个月,相当于5岁8个月22天。在登记患者当中,超过半数在7至18个月龄之间发病。超过40%的SMA患者在北上广等大城市确诊,但随着近年来国内分子诊断学与临床医学工作者的大力关注与推动,各型SMA患者确诊的时间都在缩短。与很多少见病一样,SMA患者多年来面临确诊难、确诊时间长等问题,疾病诊而能治成为每个医生的心愿。
SMA的早期症状有哪些?
西安交大二附院小儿内科副主任、小儿神经疾病专家杨琳教授提醒家长,SMA患儿较典型表现为运动发育落后,即孩子正常运动发育为竖头、翻身、坐、爬、站、走这样一个过程,但是这类孩子从早期可以发现全身松软严重。
如果父母发现孩子到三个月,头仍枕不住特别软,四肢活动相对较少,但智力、发音、眼神又与正常孩子无异,运动发育和同龄孩子相比明显偏落后且松软,要警惕SMA,这是该病的常见表现。
另外,识别孩子是不是松软,较简单的检查方法是,让孩子趴在家长胳膊上,如果像一个拱桥搭下来很难把头抬起及四肢蹬起,头下垂腿下垂,可以帮助识别。
如果发现上述症状,应及早到医院接受进一步临床检查及基因检测。
国内已获批两种SMA修正治疗药物
来自西安交大二附院的介绍显示,诺西那生钠是准确靶向治疗SMA的药物,通过提高SMA患者的SMN蛋白水平,改变疾病进程并好转预后,是用于治疗少见病脊髓性肌萎缩的特效药,在药物使用方面,公立医院实行药品零加成。

诺西那生钠
SMA的治疗经历了姑息治疗、对症治疗、疾病修正治疗三个阶段。针对SMA的药物研发进展快,中国已获批两种合适治疗SMA的疾病修正治疗药物,目的都是增加全长SMN蛋白的量。其中一种便是鞘内注射的反义寡核苷酸类药物——诺西那生钠注射液,该药由美国少见病药物研发公司渤健公司开发,于2016年12月23日一次在美国获批。2019年2月经国家药品监督管理局批准引入国内。
在国内获批上市之初,诺西那生钠每单位定价为69.97万元,目前已经降至55万元,全国统一价。诺西那生钠的治疗包括负荷剂量与维持剂量两部分,需要在1天、14天、28天、63天分别在鞘内注射,以后每4个月注射一次,终生用药。根据较新的SMA患者援助方案,患者可以享受负荷剂量“1+5”的援助方案,即买1瓶赠5瓶,此后的维持剂量援助方案为“1+2”,意味着患者每年的治疗费为55万元。
诺西那生钠注射液自2019年在国内上市以来,已被纳入医保谈判日程,国家希望和相关药企谈判,将药物价格降下来,进而满足脊髓性肌萎缩患者的需要。
除了诺西那生钠外,SMA治疗的另一款特效药为罗氏的口服小分子化合物利司扑兰,今年6月16日获批进入中国,是在中国获批治疗SMA的口服疾病修正治疗药物。利司扑兰可穿透血脑屏障,分布于中枢和外周,可提高全身多系统功能性SMN蛋白水平,且保持稳定,可逆转疾病的自然进程,好转运动功能、呼吸和吞咽等。该药需每天按剂量口服,每瓶售价63800元,患者援助方案为“买3瓶赠送6瓶”,相当于慈善援助后单瓶价格为21267元,年费用约30万元-100万元不等。
如果在没有症状前就开始用上述两种药物,患者能和正常人一样;如果是出现症状后再用药,可以阻止病情进展,但受损的功能不能完全恢复,很多神经元坏死后是不能再生的,关键看治疗的时间窗。
三种治疗方案是一款SMN1基因替代疗法,即诺华公司的Zolgensma鞘内注射制剂,该疗法为一次性治疗,在美国售价高达200多万美元(折合人民币约1400万元),目前尚未在中国获批。

少见病药物如何惠及普通百姓,或是当前难题
当前,横亘中国少见病患者面前较大的困难是少见病药物的可及性问题。2月28日,在国际少见病日北京发布会上发布的《中国少见病药物可及性报告(2019)》(以下简称“报告”)指出,我国少见病患者普遍缺乏治疗药品,或者缺乏及时且足量的治疗,这些对患者身心的损伤常常是不可逆的。在严重的疾病负担下,患者因病致残、因病致贫、因病返贫现象仍较为普遍。
该报告由少见病发展中心(CORD)与IQVIA艾昆纬中国联合发布。
42%的少见病患者未接受任何治疗
报告显示,在国家《一批少见病目录》纳入的121种少见病中,74种少见病在美国、欧盟、日本等有以之为适应证的治疗产品上市销售。而在中国,上述74种少见病中,9种在中国无药,22种在国内有药但存在超适应证使用情况,13种有治疗药品但未纳入医保,部分药品即使被纳入医保也面临准入障碍。
少见病发展中心主任黄如方介绍,2014年-2018年,少见病发展中心对5810名少见病患者开展登记注册,统计结果显示,42%的患者没有接受任何治疗,而在接受治疗的患者中,绝大部分未能及时且足量地服用治疗药品;一半以上的患者因病致残,其中29%的患者为肢体残障,15%为多重残障(即同时有两种以上残障类型);80%的患者家庭年收入低于5万元,超过一半的患者每年在疾病治疗上的花费占据家庭年收入的80%,远远超过国际卫生组织定义的40%的顺利阈值,成为灾难性支出。
对于少见病患者及家庭来说,贫困和疾病交织,严重的疾病负担与艰难的社会融合形成了难以打破的恶性循环。
162种少见病药物仅83种中国上市
报告指出,截至2018年12月,《一批少见病目录》中74种少见病在美国或欧盟、日本有以这74种少见病为适应证的药品获批上市并产生实际销售。具体来说,74种少见病在共上市162种治疗药品(以化学分子实体计)。在这162种治疗药品中,有83种(51%)已在中国上市,可治疗53种少见病。但在中国明确以少见病适应证注册的药品有55种,仅涉及31种少见病。在这55种药品中,有29种药品被纳入国家基本医疗保险、工伤保险和生育保险药品目录(以下简称“国家医保目录”),涉及18种少见病。
21种少见病面临“境外有药 境内无药”困境
报告显示,包括法布雷病、亨廷顿舞蹈病、黏多糖贮积症等在内的21种少见病面临“境外有药、境内无药”的困境(报告统计时间截至2018年12月底)。这其中,有9种药物已经在2018年优先审评审批申请上市中。值得高兴的是,2月25日,这9种优先申请审批的药物中,脊髓型肌萎缩症(SMA)的治疗药物获批上市,该药从提交上市申请到获批上市,只花了不到6个月的时间。
另有包括苯丙酮尿症在内的3种少见病可以通过特配奶粉等饮食控制方式适当缓解。但仍有包括镰刀型细胞贫血病等在内的9种少见病的患者在“境内无药”的困境中等待希望。

图片来源/《中国少见病药物可及性报告(2019)》提供
13种少见病药物缺乏医保支付
目前已经在中国上市且有少见病适应证的55种药品中,有29种药品被纳入国家医保目录,涉及18种少见病。这29种药品中,有9种享受国家医保目录甲类报销,用于治疗11种少见病适应证,患者使用时无需自负。
但另外26种药品,涉及21种少见病,尚未被纳入国家医保目录。其中,有13种少见病,涉及的全部治疗药品,均未被纳入我国医保目录。这意味着这13种少见病的患者需自费承担全部的药品治疗费用。在这13种少见病的药品治疗花费中,年治疗费用高的近500万元,低的则仅需189元,中位值为20万元。这13种少见病在我国约影响23万名患者,大部分人需要终身用药治疗。其中,有11种治疗药品的年治疗费用大于8万元人民币,在没有医保支付的情况下,患者难以维持长期足量和足疗程的治疗。
除了医保目录准入,少见病药品在一系列市场准入环节上,比如:省级药品招标采购、医院采购列名、医师处方限制、门诊报销、分级咨询、定点医疗机构和药店限制等,仍然存在很大的不确定性。价格高昂的少见病药品面临上市难、支付难的问题,而价格过低的药品则面临断供甚至停产危机,对患者而言,明明有药却用不上,其痛苦不言而喻。

图片来源/《中国少见病药物可及性报告(2019)》提供
提升少见病药物可及性需制定“国家计划”
在越来越多的国家和地区,少见病被纳入公共治理的范畴,通过政府干预,帮助患者解决药物不可及的问题。考虑到少见病背后的社会公平与效率问题、医学科学发展问题和医药产业创新等问题,欧盟、法国、德国、意大利、英国、巴西、印度、澳大利亚等越来越多的国家和地区开始将少见病议题上升到国家层面,制定少见病国家战略或国家计划。
以美国为例,在1983年《孤儿药法案》出台前的10年里有10种少见病药品上市,而1983年后,获得“孤儿药”身份认定的503种药品成功上市,涉及731种适应证(截至2018年9月)。2017年,在美国上市的42种新药中,有一半是少见病药品。
少见病药物创新鼓励政策也将促进产业发展。2018年市场销售金额前10的药品中,有8个已在美国获得“孤儿药”身份认定,其中有4个药品是以“孤儿药”身份上市并逐渐扩展多个少见病或非少见病适应证,而销售二的来那度胺在美国获批的全部适应证都是少见病且获得了“孤儿药”身份认定。
为此,报告指出,大量实践经验表明,从国家层面系统解决少见病药物可及性问题,不仅可以促进产业发展,对医疗保障基金影响有限且可控,同时还能提升全民健康获得感。建议我国政府以少见病患者利益和国家利益为中心,以构建可持续发展的创新行业生态环境为发展方向,尽快制定“少见病国家行动计划”,围绕少见病的基础研究、药品研发、仿制与生产和医疗保障,构建可持续的创新和发展生态环境。

写在最后:少见病的治疗费用过高,动辄数十万元医疗费,很多家庭都负担不起,需要引起社会各界的重视。近年来,我国加大少见病保障力度,2020年医保目录中共包含少见病药品55种,涉及24类疾病,这些药品的年治疗费用均在70万元以下。相信在未来,随着社会经济发展,医保支付能力不断增强,还会有更多少见病药品进医保,惠泽更多少见病患者。
参考资料:
1.西安交大二附院.警惕!两岁以下婴幼儿“头号少见遗传病杀手”,致残、致死率高~~~
2.人民资讯.“幼儿天价医疗费”反转后的双重反思
3.新京报.“药物可及性”是较大困难 13种少见病药物无医保支付
部分图片来源于网络,侵权删
- 文章标题:1岁娃住院4天、就花55万药费,天价医药费的背后可能是你不知道的少见病药物困境
- 更新时间:2021-09-09 11:26:48

 400-029-0925
400-029-0925