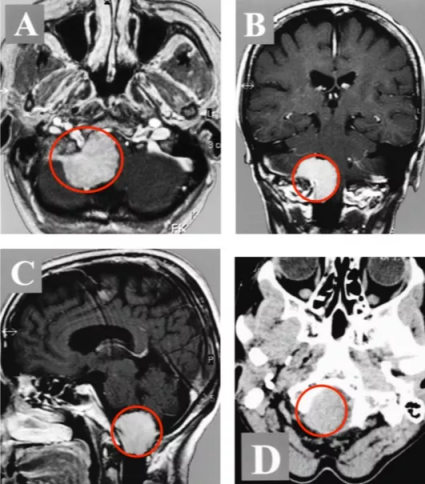
室管膜瘤2级算严重吗?室管膜瘤2级通常被认为是具有严重性的肿瘤,尽管它比更高级别的室管膜瘤恶性程度较低,但仍具有侵袭性和复发可能性。这类肿瘤的严重程度体现在它们可...
室管膜瘤2级算严重吗?室管膜瘤2级通常被认为是具有严重性的肿瘤,尽管它比更高级别的室管膜瘤恶性程度较低,但仍具有侵袭性和复发可能性。这类肿瘤的严重程度体现在它们可能对周围脑组织或脊髓结构造成压迫,影响神经系统功能,而且如果不及时治疗,病情可能会恶化。

室管膜瘤2级可能出现的症状包括但不限于头痛,早晨起床时更为明显。恶心和呕吐,特别是在早晨未进食时。还包括视力问题,如视野缺失、视力减退等,平衡和协调能力下降并且肢体无力、麻木或协调障碍等。此外患者还可能出现行走困难、步态不稳、记忆力下降、思维迟钝、嗜睡、意识障碍等症状,而儿童患者可能会出现生长发育迟缓、学习障碍等症状。而症状的严重程度取决于肿瘤的大小、位置和是否影响了周围脑组织。
为了诊断室管膜瘤2级通常需要以下步骤:
1. 症状评估:医生首先会详细询问病史并进行体格检查。
2. 影像学检查:头部MRI(磁共振成像)是主要诊断工具,可以清楚显示肿瘤的位置、大小和形态。
3. 生化和内分泌检测:根据肿瘤位置和疑似症状,可能需要进行血液或脑脊液的生化检查,以及内分泌功能测试。
4. 病理学检查:如果进行了手术切除,取出的组织将送去做病理学分析以确定肿瘤级别和分子特性。
在治疗方面,治疗室管膜瘤2级的常规方法包括:
1. 手术切除:目标是尽可能完全切除肿瘤,以减轻症状、降低复发风险。
2. 放射治疗:对于不能完全切除或者切除后有残留的肿瘤,以及某些的2级室管膜瘤,可能需要进行放射治疗,以杀死剩余的癌细胞。
3. 化疗:在某些情况下,化疗可能作为辅助治疗手段,用于减少肿瘤负荷或预防复发。
而治疗决策应根据患者的具体情况,包括年龄、总体健康状况、肿瘤位置、大小以及病理学特点,由神经外科医生、肿瘤科医生和放射肿瘤科医生组成的多学科团队共同制定。
室管膜瘤2级算严重吗?总之,室管膜瘤2级具有严重性,需应对。通过及时的诊断和治疗,患者有望获得良好的预后。如有疑虑或症状出现,请及时就医并遵循医生的建议进行治疗。
以上全文就是关于“室管膜瘤2级算严重吗?”的全部内容,仅供阅读参考,不作为任何治疗的指导意见。如果您想要了解更多关于“室管膜瘤”的信息,可以联系我们。同时也请关注INC官网及官方公众号。INC(INC)是一个专注于神经外科领域的教授专家学术交流的医生集团。旗下各学术团队的教授均为国际神经外科联合会(WFNS)及各种国际神经外科学术组织的成员,国际神经外科各大杂志主编,以及神经外科教科书中以其本人名字命名手术方式和解剖结构的教科书级神经外科巨擘。
提示:本文内容来自网络用户投稿,仅供参考,不做为诊断依据,任何关于疾病的建议都不能替代执业医师的诊断。请以医生诊断为准,不代表本站同意其说法,请谨慎参阅,本站不承担由此引起的任何法律责任。
- 文章标题:室管膜瘤2级算严重吗?
- 更新时间:2024-03-27 16:28:21
-
儿童室管膜瘤二级预后严重吗?儿童室管膜瘤二级的预后情况较为复杂,受到多种因素的...
2025-02-08 18:05:27
-
儿童室管膜瘤二级需要放疗吗?室管膜瘤是一种起源于脑室和脊髓中央管的室管膜细胞的...
2025-02-08 18:05:01
-
儿童室管膜瘤二级需要化疗么?儿童室管膜瘤二级是否需要化疗是一个复杂的临床决策问...
2025-02-08 17:31:43
-
室管膜瘤二级的复发周期是多久?室管膜瘤二级的复发周期受到多种因素的综合影响,包...
2025-01-02 11:07:44
-
室管膜瘤二级的预后如何?室管膜瘤二级的预后受到肿瘤特性、治疗方式和患者个体因素...
2024-12-25 10:05:28
-
室管膜瘤二级复发要做化疗吗?室管膜瘤是一种起源于脑室与脊髓中央管的室管膜细胞或...
2024-09-16 22:52:27
-
脊髓室管膜瘤二级复发症状有哪些?脊髓室管膜瘤的二级复发可能导致症状的加重或出现...
2023-09-18 16:30:27
-
脊髓室管膜瘤二级平均复发时间?脊髓室管膜瘤是一种少见但严重的神经系统肿瘤。虽然...
2023-09-20 14:52:41
-
室管膜瘤二级恶性治愈率高吗?二级室管膜瘤(WHO Grade II)通常被视为低度恶性的胶质瘤...
2024-02-27 15:17:05
-
儿童室管膜瘤二级需要放疗吗?室管膜瘤是一种起源于脑室和脊髓中央管的室管膜细胞的...
2025-02-08 18:05:01
-
室管膜瘤二级治愈率大吗?术后注意什么?室管膜瘤二级(WHO Grade II)作为低度恶性的胶质瘤...
2024-08-30 17:16:44
-
室管膜瘤二级是良性还是恶性?要做基因检测吗?室管膜瘤二级是一种较为常见的脑部肿瘤...
2024-07-16 18:36:16
-
室管膜瘤二级全切后用不用化疗?室管膜瘤二级全切后是否需要化疗,这是一个涉及到患...
2024-05-20 23:13:52
-
伸长细胞型室管膜瘤二级?伸长细胞型室管膜瘤二级是一种较为不同的脑肿瘤,属于室管...
2024-05-13 16:23:29
-
脊髓室管膜瘤二级复发概率?脊髓室管膜瘤的WHO II级复发率因患者个体差异和治疗手段而...
2023-09-19 14:16:44
-
室管膜瘤二级是否为良性?室管膜瘤二级不是良性肿瘤。它具有局部浸润性生长、较高的...
2024-12-25 09:45:18
-
室管膜瘤二级复发概率多大算严重?室管膜瘤是一种发生在脑室系统或脑室内膜的肿瘤,...
2024-02-20 17:51:12
-
室管膜瘤二级长到三级严重吗?室管膜瘤是一种起源于脑室内室管膜细胞的肿瘤,其恶性...
2024-05-22 16:14:18
-
儿童室管膜瘤二级需要化疗么?儿童室管膜瘤二级是否需要化疗是一个复杂的临床决策问...
2025-02-08 17:31:43
-
室管膜瘤生存期 具体时间无法确定室管膜瘤的存活期,因为个体差异很大。每个人的情...
2023-03-02 17:37:41
-
室管膜瘤2级放疗多少次?室管膜瘤2级是一种相对低度恶性的中枢神经系统肿瘤,通常需要...
2024-05-23 17:29:26
-
室管膜瘤二级手术全切需要放疗吗?术后十天可能复发吗?室管膜瘤二级,根据国际卫生组...
2024-07-11 16:11:15
-
室管膜瘤二级手术全切多少钱?手术多长时间?关于室管膜瘤二级手术全切的费用和手术时...
2024-08-09 18:24:22
-
室管膜瘤二级全切后复发率高吗?室管膜瘤二级全切(即肿瘤被完全切除)后的复发率取...
2024-03-12 17:47:11
-
室管膜瘤二级需要化疗吗?有什么用?室管膜瘤二级虽然属于低级别肿瘤,生长相对缓慢,...
2024-10-11 16:55:51


 400-029-0925
400-029-0925