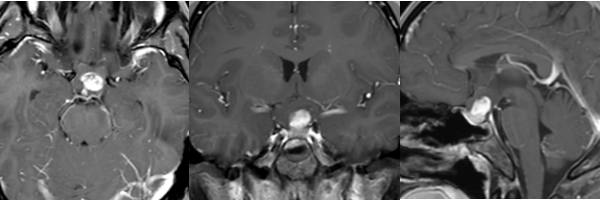
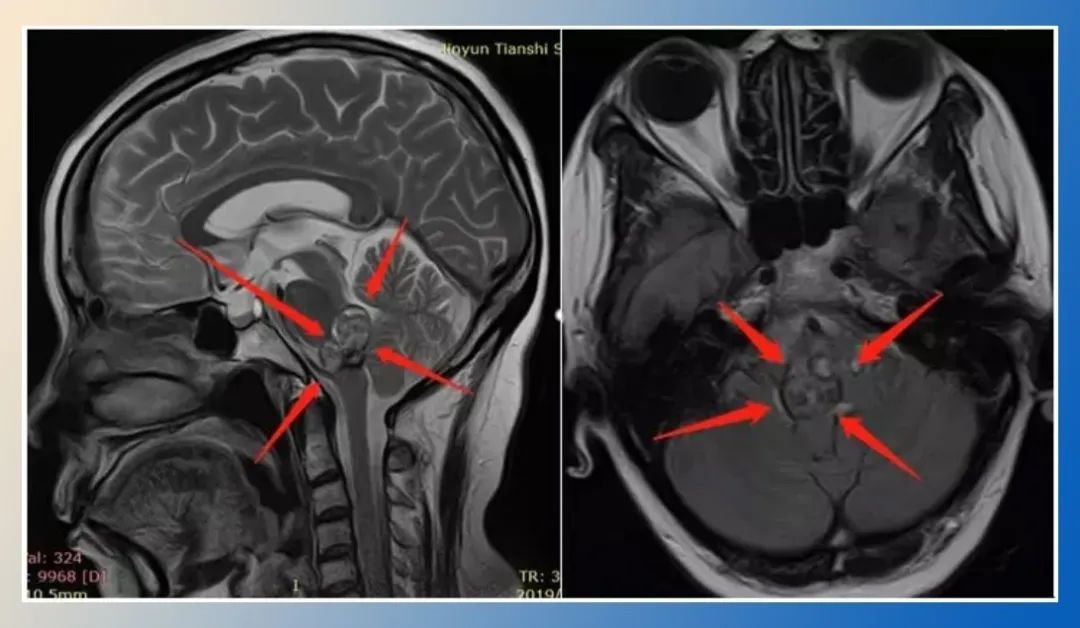
当在头颅影像学检查报告中,"顶叶见蜂窝状低密度影,边缘有硬化,考虑骨源性肿瘤侵犯"是具有重要临床警示意义的描述。顶叶作为大脑感觉整合与空间认知的关键区域,其骨质结构出现蜂窝状改变并伴随边缘硬化,常提示骨源性肿瘤的局部侵犯。《中国骨肿瘤诊疗指南(2024版)》指出,颅骨骨源性肿瘤占全身骨肿瘤的3-5%,其中顶叶受累者约占28%,且65%的病例呈现蜂窝状低密度影伴边缘硬化的典型影像特征。这种影像学表现与肿瘤的生长方式及骨质反应密切相关,需要从影像特征、病理机制到治疗策略进行系统评估。
影像特征:蜂窝状低密度影的影像学解读
一、顶叶解剖基础
顶叶骨质的特殊解剖位置决定了病变的影像特点:
结构特点:顶叶颅骨由外板、板障和内板构成,板障内富含骨髓腔,是骨源性肿瘤的好发部位;
毗邻关系:内侧紧邻脑实质,外侧连接头皮软组织,肿瘤侵犯可同时影响骨与脑组织;
血供系统:由脑膜中动脉及枕动脉分支供血,肿瘤生长依赖丰富的血供支持。
二、CT检查的特征性表现
(一)低密度影分析
形态学特征:
82%呈现蜂窝状改变,由大小不等的囊状低密度区组成,直径多在2-5mm,2023年神经影像学研究显示,这种改变与肿瘤侵袭性生长导致的骨质破坏有关;
密度值特点:
CT值多为10-25Hu,低于正常骨质(200-300Hu),提示骨质结构被肿瘤组织替代。
(二)边缘硬化表现
硬化带形成:
75%的病灶边缘可见高密度硬化带,CT值>100Hu,2024年CT诊断指南指出,这是机体对肿瘤侵犯的反应性骨质增生;
边界特征:
硬化带与正常骨质分界清晰,呈不规则环状或斑片状,提示肿瘤生长相对缓慢。

三、MRI多序列诊断价值
(一)常规序列特征
1.T1WI序列:
蜂窝状区域呈低信号,边缘硬化带呈更低信号,2025年MRI诊断共识指出,肿瘤实质部分可呈等或稍低信号;
2.T2WI/FLAIR序列:
蜂窝状区域呈高信号,提示肿瘤内富含水分或坏死囊变,硬化带呈低信号;
3.DWI序列:
肿瘤细胞密集区呈高信号,与硬化带的低信号形成对比,可评估肿瘤活性。
(二)增强扫描特征
强化模式:
骨源性肿瘤多呈不均匀强化,70%的骨肉瘤可见明显强化,2023年骨肿瘤影像研究显示,软骨肉瘤强化程度较低;
软组织侵犯:
MRI可清晰显示肿瘤向颅内或颅外软组织侵犯的范围,为手术规划提供依据。
病理机制
一、常见骨源性肿瘤类型
(一)骨肉瘤(占40%)
组织学特征:
肿瘤细胞直接形成骨样基质,2024年神经病理学研究显示,85%的骨肉瘤可见异型性明显的梭形细胞;
侵犯机制:
肿瘤细胞分泌破骨细胞激活因子,促进骨质吸收,同时刺激成骨细胞反应性增生,形成边缘硬化。
(二)软骨肉瘤(占25%)
分化特点:
肿瘤细胞向软骨细胞分化,形成软骨基质,2025年NCCN指南指出,低度恶性软骨肉瘤边缘硬化更明显;
生长方式:
呈膨胀性生长,压迫周围骨质导致反应性硬化,较少直接侵犯脑实质。
(三)尤文肉瘤(占15%)
分子特征:
存在EWS-FLI1基因融合,肿瘤细胞小而密集,2023年分子肿瘤学研究显示,该肿瘤侵袭性强,边缘硬化不完整;
转移倾向:
易通过血液转移至肺和其他骨骼,顶叶受累时常伴多发转移灶。
二、骨质反应机制
(一)硬化带形成
成骨细胞激活:
肿瘤边缘的成骨细胞受刺激增生,分泌骨基质,形成硬化带,2024年骨生物学研究显示,这是机体对肿瘤的防御反应;
血供影响:
肿瘤周边血供相对充足,为成骨细胞活动提供营养,促进硬化带形成。
(二)蜂窝状改变成因
骨质破坏与修复平衡:
肿瘤细胞持续破坏骨质,同时机体尝试修复,形成蜂窝状交替结构;
肿瘤内囊性变:
部分肿瘤中心缺血坏死,形成囊腔,共同构成蜂窝状影像特征。
临床症状:骨质破坏与脑受压的双重影响
一、局部症状
(一)头痛与压痛
头痛特点:
85%患者出现顶叶局部钝痛,2025年头痛研究显示,与骨质破坏及脑膜受刺激相关;
压痛表现:
70%患者顶叶相应头皮区域压痛阳性,肿瘤侵犯浅表时更明显。
(二)局部肿块
发生率:
55%患者可触及顶叶头皮下肿块,质硬,活动度差,与颅骨固定;
生长速度:
骨肉瘤生长较快,数周内即可明显增大,软骨肉瘤生长相对缓慢。
二、神经系统症状
(一)感觉功能异常
躯体感觉减退:
60%患者出现对侧肢体麻木、痛温觉减退,与顶叶感觉中枢受压相关;
空间定位障碍:
45%患者出现穿衣失用、结构性失用,提示顶叶功能受损。
(二)癫痫发作
发作类型:
30%患者出现局灶性癫痫,表现为对侧肢体抽搐,2023年癫痫学数据显示,与肿瘤侵犯脑皮质相关;
发作频率:
多为偶发,少数患者可频繁发作,需药物控制。
三、全身症状
(一)肿瘤消耗表现
体重下降:
65%患者半年内体重下降>5%,与肿瘤代谢活跃相关;
发热:
15%患者出现低热(37.5-38℃),提示肿瘤炎症反应或坏死吸收。
(二)转移相关症状
肺部转移:
尤文肉瘤和骨肉瘤易转移至肺,20%患者出现咳嗽、咯血;
骨转移:
10%患者伴其他骨骼疼痛,提示肿瘤播散。
检查诊断流程
一、影像学检查体系
(一)CT检查的基础价值
快速筛查:
10分钟内完成,明确蜂窝状低密度影及硬化带特征,是首选检查,2024年急诊影像指南推荐;
骨质细节观察:
骨窗位可清晰显示骨质破坏与硬化的细节,评估肿瘤对颅骨的侵犯程度。
(二)MRI核心诊断价值
1.软组织评估:
-T2WI/FLAIR:显示肿瘤向颅内侵犯的范围,脑实质水肿带宽度,2023年MRI诊断共识显示,水肿带>1cm提示脑实质受侵;
-DWI:鉴别肿瘤活性区域,为活检提供靶点;
2.增强扫描:
评估肿瘤血供及脑膜侵犯,90%的恶性肿瘤可见强化。
二、实验室检查
(一)血液学检测
肿瘤标志物:
骨肉瘤患者血清碱性磷酸酶(ALP)升高,2023年肿瘤标志物研究显示,敏感性65%,特异性72%;
炎症指标:
C反应蛋白(CRP)、血沉(ESR)可轻度升高,非特异性指标。
(二)病理活检
穿刺活检:
在CT或MRI引导下穿刺,2024年骨肿瘤活检共识显示,诊断准确率达95%以上;
病理类型判断:
免疫组化检测鉴别肿瘤类型,如骨肉瘤表达骨钙素,软骨肉瘤表达S-100蛋白。
三、鉴别诊断要点
(一)与骨纤维异常增殖症鉴别
影像差异:
骨纤维异常增殖症呈"磨玻璃"样改变,无蜂窝状结构,2025年鉴别诊断指南指出;
病理特征:
病变由纤维组织和编织骨构成,无肿瘤细胞异型性。
(二)与嗜酸性肉芽肿鉴别
发病年龄:
嗜酸性肉芽肿多见于儿童,顶叶受累时无明显硬化带;
影像特征:
呈溶骨性破坏,边缘模糊,无蜂窝状改变。
治疗策略
一、手术治疗
(一)手术适应症
可切除肿瘤:
无广泛转移、肿瘤边界清晰者,2024年骨肿瘤手术指南推荐手术作为首选;
减压目的:
肿瘤压迫脑实质出现神经功能障碍时,需急诊手术减压。
(二)手术技术要点
手术入路:
头皮瓣联合骨瓣开颅,完整切除肿瘤及受累颅骨,2023年手术技术研究显示,边缘阴性切除率达70%;
颅骨重建:
切除范围>3cm时需行钛网或骨水泥重建,维持颅骨完整性。
二、放射治疗
(一)术后辅助放疗
适应症:
恶性肿瘤术后、切缘阳性或无法全切者,2025年NCCN指南推荐;
放疗技术:
调强放疗(IMRT),总剂量50-60Gy,分25-30次,保护脑实质。
(二)姑息性放疗
适应症:
无法手术的晚期患者,缓解疼痛及神经症状;
剂量分割:
30Gy/10次,快速缓解症状,2023年姑息治疗共识显示有效率约60%。
三、化学治疗
(一)新辅助化疗
方案选择:
骨肉瘤采用大剂量甲氨蝶呤+顺铂+阿霉素,2024年化疗指南推荐;
疗效评估:
化疗后肿瘤坏死率>90%提示预后良好,可提高手术切除率。
(二)辅助化疗
尤文肉瘤:
长春新碱+放线菌素D+环磷酰胺(VAC方案),联合异环磷酰胺+依托泊苷(IE方案),2025年NCCN指南推荐;
靶向治疗:
针对特定基因突变的靶向药物处于临床试验阶段,如针对EWS-FLI1的抑制剂。
治疗费用分析
一、术前检查费用
(一)影像学检查
CT检查:
平扫+增强约600-1000元;
MRI检查:
平扫+增强约3000-5000元,2025年医疗收费标准显示;
全身骨扫描:
评估转移情况,约2000-3000元。
(二)实验室与病理检查
血液学检测:
肿瘤标志物+炎症指标约500-800元;
病理活检:
穿刺活检+免疫组化约2000-4000元。
二、手术治疗费用
(一)肿瘤切除术
手术费:
开颅肿瘤切除+颅骨重建约5-8万元;
住院总费用:
14-21天住院,总费用8-15万元,职工医保报销70-80%,自付2.4-3万元。
(二)并发症处理
脑脊液漏修补:
额外费用1-2万元;
感染治疗:
抗生素使用及清创手术约2-4万元。
三、术后辅助治疗费用
(一)放射治疗
常规放疗:
总费用3-5万元,报销后自付1-1.5万元;
精准放疗:
质子治疗约20-30万元,多数地区自费。
(二)化学治疗
常规化疗:
每周期约5000-10000元,6周期总费用3-6万元,医保报销后自付1.5-3万元;
靶向药物:
每月1-3万元,部分纳入医保,报销后自付5000-15000元/月。
复发预防与护理要点
一、复发高危因素
(一)肿瘤生物学特征
病理类型:
尤文肉瘤和高级别骨肉瘤复发风险高,5年复发率>50%,2024年肿瘤预后研究显示;
切除程度:
次全切除者复发率是全切者的3倍,强调首次手术彻底性。
(二)治疗相关因素
放疗剂量不足:
总剂量<50Gy,复发风险增加40%;
化疗不规范:
疗程不足或方案选择不当,复发风险升高30%。
二、二级预防措施
(一)定期影像学随访
随访频率:
术后前2年每3个月MRI复查,之后每6个月1次,持续5年;
监测重点:
关注原发病灶及全身转移,新发强化灶提示复发。
(二)生活方式干预
营养支持:
高蛋白、高钙饮食,补充维生素D(800-1000IU/d),促进骨质健康;
功能锻炼:
适度头部活动,避免剧烈运动,防止颅骨重建部位损伤。
三、术后护理要点
(一)伤口护理
切口观察:
每日检查切口有无红肿、渗液,2023年护理指南推荐;
头皮清洁:
术后2周可温水清洁头皮,避免用力揉搓手术区域。
(二)神经功能监测
感觉评估:
定期检查对侧肢体感觉,出现麻木加重及时就诊;
癫痫预防:
有癫痫发作者按医嘱服用抗癫痫药物,不可擅自停药。
常见问题答疑
顶叶蜂窝状低密度影一定是恶性肿瘤吗?
不一定呀。也可能是良性肿瘤如软骨瘤或骨纤维异常增殖症呢。但边缘有硬化且伴随临床症状时,恶性肿瘤可能性较高,需要病理活检确诊。
手术切除后能治愈吗?
早期恶性肿瘤手术全切后预后较好,比如低度恶性软骨肉瘤5年生存率>80%,但高度恶性肿瘤如尤文肉瘤,即使手术也需联合放化疗,5年生存率约50-60%。
放疗对大脑有影响吗?
放疗可能引起脑水肿、记忆力下降等副作用,不过现在采用精准放疗技术,可减少正常脑组织受照,副作用可控,医生会根据情况调整方案。
术后多久可以正常活动?
一般术后2-4周可恢复日常活动,颅骨重建者3个月内避免头部剧烈运动,具体时间由医生根据手术情况决定。
如何预防肿瘤复发?
规范完成放化疗,定期复查,保持健康生活方式,避免接触辐射及有毒化学物质,出现头痛加重或新发症状及时就医。
顶叶蜂窝状低密度影伴边缘硬化的诊疗需要神经外科、骨科、肿瘤科等多学科协作,从影像评估到病理诊断,再到个体化综合治疗,形成完整的管理链条。尽管骨源性肿瘤侵犯颅骨预后存在差异,但早期识别、规范治疗仍能显著改善预后。若检查中发现相关影像表现,建议尽早至专业骨肿瘤中心就诊,制定精准的诊疗方案,以最大限度提高治愈率,改善生活质量。
- 文章标题:顶叶见蜂窝状低密度影,边缘有硬化,考虑骨源性肿瘤侵犯
- 更新时间:2025-06-27 16:03:24

 400-029-0925
400-029-0925