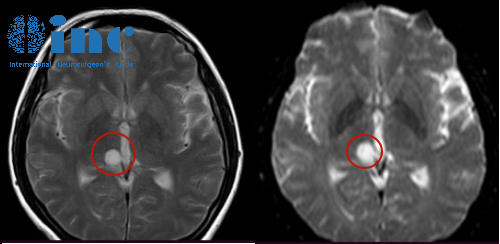
当CT或MRI报告上写着“功能区附近见条索状低密度影,沿脑沟走形”时,不少患者和家属心里会咯噔一下。这描述听起来有点专业又有点吓人,其实呢,它常常指向一种叫做蛛网膜囊肿(Arachnoid Cyst,AC)的良性病变。简单来说,就是脑组织表面覆盖的蛛网膜(一层薄薄的膜)异常地包裹起来,形成了一个充满脑脊液的“水泡”。这个“水泡”的形状像条带或索条状(条索状),密度比正常脑组织低(低密度影),并且顺着脑表面的沟回缝隙生长(沿脑沟走形)。最让人关注的是它偏偏长在了“功能区”附近——这可是控制咱们说话、活动手脚、理解语言等重要能力的脑区啊!这篇文章呢,咱们就来好好聊聊这种特殊位置的蛛网膜囊肿:它到底是怎么形成的?会不会有危险?需要怎么处理?片子怎么看明白?还有大家最关心的,它对功能的影响和应对方法。咱们用一问一答的形式,把这事儿掰开了揉碎了讲清楚。
蛛网膜囊肿:这个“水泡”是什么来头?
蛛网膜囊肿,本质上是一个被蛛网膜包裹起来的、内含脑脊液的囊袋。它不是肿瘤,不会癌变,属于先天发育异常的一种。你可以把它想象成脑组织表面贴了个小水球。关于它的形成呢,目前主流观点认为是胚胎发育时期蛛网膜分裂或折叠异常造成的。2023年《神经病理学杂志》上一项研究分析了数百例样本,发现特定基因(如LAMC3)的变异可能与之相关。这种囊肿的壁呢,就是由一层薄薄的、类似蛛网膜的细胞构成,它能分泌液体,所以囊肿可能会缓慢增大。有意思的是,虽然叫“囊肿”,但绝大多数(超过80%哦)一辈子都不会引起任何症状,是体检或者看其他病时偶然发现的“静默邻居”。
关键影像特征:为什么说“条索状、沿脑沟走形、低密度”?
影像报告上的这几个词儿,可是诊断蛛网膜囊肿的重要线索:
条索状:这说的是囊肿的形状。不像有些囊肿是圆圆的球,蛛网膜囊肿在脑沟里生长时,容易被两边的脑组织“挤”成扁长条状,或者像带子一样顺着缝隙延伸。在CT或MRI的横断面上看过去,可不就是“条索状”嘛。
沿脑沟走形:脑沟是大脑皮层表面那些弯弯曲曲的沟壑。蛛网膜囊肿特别喜欢待在这些沟里或者脑裂里(比如外侧裂、颞叶前部等常见位置)。它就像水流沿着河道走一样,顺着脑沟的自然缝隙分布,这是它一个非常典型的特点,能帮助医生把它和其他病变(比如脑软化灶、肿瘤囊变)区分开。
低密度影(CT)/低信号影(T1 MRI):密度是CT上描述组织“浓淡”的词。囊肿里面装的是清亮透明的脑脊液,密度自然比周围实心的脑组织要低,所以在CT图像上看起来颜色更“黑”。在MRI的T1加权像上呢,脑脊液也是低信号(暗的)。这个“低密度/低信号”的特征,直接反映了囊肿的内容物是液体。
功能区附近:这个位置描述最值得关注!功能区是指大脑皮层中负责特定高级功能的区域,比如运动区(管手脚活动)、语言区(管说话理解)、感觉区等。囊肿紧挨着这些地方,即使它本身是良性的,也可能因为“占地方”产生压迫效应,或者干扰邻近脑细胞的正常工作,这就增加了出现症状的风险。

为什么长在功能区附近就格外受关注?
大脑功能区可是咱们的“司令部”所在地。蛛网膜囊肿长在这儿,医生和患者担心的是它可能带来的“占位效应”和“功能干扰”。
物理压迫:
囊肿慢慢变大了(虽然多数长得慢,但确实有一部分会增大),会像吹气球一样挤压旁边宝贵的脑组织。想象一下,负责你右手灵活运动的脑区被压着了,可能就出现手没劲、动作不灵活了。这种压迫要是影响到运动区,可能引起对侧手脚无力甚至瘫痪;压到语言区,可能说话不利索或听不懂话(失语);压到感觉区,可能手脚发麻。
干扰脑脊液循环:
虽然少见,但大的囊肿或者位置特殊的囊肿,可能阻碍脑脊液正常流动的通路,导致脑积水。脑积水可是会引起头痛、恶心呕吐甚至意识障碍的。
诱发癫痫:
这是另一个重要的风险!囊肿对周围正常脑组织的慢性刺激,可能改变局部的电活动,导致异常放电,从而诱发癫痫发作。研究发现,位于颞叶(尤其是内侧)的蛛网膜囊肿,继发癫痫的风险相对较高。2022年《癫痫研究》一项纳入中国多中心数据的分析显示,颞叶功能区旁的AC患者中,约15-20%最终出现药物难治性癫痫。
影响发育(儿童):
对于正在发育中的儿童大脑,一个长期存在的、位于功能区的囊肿,理论上可能干扰该区域神经网络的正常建立和功能优化,虽然具体影响程度个体差异很大,但也是医生评估时需要考虑的。
如何确诊?影像检查的门道
光凭一句报告描述还不够,确诊蛛网膜囊肿并全面评估它,需要依靠影像学“三剑客”:
1.CT扫描:通常是第一道筛查。它能清晰地显示囊肿是“低密度”的(黑色),边界光滑锐利,并且与脑脊液密度一致。CT看钙化或者骨质改变(比如囊肿压迫造成的颅骨变薄)也很有优势,速度快、价格相对低是它的优点。不过呢,它对软组织分辨没那么精细,有时候对囊肿壁和周围脑组织关系的显示不如MRI。
2.磁共振成像(MRI):这才是评估蛛网膜囊肿的“金标准”!它有多序列成像的本事:
T1加权像:囊肿呈现均匀的低信号(暗),和脑脊液一样。
T2加权像:囊肿呈现均匀的高信号(亮),也和脑脊液一样。
FLAIR序列:这个序列很关键!正常脑脊液信号会被抑制掉(变黑),但蛛网膜囊肿里的液体信号通常不被完全抑制(仍然是亮的或者部分亮的),这有助于把它和扩大的脑室或脑池区分开。NCCN中枢神经系统肿瘤指南(2024版)也特别强调了FLAIR序列在鉴别囊性病变中的价值。
DWI(弥散加权成像):囊肿内水分子弥散是自由的,所以ADC值很高,在DWI上不会像脓肿或某些肿瘤那样呈现高信号(弥散受限)。
增强扫描:打了造影剂后,蛛网膜囊肿的囊壁通常不强化。如果看到囊壁强化了,那就要高度警惕,可能不是单纯的囊肿,也许是囊性肿瘤或者感染性病变了!
MRI能全方位、多角度地展示囊肿的大小、形态(是不是真的“条索状”)、确切位置(是不是紧贴功能区)、与周围血管神经的关系,还能看有没有脑组织受压移位或者萎缩。对于评估是否影响功能和制定治疗方案,MRI提供的信息最全面。
3.其他补充检查:
脑电图(EEG):如果患者有可疑抽搐或癫痫发作,做EEG就非常必要了。它能捕捉大脑异常放电,帮助判断癫痫灶是否与囊肿位置相关。
神经心理评估:对于位于语言区、记忆区等高级功能区的囊肿,或者患者有认知、语言方面的轻微异常,这项评估能客观量化功能损害的程度,为治疗决策和随访对比提供基线。
发现了功能区旁的蛛网膜囊肿,一定要治吗?
千万别慌!答案是:绝大多数情况下不需要马上治疗!处理原则的核心是:看症状,看变化。
无症状的“静默”囊肿:如果囊肿是偶然发现的,患者没有任何不舒服(比如不头痛、不头晕、手脚活动正常、说话清晰、没有癫痫发作等),那么恭喜,通常只需要定期观察随访就足够了。医生可能会建议每6个月到2年复查一次MRI(具体间隔根据囊肿大小位置和医生判断定),看看它有没有偷偷长大。NCCN指南对于无症状的AC,明确推荐首选观察策略。
有症状的囊肿:如果囊肿引起了明确的症状,那就需要认真考虑干预了。常见的需要干预的症状包括:
由囊肿直接压迫引起的、进行性加重的神经功能缺损:比如越来越没力气、越来越麻木、说话越来越困难。
药物控制不佳的癫痫发作,且脑电图明确提示癫痫灶与囊肿位置相关。
囊肿压迫导致脑积水,引起颅内压增高的症状(持续性头痛、恶心呕吐、视物模糊等)。
(在儿童中)囊肿巨大且位于关键功能区,有证据表明它阻碍了正常脑发育。
如果真要治疗,有哪些选择?
如果评估后确实需要治疗,目标是解除压迫、缓解症状、控制癫痫或解决脑积水。主要方法有:
1.神经内镜下囊肿造瘘术:这是目前最主流、也最微创的手术方式。医生在患者头上开一个很小的骨孔(钥匙孔手术),然后插入一根细细的内镜(带摄像头和光源的管子)。在内镜直视下,用微型器械在囊肿壁上开一个或多个“窗户”(造瘘),让囊肿里的脑脊液能够顺畅地流到周围正常的脑脊液循环池里(比如基底池)。这样一来,囊肿自己就瘪下去了,压力也解除了。它的优点是创伤小、恢复快、效果好。2024年《神经外科杂志》上发表的一项中国多中心研究显示,对于有症状的颞叶功能区旁AC,内镜造瘘术的症状改善率超过85%,并发症率低于5%。不过呢,有极少数情况下瘘口可能会自己长回去(再闭合)。
2.开颅囊肿切除术/开窗术:这是一种更传统的手术方式。需要打开一块颅骨,在显微镜下直接暴露囊肿,然后把囊肿壁尽可能多地切除掉,或者至少开一个大大的窗口。这种方法对于某些位置特殊或囊壁很厚的囊肿可能更彻底。但相对而言,创伤比内镜手术要大一些,恢复时间也长一点。现在一般是在内镜手术不适合或者失败时才考虑。
3.囊肿-腹腔分流术:这种方法是在囊肿里放一根引流管(分流管),管子另一端埋到腹腔里,把多余的脑脊液引到肚子里吸收掉。听起来好像也行,但实际用在单纯蛛网膜囊肿上比较少。为什么呢?因为分流管有堵塞、感染、过度引流等风险,而且患者体内要终身带着一根管子。所以,它通常是作为内镜或开颅手术失败后的备选方案,或者用于那些合并严重脑积水、身体条件差不能耐受大手术的患者。
4.药物治疗:药物治疗主要是针对囊肿引起的癫痫。如果癫痫发作是主要问题,那么规范的抗癫痫药物治疗(AEDs)是首要和基础的治疗。医生会根据癫痫发作的类型和脑电图结果选择合适的药物。只有当药物治疗效果不好(难治性癫痫),并且明确癫痫灶与囊肿密切相关时,才会考虑上面说的手术治疗(造瘘或切除),手术的目的之一也是希望能更好地控制癫痫。
手术风险大吗?尤其是功能区旁边动刀?
在功能区附近做手术,医生和患者最担心的就是会不会“伤上加伤”,反而损害了本应保护的功能。这确实是这类手术的核心挑战和风险所在。
主要风险包括:
神经功能损伤:这是最大的担忧。手术操作、牵拉、或者局部水肿,都可能暂时甚至永久性地损害邻近的运动、语言、感觉等功能。比如,本来囊肿只是让手有点没劲,手术后万一伤到运动区,可能手就完全动不了了(虽然发生率不高但存在风险)。
出血:任何脑部手术都有出血风险,可能发生在脑组织里,也可能发生在手术区域。
感染:包括手术切口感染、颅内感染(脑膜炎、脓肿)、或者分流术后的分流管感染。
癫痫:手术本身对脑组织的扰动可能诱发新的癫痫发作,或者让原有的癫痫加重。
脑脊液漏:手术后如果硬脑膜缝合不严密,脑脊液可能从伤口漏出来。
囊肿复发/瘘口闭合:前面提过,造瘘口有长回去的可能,囊肿又鼓起来了。
如何降低风险?为了最大限度保护功能区,现代神经外科会用到一系列“护身符”:
术中神经电生理监测(IONM):手术过程中,麻醉师和技师会实时监测运动诱发电位(MEP)、体感诱发电位(SSEP),甚至直接皮质刺激(DCS)来“监听”神经通路是否安全。一旦信号有异常变化,医生会立刻调整操作,避免损伤。这个对保护运动功能尤其重要!
术中唤醒麻醉和语言区定位:如果囊肿紧贴语言区,医生可能会在手术中把患者短暂唤醒(听着吓人,其实很安全),让患者配合做一些简单的计数、命名、看图说话等任务。同时,医生用一个小电极轻轻刺激大脑皮层的不同部位。刺激到语言区时,患者说话会突然中断或出错。这样就能精准地“画”出语言区的边界,手术时绝对避开这些“雷区”。这个技术对保护语言功能至关重要。
神经导航和术中超声:就像开车用GPS一样,神经导航系统能把患者术前的MRI图像和手术中的实际情况精确匹配,实时显示手术器械在脑内的位置,帮助医生精准定位囊肿,避开重要的血管和功能区。术中超声则能提供实时的脑内图像,看囊肿有没有缩小,结构有没有移位。
经验丰富的手术团队:在功能区做手术,极其考验主刀医生的经验、技术和判断力。选择在功能性神经外科方面有专长的医生和团队,是降低风险的关键保障。
做完手术就万事大吉了吗?
手术成功只是第一步,术后的管理和随访同样重要!
早期恢复期:手术后需要在医院观察几天。医生护士会密切监测神经功能(手脚活动、说话、神志等)、伤口情况、有没有发烧感染迹象、有没有新的癫痫发作。可能会用点预防癫痫的药、脱水药(减轻脑水肿)、止痛药等。
影像复查:通常在术后1-3个月会做一次MRI,看看囊肿是不是真的瘪下去了,瘘口通不通畅,有没有并发症(比如出血、积水)。这个复查结果很重要,是判断手术效果的“成绩单”。
功能康复:如果手术前因为囊肿压迫已经有一些神经功能缺损(比如手脚无力、说话不清),或者手术后出现了暂时的功能影响(比如轻微麻木、说话稍慢),别着急,神经功能是有潜力恢复的!这时候康复治疗(物理治疗PT、作业治疗OT、言语治疗ST)就该上场了。专业的康复师会制定个性化的训练计划,帮助促进神经功能的恢复和代偿。
癫痫管理:如果术前有癫痫,术后通常还需要继续服用抗癫痫药一段时间。医生会根据术后恢复情况、脑电图变化等,综合判断何时可以尝试减药甚至停药。减药过程一定要遵医嘱,慢慢来,不能擅自停。
长期随访:即使手术很成功,症状也改善了,定期随访还是不能少!医生会建议术后第一年、第二年...定期复查MRI(比如每年一次,然后逐渐拉长时间隔),目的是监控囊肿会不会再长起来(复发),瘘口有没有闭合,以及长期来看对脑功能有没有潜在影响。同时也要关注神经功能状态和癫痫控制情况。
功能区蛛网膜囊肿:常见疑问快答
Q:CT报告说“低密度影”,是不是脑梗啊?和蛛网膜囊肿怎么分?
A:啊,问得好!脑梗(脑梗死)在CT上也是低密度影,确实容易混淆。但有几个关键区别点呢:1)位置:蛛网膜囊肿基本都在脑表面,贴着脑沟脑裂;脑梗通常在脑实质深部,按脑血管供血区分布。2)形态:囊肿形态相对规则,边界光滑;脑梗急性期边界可能模糊,后期软化灶形态不规则。3)增强:囊肿不强化;脑梗后期可能有“脑回状”强化。4)MRI是金标准:囊肿在FLAIR上不被抑制,DWI不弥散受限;脑梗在FLAIR高信号,急性期DWI肯定弥散受限(高信号)。拿不准的时候,做个MRI基本就清楚了。
Q:孩子查出功能区有蛛网膜囊肿,会影响智力发育和学习成绩吗?
A:这个要具体看囊肿大小、位置和有没有引起症状哦。绝大多数无症状的小囊肿,研究显示对孩子的整体智力发育和学习能力没有明显影响。2021年一项追踪了上百例儿童AC的研究发表在《儿童神经病学》上,结论是无症状组与健康对照组在智商和学业表现上无统计学差异。但是呢,如果囊肿非常大、正好压迫了关键功能区(比如语言中枢)、或者引起了癫痫控制不好,那确实有可能影响特定功能(比如语言发育、注意力),进而间接影响学习。所以关键在于定期随访评估,关注孩子的发育里程碑和功能表现,有问题及时干预。
Q:囊肿在功能区附近,现在没症状,但听说可能会引起癫痫,很担心!需要预防性吃药吗?
A:这种担心很正常,但目前并不推荐对无症状的蛛网膜囊肿进行预防性抗癫痫药物治疗。为什么呢?因为虽然功能区旁的囊肿发生癫痫的风险相对高一点,但总体发生率还是比较低的(前面提到颞叶的大概15-20%会发展成药物难治性,无症状的可能更低)。预防性用药也有副作用风险,而且需要长期吃。NCCN指南也不支持预防用药。更合理的做法是:1)密切观察:了解癫痫发作的可能表现(比如突然愣神、肢体抽搐等)。2)定期随访:按时复查影像和脑电图(如果医生建议做的话)。3)保持警惕:一旦出现可疑症状,及时就医评估。
Q:手术做的是内镜造瘘,复查说囊肿没完全消失,还有一小块,这算手术失败吗?还需要处理吗?
A:先别紧张!内镜造瘘术的主要目标不是让囊肿在片子上“完全消失”,而是解除压迫、让囊肿张力降低、脑脊液循环通畅。只要症状明显改善了(比如头痛好了、手脚有力了、癫痫控制住了),即使影像上还能看到一点囊腔残留,通常也不算手术失败,是成功有效的表现!残留的小囊腔没有张力,不再压迫脑组织,一般不需要再处理。只有当症状复发、或者影像明确看到残留囊肿又明显增大了、张力增高了,才需要考虑是否瘘口闭合了,要不要二次手术。所以,关键看症状改善情况和囊肿的动态变化。
Q:得了这个囊肿,以后还能正常运动、健身吗?比如跑步、游泳、举铁?
A:绝大多数情况下完全可以!对于无症状的、或者手术后恢复良好且囊肿稳定的患者,没有特别的运动禁忌。跑步、游泳、健身(包括适度力量训练)这些活动通常都是安全的。适度运动对身体和大脑健康都有益。不过呢,有几点要注意:1)如果术前或术后有癫痫:需要咨询你的神经科医生,某些高风险运动(比如高空作业、潜水、攀岩)可能需要根据癫痫控制情况来决定是否适合。2)避免头部剧烈撞击:任何可能造成头部严重外伤的运动(比如激烈拳击、极限摩托车)都要格外小心,毕竟任何脑部病变(即使是良性的)都怕严重外伤。3)循序渐进,量力而行:尤其术后初期恢复阶段,运动强度和方式要听从医生和康复师的建议。总的来说,保持积极健康的生活方式很重要!
Q:怀孕生孩子会有影响吗?需要特别注意什么?
A:单纯患有蛛网膜囊肿本身,通常不是怀孕的禁忌症。很多女性带着无症状的囊肿顺利怀孕生子。但是呢,怀孕期间身体会有很多变化:
激素变化和血容量增加:理论上可能让囊肿有轻微增大的风险(但实际发生率不高)。
分娩时的用力(屏气):会使颅内压短暂升高。
建议:
1.孕前咨询:如果已知有囊肿(尤其是有症状的或在功能区的),最好在计划怀孕前找神经外科医生评估一下囊肿的稳定性和风险。
2.孕期监测:告知产科医生你的囊肿情况。孕期如果出现新发或加重的头痛、视力模糊、手脚麻木无力、抽搐等,要立即就医。
3.分娩方式:绝大多数无症状囊肿的产妇可以尝试顺产。但对于囊肿非常大、位置特殊、或者既往有相关严重症状的产妇,产科医生和神经外科医生可能会共同评估,讨论是否有必要选择剖宫产以规避产程中颅内压剧烈波动的风险。这需要个体化决策。
4.产后随访:生完孩子后,记得按医生建议复查影像(通常是MRI),看看囊肿有没有变化。
- 文章标题:功能区附近见条索状低密度影,沿脑沟走形,蛛网膜囊肿
- 更新时间:2025-07-03 16:40:31

 400-029-0925
400-029-0925