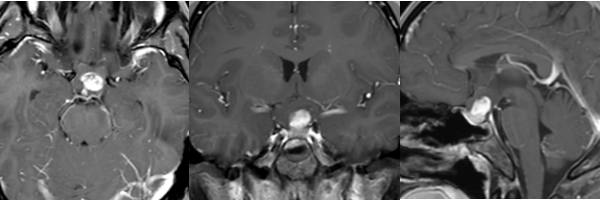
看到斜坡占位性病变的报告,很多人会心头一紧。别急着下结论这里的占位绝不等于肿瘤。斜坡位于颅底中央,支撑着脑干等关键结构。这个区域的肿块,性质可能完全不同。 肿块真相:肿瘤只是选项之一 斜坡区域的病变主要分两大类: 1. 肿瘤性病变 脊索瘤: 最常见的斜坡原发恶性肿瘤。生长缓慢但侵...
看到“斜坡占位性病变”的报告,很多人会心头一紧。别急着下结论——这里的“占位”绝不等于肿瘤。斜坡位于颅底中央,支撑着脑干等关键结构。这个区域的肿块,性质可能完全不同。
肿块真相:肿瘤只是选项之一
斜坡区域的病变主要分两大类:
1. 肿瘤性病变
脊索瘤:最常见的斜坡原发恶性肿瘤。生长缓慢但侵袭性强,易侵蚀骨头。术后易复发。《Journal of Neurosurgery》2023年研究显示:即便手术联合放疗,10年生存率约65%
软骨肉瘤:恶性骨肿瘤,对放疗相对敏感
脑膜瘤:多数良性,但斜坡区位置特殊,手术风险极高
转移瘤:多为肺癌、乳腺癌晚期转移表现
2. 非肿瘤病变
囊肿:如Rathke裂囊肿,常被误诊为肿瘤
炎症:细菌感染导致的骨髓炎,常伴发热剧痛
血管病变:巨大动脉瘤可能压迫骨质
骨病:青少年多见的嗜酸性肉芽肿
核心提示:影像报告中的“占位”只是提示异常,确诊需要系统检查。
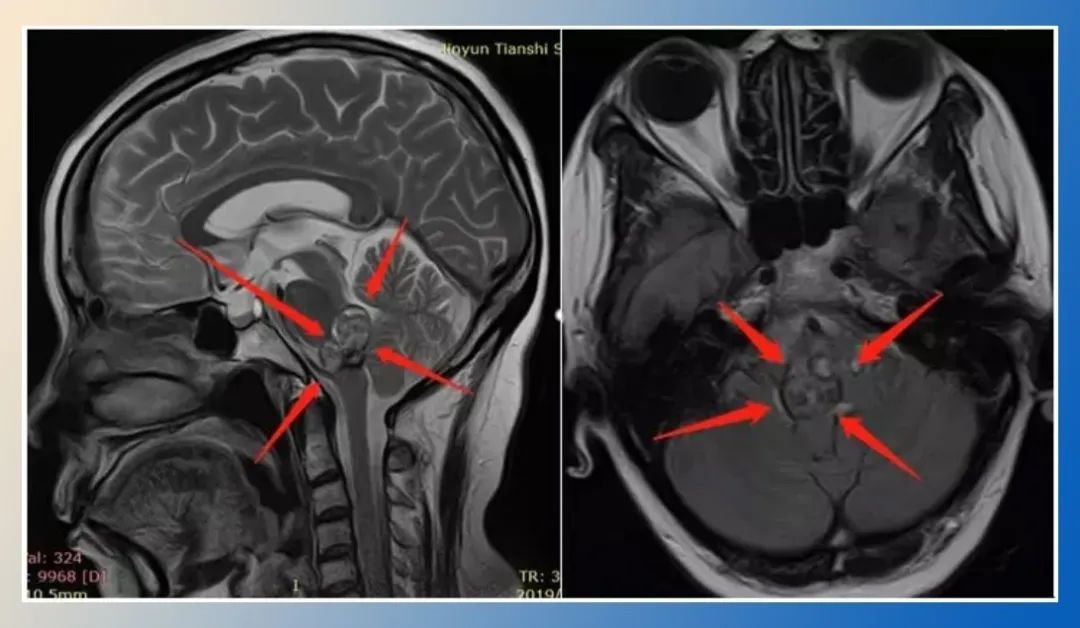
精准诊断三步走
第一步:影像学检查
-
MRI是首选:看清肿块性质(实性/囊性)及与脑组织关系
-
CT不可替代:精确显示骨质破坏或增生
-
PET-CT辅助:排查转移灶或感染源
第二步:病理确诊
影像只能提示,最终诊断靠病理分析:
-
手术切除标本直接送检
-
高风险区域采用立体定向穿刺活检
《Neurosurgery》2024年数据:专业中心穿刺确诊率超95%
第三步:多维度分析
结合三大关键信息:
-
病史特点(发热?肿瘤史?)
-
症状特征(头痛模式?神经麻痹?)
-
实验室指标(感染标志物等)
治愈可能分层解读
非肿瘤病变:治愈率高
-
囊肿全切可根治
-
感染性疾病经规范抗感染治疗可完全控制
-
血管病变介入治疗后风险消除
良性肿瘤:控制是关键
-
斜坡区脑膜瘤等面临两难:全切可能损伤神经功能
-
实际选择:次全切+精准放疗
-
国际脑膜瘤协会2023指南:该方案10年控制率近90%
恶性肿瘤:长期管理
脊索瘤标准方案:手术+质子放疗
国家颅底肿瘤登记中心2024报告:→ 5年控制率85%;→ 10年降至60%
转移瘤:以缓解症状、延长生存为目标
核心认知:治愈≠完全清除。对复杂病变,长期高质量生存就是成功。
多学科协作:治愈的基石
斜坡病变治疗需团队作战:
-
神经外科:主攻手术方案
-
放疗科:设计质子/重离子精准放疗
-
肿瘤内科:制定全身治疗方案
-
影像/病理科:提供诊断“金标准”
多学科团队(MDT)每月联合会诊,为患者定制个性化方案。这种模式已成为国际顶尖医疗中心的标准流程。
未来突破方向
三大前沿技术带来新希望:
-
靶向治疗:针对脊索瘤特定基因的抑制剂进入临床试验
-
放疗升级:Flash超高剂量率放疗可更好保护正常组织
-
AI辅助:智能系统帮助识别肿瘤边界,优化手术方案
重要提示:符合条件的患者可考虑参与临床试验,获取前沿治疗方案。
理性面对科学应对
斜坡占位病变的诊断需要分三步走:
-
通过影像锁定病变
-
依靠病理明确性质
-
多学科团队制定方案
记住关键原则:
-
肿块≠肿瘤
-
治愈≠完全清除
-
复杂病变需要个体化方案
当拿到报告时,不必恐慌。寻求专业的多学科团队评估,才是科学应对之道。医疗技术飞速发展,即使是复杂病变,也能获得长期有效控制。
提示:本文内容来自网络用户投稿,仅供参考,不做为诊断依据,任何关于疾病的建议都不能替代执业医师的诊断。请以医生诊断为准,不代表本站同意其说法,请谨慎参阅,本站不承担由此引起的任何法律责任。
- 文章标题:斜坡占位肿块就是肿瘤吗?能彻底治愈吗?
- 更新时间:2025-08-12 17:24:39
-
颞下窝肉瘤会转移吗?怎么治疗?颞下窝肉瘤确实会发生转移,尤其是通过血道转移至肺...
2026-02-06 13:56:20
-
颞下窝恶性肿瘤能治好吗?怎么治疗?颞下窝恶性肿瘤的五年生存率约为45%,但早期诊断...
2026-02-06 13:38:05
-
眶尖区占位病变怎么治疗费用多少?眶尖这个仅1.5立方厘米的狭小空间内,藏着视神经、...
2026-02-05 10:51:56
-
鞍区海绵窦血管瘤不治疗会怎么样?临床数据显示,海绵窦血管瘤虽然生长缓慢,但放任...
2026-02-04 14:39:40
-
中颅窝底骨肉瘤怎么治疗能治愈吗?采用规范综合治疗,早期局限期中颅窝底骨肉瘤5年...
2026-02-03 13:44:10
-
小脑海绵状血管瘤治疗方案 小脑半球海绵状血管瘤不是的肿瘤,而是一种生长在小脑缺...
2023-03-25 16:50:41
-
脑干的胶质瘤中医治疗 中医治疗脑干胶质瘤效果不明显。脑干胶质瘤整体治愈率低,属...
2023-04-10 14:49:21
-
发现延髓占位时,良性诊断常让人松一口气。但紧随而来的疑问是:它会恶变吗?能保守...
2025-08-02 23:21:11
-
脊髓肿瘤怎么治疗? 治疗脊髓肿瘤较重要的方法是手术切除显微神经外科,这也是较合...
2023-03-01 15:54:36
-
脑血管瘤,作为脑血管疾病中的一种隐匿性威胁,时刻影响着患者的健康与生活质量。其...
2025-01-21 09:46:55
-
神经胶质瘤是一种常见的脑肿瘤,治疗方法主要包括手术切除、放射治疗和化疗。具体的...
2023-07-03 17:14:24
-
小孩血管网状细胞瘤是一种少见的肿瘤,其治疗方法因个体差异而异。以下是一篇关于小...
2024-05-31 13:59:12
-
脑干肿瘤怎么治疗好? 脑干肿瘤治疗方法主要有药物治疗、手术治疗、放射治疗,其中...
2022-08-24 13:40:05
-
中医能治疗脊髓室管膜瘤吗?脊髓室管膜瘤是一种常见的中枢神经系统肿瘤,而中医作为...
2023-09-20 13:35:42
-
生长缓慢的脑干胶质瘤严重吗?生长缓慢的脑干胶质瘤虽然其生长速度相对较慢,但由于...
2024-09-10 16:48:19
-
小脑海绵状血管瘤病因是什么?治疗方法有哪些?小脑海绵状血管瘤是一种少见的血管疾...
2023-09-06 15:02:44
-
脑内多发性海绵状血管瘤怎么治疗?多发性海绵状血管瘤(cavernous hemangiomas)是一种少见...
2023-12-12 16:04:24
-
双侧前庭神经鞘瘤严重吗怎么治疗?双侧前庭神经鞘瘤是指在听神经的前庭部分发生的一...
2023-11-30 09:35:23
-
美科学家:开发出胶质母细胞瘤治疗新方法最近,一篇国际期刊《ScientificReports》上发表...
2021-12-22 15:34:02
-
脑干胶质瘤不长需不需要做手术?脑干胶质瘤是一种发生在脑干区域的恶性肿瘤,因其位...
2024-04-25 19:01:06
-
脊髓肿瘤损伤后遗症怎么治疗?脊髓肿瘤损伤后遗症的治疗方法因患者的具体情况而异,...
2023-10-19 17:21:18
-
脑干海绵状血管瘤治疗效果?治疗要多少费用?脑干海绵状血管瘤是一种较为少见但严重...
2023-10-26 14:06:57
-
脊索瘤出国就医费用多少钱?脊索瘤出国就医的费用涉及多个方面,包括但不限于: 1...
2024-02-23 18:13:03
-
伽马刀治疗垂体瘤效果 目前,我国脑垂体瘤的临床应用普遍,其治疗效果也理想,预后...
2022-06-30 14:12:36
-
脊髓肿瘤转移了还能治疗吗多少钱?脊髓肿瘤是一种少见但严重的疾病,当脊髓肿瘤发生...
2023-08-31 11:50:41


 400-029-0925
400-029-0925