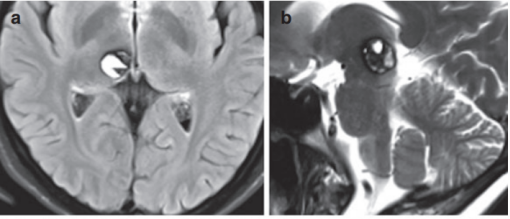
9毫米——这个数字在脑部病变的语境里,是什么概念?差不多指甲盖那么厚的一半。左侧顶叶占位9mm可以微创手术吗?答案是:可以,而且9毫米是神经外科"锁孔"微创手术最理想的尺寸范围之一。但"可以"不等于"必须"——9毫米的占位是否需要手术、能不能微创,还要看其他条件。
9毫米在脑部占位里算什么量级
先建立一个直观的尺寸参照:
- 9毫米≈绿豆大小
- 大脑总体积约1400毫升
- 9毫米占位的体积约占全脑体积的千分之几
这个尺寸的占位在大脑内部属于"小病灶"的范畴——对比一下:大型脑膜瘤直径可达5-6厘米以上,胶质母细胞瘤直径常超过4厘米,9毫米确实很小。但"小"不代表"不重要",也不代表"不需要处理"——位置深在的9毫米病变可能比浅表的3厘米病变更难处理。
影像报告里的9毫米,通常出现在这几个场景:
- 偶然发现的无症状小占位(体检或外伤检查时意外发现)
- MRI描述中的小结节(性质待定,需要复查或进一步检查)
- 多发性病变的其中一个(说明这个病灶可能是全身性疾病的一部分)
- 复查时描述"较前缩小"的描述(说明治疗有效或病变自然消退)
9毫米占位做微创手术的条件
神经外科的微创手术主要指锁孔开颅(Keyhole craniotomy)和立体定向活检/切除两种方式。9毫米占位在这两种微创方式中各有适用场景。
锁孔开颅(Keyhole surgery)
通过3-4厘米的小骨窗进行手术,创伤远小于传统开颅。锁孔手术要求:
- 占位位置相对浅表(靠近脑表面或凸面)
- 占位体积≤3厘米(9毫米完全符合)
- 周围没有大血管或重要功能区直接覆盖
- 病理性质预期为良性或低级别(恶性程度高的大范围肿瘤不适合微创切除)
立体定向手术
通过立体定向框架或无框导航系统精确定位,穿刺抽吸或活检。适用场景:
- 深部小病灶(丘脑、松果体区、侧脑室旁)
- 性质不明需要取病理
- 囊性占位(可直接穿刺抽液减压)
左侧顶叶位于大脑凸面,属于锁孔开颅的适应区域——顶叶凸面的9毫米海绵状血管瘤、脑膜瘤,选择锁孔微创手术,从眉弓上方或发际线后的小切口进入,术后几乎不留可见疤痕。
9毫米占位是否必须手术
这是最重要的判断——手术不是9毫米占位的唯一选择,甚至不一定是首选。
| 占位性质 | 9毫米的处理策略 | 理由 |
| 海绵状血管瘤 | 有症状→手术;无症状→观察 | 海绵状血管瘤有自发消退可能,9毫米较小,可观察 |
| 脑膜瘤(WHO Ⅰ级) | 观察或择期手术 | 9毫米脑膜瘤生长缓慢,每6-12个月复查即可 |
| 低级别胶质瘤 | 需要手术 | 低级别胶质瘤会逐渐进展,早切比晚切好 |
| 转移瘤 | 全身评估后决定 | 单发9毫米转移瘤可能适合手术+放疗 |
| 未定性小结节 | 先复查MRI,3-6个月后对比 | 观察变化趋势比立即手术更有诊断价值 |
左侧顶叶占位9毫米可以微创手术吗?对于低级别胶质瘤,答案是肯定的,而且这个大小的低级别胶质瘤是手术的最佳时机——肿瘤还小、没有广泛扩散、手术可以做到最大化切除且功能损伤最小。等它长到4-5厘米再处理,手术难度和风险都会成倍增加。
微创手术的具体流程
很多患者和家属对"微创手术"的理解是"进去把东西取出来就行了",其实微创神经外科手术有严格的流程规范——
- 术前评估:MRI平扫+增强明确占位大小、位置、周围血管和功能区关系。如果占位靠近语言中枢或运动区,需要做fMRI定位功能区,必要时行DTI(弥散张量成像)显示神经纤维走行
- 手术规划:神经导航系统导入术前MRI数据,规划最佳头皮切口、骨窗位置和手术入路,最大程度避开功能区
- 手术实施:锁孔开颅切口约4-5厘米,骨窗约2.5-3厘米,在显微镜或内镜下完成病变切除或活检
- 术中监测:神经电生理监测(术中感觉诱发电位、运动诱发电位)实时保护功能区
- 术后管理:术后24-48小时ICU监测,MRI复查评估切除程度,早期康复启动
左侧顶叶的9毫米占位手术,术后恢复通常比传统开颅快很多——住院时间约5-7天,术后1-2周可以恢复日常活动,术后3-4周可以恢复工作(无体力劳动的工作)。
微创手术的风险跟传统开颅比怎么样
微创不等于"零风险",只是相对于传统大骨瓣开颅,创伤更小、恢复更快、切口更美观。
左侧顶叶9毫米占位微创手术的核心风险,跟位置和病变性质有关——
- 感觉障碍:顶叶手术后最常见的风险,术后短期对侧肢体感觉减退发生率约10%-20%,大多数在3-6个月内恢复
- 癫痫:开颅手术后约3%-8%的患者会出现新发癫痫,术后常规预防性使用抗癫痫药物1-2周
- 颅内感染:锁孔手术因切口小、感染风险低于传统开颅,发生率约1%-2%
- 脑内血肿:任何脑部手术后的潜在风险,术后MRI随访能及时发现
这些风险的发生率跟手术团队的经验直接相关——年手术量300台以上的神经外科中心和年手术量50台以下的中心相比,术后并发症发生率有显著差异。
几个关键决策问题
9毫米和10毫米有本质差别吗?
没有。9毫米和10毫米在处理策略上没有本质差别,两者都属于"小病灶"范畴,都适合微创方式。"9毫米"这个精确数字只是影像学测量结果,差个1-2毫米在临床上没有意义,重要的是看它的位置、性质和变化趋势。
能不能先活检确认是良性再手术?
可以。立体定向活检只需要在头皮上做一个2-3厘米的切口,钻一个1厘米的小孔,取出少量组织做病理检查。活检确诊后再决定是否手术,是"先确认敌人身份再制定作战方案"的合理策略。
观察期间会突然变大吗?
大多数良性病变(脑膜瘤、海绵状血管瘤)生长缓慢,9毫米即使观察1-2年也不会突然变大到不可收拾。但如果是恶性程度高的病变(高级别胶质瘤、转移瘤),确实有在短期内进展的可能。观察期间如果出现头痛加重、肢体无力或癫痫发作,应立即就诊。
儿童9毫米占位怎么处理?
儿童的脑部病变处理比成人更谨慎——儿童的神经系统还在发育,手术对发育的影响评估更复杂。如果9毫米占位是偶然发现的无症状病灶,神经外科医生的建议通常更倾向于"密切观察",等孩子长大一些再做决定。但如果高度怀疑恶性病变,手术时机不能拖。
左侧顶叶占位9毫米可以微创手术吗?作为神经外科医生,我的判断是:9毫米是微创手术的理想尺寸,能微创就优先微创。但最终决策必须建立在"性质明确"和"手术利大于弊"这两个前提上。先做充分的影像评估(MRI+必要时的PET),再决定是手术、活检还是继续观察——这个顺序不能乱。
- 文章标题:左侧顶叶占位9mm可以微创手术吗?3个问题先想清楚
- 更新时间:2026-05-09 13:45:27

 400-029-0925
400-029-0925