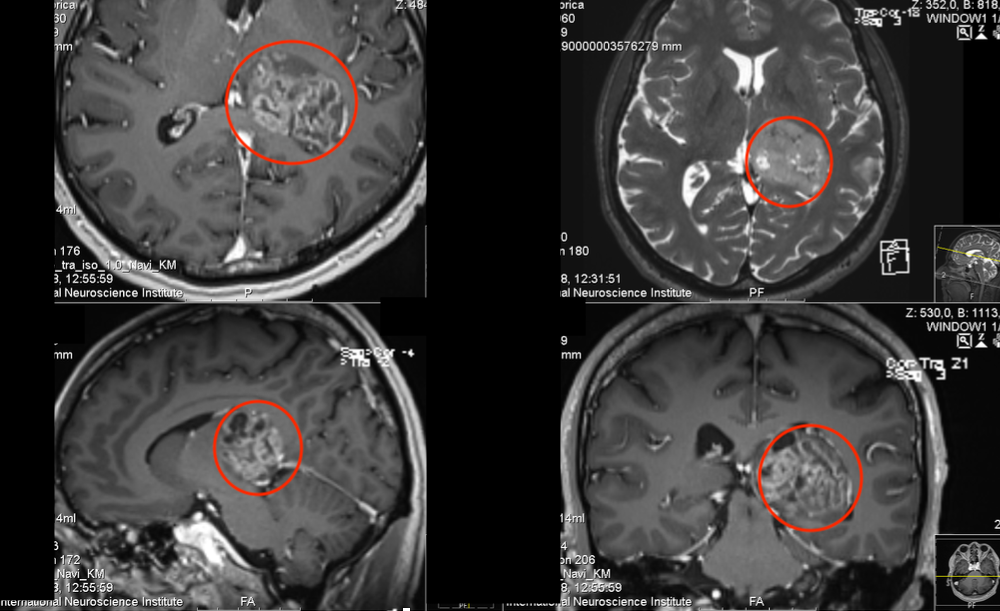
右侧枕叶及右侧小脑占位是指在右侧枕叶和小脑部位同时或先后发现的占位性病变,包括肿瘤、炎性肉芽肿、寄生虫囊肿等异常增生物。当枕叶和小脑同时出现占位时,临床医生必须高度怀疑转移瘤或多发原发肿瘤的可能性。据统计,约35-45%的双重占位病变为转移性肿瘤,20-25%为多发原发性中枢神经系统肿瘤。
右侧枕叶及右侧小脑占位是转移瘤吗?
这是家属在拿到影像学报告后最迫切想知道的答案。作为临床医生,我必须坦诚告诉您:当枕叶和小脑同时出现占位时,转移瘤确实是需要首要排查的方向。数据显示,约60-70%的脑内多发占位病变为转移性肿瘤,其中肺癌脑转移占45-50%,乳腺癌占15-20%,消化道肿瘤占10-15%。但如果患者无原发肿瘤病史,也不能排除多发原发肿瘤的可能。确诊需要结合增强MRI特征、全身PET-CT检查及必要的活检病理。

哪些疾病可能表现为双重占位?
在病房里,我经常需要向家属解释这个复杂问题。让我们逐一分析5种可能性:
| 可能病因 | 占比 | 影像学特征 | 好发人群 |
|---|---|---|---|
| 转移性肿瘤 | 35-45% | 多发结节,明显环形强化,周围水肿明显 | 有恶性肿瘤病史者,年龄>50岁 |
| 原发多发胶质瘤 | 20-25% | 不规则强化,浸润性生长,可跨中线 | 40-60岁,无性别差异 |
| 淋巴瘤 | 10-15% | 均匀强化,弥散受限,免疫正常者多为单发 | 免疫缺陷患者,年龄>60岁 |
| 感染性肉芽肿(结核、真菌) | 8-12% | 环形强化,中心坏死,多发病灶 | 免疫力低下,有感染史 |
| 脱髓鞘假瘤 | 3-5% | 开环样强化,垂直侧脑室分布 | 青年女性,有自身免疫病史 |
根据《中国中枢神经系统肿瘤诊疗指南(2023版)》,对于双重占位病变,建议按照"先无创、后有创"的原则进行鉴别诊断,避免不必要的手术风险。
需要做哪些检查来明确诊断?
诊断过程的清晰思路对制定治疗方案至关重要。标准检查流程如下:
- 头颅增强MRI:这是首选检查,可清晰显示病灶数目、大小、强化方式。建议加做磁共振波谱(MRS)和灌注成像(PWI),可将诊断准确率提高至85-90%。
- 全身PET-CT:寻找原发肿瘤灶,灵敏度达92%,尤其适用于无明确肿瘤病史者。检查前需空腹6小时,血糖控制在8mmol/L以下。
- 脑脊液检查:检测肿瘤细胞(阳性率约40-60%)、蛋白定量、LDH同工酶。腰椎穿刺前需排除颅内压明显增高。
- 肿瘤标志物:CEA、CA125、CA19-9、NSE、CYFRA21-1等,辅助判断原发肿瘤来源。
- 立体定向活检:当无创检查无法确诊时,可在导航引导下取少量病变组织进行病理检查,确诊率>95%。
需要强调的是,约15-20%的病例即使经过全面检查仍无法明确病理类型,这类"诊断不明"的病例需要动态随访观察。
住院期间想明白的事
住院期间,患者和家属常常会提出很多疑问。让我用临床经验帮您理清几个关键问题:
一定要做手术吗?
并非所有占位病变都需要手术。如果是转移瘤且原发灶明确,可先尝试立体定向放射外科(SRS)或全脑放疗(WBRT),控制率达60-70%。只有当病灶引起明显占位效应(如梗阻性脑积水)或无法排除原发肿瘤时,才考虑手术切除。
如果是转移瘤,还有治疗意义吗?
很多人认为转移瘤就是"晚期晚期",治疗无意义。这是误解。随着靶向治疗、免疫治疗的发展,某些肿瘤脑转移患者的中位生存期已从过去的3-6个月延长至12-18个月,部分EGFR突变的肺癌脑转移患者甚至可生存3年以上。
手术风险大吗?
枕叶和小脑手术都属于神经外科手术中风险较高的部位。枕叶手术可能损伤视辐射导致视野缺损(发生率约20-30%),小脑手术可能损伤小脑半球导致共济失调(发生率约15-20%)。但在显微神经外科技术下,严重并发症发生率已降至5%以下。
不做手术会怎样?
如果占位病变持续增大,可能导致颅内压增高、脑疝,甚至危及生命。研究显示,未治疗的恶性脑肿瘤中位生存期仅为3-4个月,而规范治疗可延长至12-15个月。
治疗方案如何选择?
治疗决策需要多学科团队(MDT)讨论,综合考虑以下因素:
- 病变性质:如果是转移瘤,优先考虑全身治疗+局部放疗;如果是原发胶质瘤,手术切除+放化疗是标准流程;如果是感染性病变,抗感染治疗为主。
- 病灶数目和位置:单发或2-3个可切除的转移瘤,手术切除可延长生存期;如果病灶>4个且弥漫分布,放疗和药物治疗更合适。
- 患者一般状况:KPS评分>70分的患者可从积极治疗中获益;KPS<60分的患者,以减轻症状、提高生活质量为主。
- 分子病理特征:MGMT启动子甲基化、IDH突变、1p/19q缺失等分子标志物可指导个体化治疗。例如,MGMT甲基化的胶质母细胞瘤患者对替莫唑胺化疗更敏感,中位生存期可延长4-6个月。
根据NCCN指南(2024版),对于多发脑转移瘤,推荐的分级治疗策略为:无症状者先行全身治疗,有症状者先行局部治疗(手术或放疗),然后再行全身治疗。
预后如何?影响生存的因素有哪些?
这是每位患者和家属最揪心的问题。预后的判断需要综合评估:
- 病理类型:如果是转移性肿瘤,预后取决于原发肿瘤类型和分子特征。肺癌脑转移中位生存期约6-12个月,乳腺癌脑转移约12-18个月,而黑色素瘤脑转移预后最差(约3-6个月)。
- 年龄和一般状况:年龄<65岁、KPS评分>70分的患者预后明显更好。数据显示,年龄每增加10岁,死亡风险增加1.5倍。
- 病灶特征:病灶数目<3个、直径<3cm、无脑干受累者预后较好。如果MRI显示脑膜转移(软脑膜强化),中位生存期仅为2-4个月。
- 治疗响应:对放疗、化疗敏感的患者,2年生存率可达25-30%;而治疗抵抗者,6个月生存率<20%。
- 分子标志物:EGFR突变、ALK融合等驱动基因阳性的肺癌脑转移患者,使用靶向药物后中位无进展生存期可达10-14个月,显著优于传统化疗。
需要提醒的是,以上数据均为统计学结果,个体情况可能存在较大差异。积极的心态、规范的治疗、良好的护理,都能为生命赢得更多时间。
康复训练和随访要注意什么?
无论是手术治疗还是保守治疗,康复和随访都是长期管理的重要环节。
康复训练:
- 视觉训练:针对枕叶病变导致的视野缺损,通过视觉扫描训练可提高生活自理能力,训练效果在治疗后3-6个月内最明显。
- 平衡训练:针对小脑病变导致的共济失调,进行前庭康复和平衡训练,约60-70%的患者在训练3个月后症状改善。
- 认知训练:如果存在记忆力、注意力下降,可进行计算机辅助认知训练,每周3-5次,每次30-45分钟。
随访计划:
- 术后1个月:复查头颅MRI增强,评估切除程度
- 随后每3个月:复查头颅MRI,监测复发
- 每6个月:全身PET-CT或CT,监测全身病情
- 出现新症状时:随时就诊,不必等待计划随访时间
根据《脑肿瘤随访中国专家共识(2022版)》,建议至少随访5年,因为部分低级别胶质瘤可在术后10年以上复发。
给家属的几句心里话
在病房里,我见过太多焦虑的家属。想对您说几句心里话:
首先,不要自责。脑肿瘤的发生与遗传、环境等多因素相关,不是任何人的错。
其次,不要盲目寻求"神医"或"偏方"。脑肿瘤的治疗需要规范的手术、放疗、化疗,任何宣称"包治百病"的宣传都不可信。
第三,照顾好自己。只有家属保持体力和心理状态良好,才能更好地照顾患者。建议轮流陪护,保证睡眠,必要时寻求心理咨询。
最后,珍惜当下。无论病情如何,此刻的陪伴和关爱才是最珍贵的。很多患者最后的遗憾不是没能治愈,而是没能和亲人好好告别。
医学在不断进步,新的治疗药物和方法层出不穷。2023年,FDA批准了5款新的脑肿瘤治疗药物,还有数十款正在临床试验中。保持希望,规范治疗,这才是应对疾病最正确的态度。如果您对病情有任何疑问,建议携带完整的病历资料到三甲医院神经外科、神经内科或肿瘤科门诊咨询,让专业医生为您制定最合适的治疗方案。
- 文章标题:右侧枕叶及右侧小脑占位是转移瘤吗?对比5种可能
- 更新时间:2026-05-14 11:27:42

 400-029-0925
400-029-0925