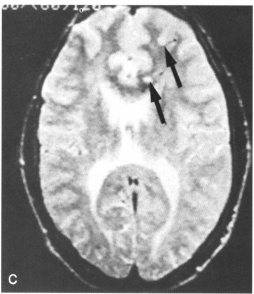
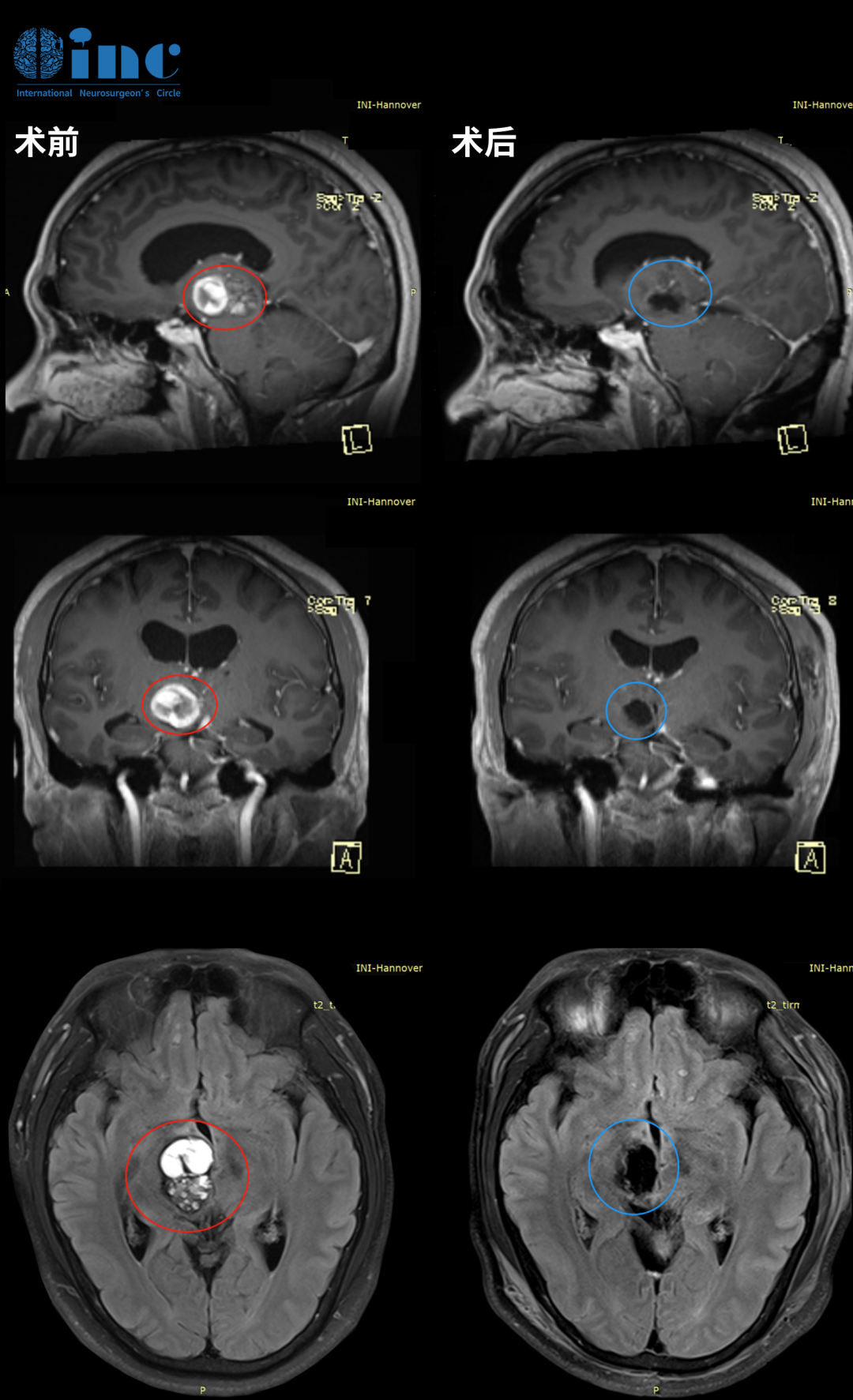
后颅窝占位伴幕上脑积水有多严重?这是一种可能迅速危及生命的神经外科急症。
简单来说,后颅窝里长了东西(占位),它堵住了脑脊液流出的通道,导致大脑上方的脑室(幕上脑室)里积水排不出去。这就像家里的下水道被堵死了,水会越积越多,压力越来越大。不同的是,这个“下水道”在密闭的颅骨里,压力无处释放,会直接压迫最核心的生命中枢——脑干,随时可能引发呼吸心跳骤停。
后颅窝占位:大脑后院的“不速之客”
后颅窝是颅腔最底部的一个狭小空间,你可以把它想象成大脑的“后院”。但这个后院至关重要,里面住着三位“关键住户”:小脑、脑干和第四脑室。
小脑负责协调运动和保持平衡。脑干则是“生命中枢”,掌管着呼吸、心跳和血压。第四脑室是脑脊液循环的“交通枢纽”,脑脊液从这里流出去,才能被身体吸收。
所谓“占位”,就是在这个狭小空间里,出现了不该有的东西,比如肿瘤、囊肿或血管畸形。根据《中国神经外科疾病诊疗年报(2024)》的数据,后颅窝病变占所有颅内病变的18%到22%。其中,大约四分之三是肿瘤。

幕上脑积水:当“下水道”被堵住
脑脊液是大脑的“洗澡水”,每天不断产生、循环和吸收。幕上脑积水,就是指小脑幕以上的脑室(主要是侧脑室和第三脑室)里,脑脊液异常积聚、排不出去。
这通常是因为循环通路被堵住了。后颅窝的占位,尤其是长在第四脑室或中脑导水管附近的,很容易像一块石头一样,堵住脑脊液流向下游的唯一出口。水越积越多,脑室就被撑大了,这就是“脑积水”。
为什么两者结合就特别危险?
危险来自两方面:占位效应和颅内高压。
第一,空间争夺战。后颅窝本身空间就非常有限,容积大约只有200毫升。一个几厘米的肿瘤就能严重挤压小脑和脑干。脑干一旦受压,呼吸、心跳随时可能停止。
第二,压力危机。脑积水导致颅内压力急剧升高。高压会向上传导,压迫整个大脑,引起剧烈头痛、喷射状呕吐。更危险的是,高压可能迫使脑组织向下移位,卡在颅骨的孔洞里,形成“脑疝”。一旦发生脑疝,死亡率极高。
数据显示,在儿童后颅窝肿瘤患者中,高达75%到85%会伴有脑室扩张,也就是脑积水。这说明两者并发非常常见。
哪些疾病容易引起这种情况?
最常见的“元凶”是几种特定的脑肿瘤。
在儿童中,髓母细胞瘤是头号杀手。它好发于5到10岁的孩子,生长迅速,极易堵塞第四脑室。根据国家癌症中心的数据,髓母细胞瘤占儿童后颅窝肿瘤的40%左右。
室管膜瘤是另一个常见类型,60%到70%长在后颅窝的第四脑室。它也会直接阻塞脑脊液循环。
在成人中,听神经瘤和脑膜瘤更常见。它们虽然多为良性,生长缓慢,但如果体积增大压迫到脑干或第四脑室,同样会引发脑积水。
身体会发出哪些警报信号?
症状的出现,是占位和积水共同作用的结果。
颅内压增高的信号最普遍。典型表现是清晨或卧位时加重的头痛,以及喷射性呕吐。这是因为平躺时脑脊液回流更慢,压力更高。婴幼儿则表现为头围异常增大、前囟门饱满,甚至出现“落日征”——眼球向下转,露出上方的眼白。
神经功能受损的信号取决于压迫的位置。压迫小脑,会出现走路摇晃、拿东西不稳(共济失调)。压迫脑干,可能引起面部麻木、吞咽困难、声音嘶哑,甚至呼吸节律不整。
如果出现意识模糊、嗜睡或呼吸变慢,是病情危重的征兆,必须立即就医。
医生如何确诊?
诊断主要依靠影像学检查。
头颅磁共振(MRI)是金标准。它能清晰地显示后颅窝占位的大小、位置、与周围结构的关系,以及幕上脑室扩张的程度。增强扫描还能帮助判断肿瘤的性质。
有时也会做CT检查作为初步筛查。对于需要紧急降低颅压的患者,医生可能会先进行腰椎穿刺测压并释放少量脑脊液,但这在怀疑后颅窝严重占位时需要非常谨慎,因为有诱发脑疝的风险。
治疗:双管齐下,解除危机
治疗的核心目标是两个:解除脑脊液梗阻和切除或处理占位病变。顺序和方式需要神经外科医生精密规划。
第一步:处理脑积水,降低颅压。
对于急性、严重的脑积水,常需要紧急处理以赢得手术时间。主流方法有两种:
1.脑室-腹腔分流术(VPS):植入一根分流管,将脑室内多余的脑脊液引流到腹腔吸收。这是最经典的方法。
2.内镜下第三脑室造瘘术(ETV):用内镜在脑室内造一个新通道,让脑脊液绕过堵塞点。这种方法不用植入异物,但更适合梗阻明确的病例。
有研究显示,对于合并脑积水的后颅窝肿瘤患儿,在切除肿瘤前先进行脑脊液分流,能显著降低后续手术的死亡率和并发症。
第二步:处理占位病变。
手术切除是首选。目标是最大程度地安全切除肿瘤,同时解除对脑干和第四脑室的压迫。如今,神经导航、术中磁共振、神经电生理监测等技术大大提高了手术的安全性和精准度。
对于无法手术或术后残留的肿瘤,放疗(如伽马刀、质子治疗)和化疗是重要的辅助手段。例如,髓母细胞瘤高危组经过手术联合放化疗,5年生存率可达70%。
预后:取决于时机与性质
预后好坏,关键看三点:肿瘤性质、治疗是否及时、脑积水处理是否得当。
如果是良性肿瘤(如毛细胞星形细胞瘤)且能全切,患者通常能获得长期生存,神经功能恢复也较好。但如果是高度恶性的肿瘤,即使积极治疗,复发风险也较高。
脑积水如果得到及时、有效的引流,其对大脑的压迫损伤是可逆的。但如果拖延太久,导致脑组织长期受压萎缩,即使后期解除了梗阻,也可能遗留智力障碍、行走困难等后遗症。
一项研究指出,脑积水本身的死亡率大约在10%到20%之间。但如果是由后颅窝恶性肿瘤引起的,总体预后会更严峻。
常见问题解答(FAQ)
1.确诊后颅窝占位伴脑积水,必须马上手术吗?
是的,通常需要尽快手术干预。因为脑积水引起的颅内高压和占位对脑干的压迫都在持续进展,随时可能危及生命。手术的首要目的是解除危机,为后续治疗创造条件。
2.手术后,脑积水会自己好吗?
不一定。如果肿瘤全切后,脑脊液循环通路恢复通畅,脑积水可能自行消退。但据统计,仍有10%到40%的患儿和部分成人患者在肿瘤切除后,脑积水会持续存在,需要额外进行分流或造瘘手术。
3.分流管要终身携带吗?
大多数情况下是的。分流管一旦植入,除非发生感染、堵塞等并发症需要更换,否则会长期留在体内。患者需要定期复查,确保分流系统工作正常。
4.这种病会遗传吗?
绝大多数后颅窝占位是散发的,不遗传。但极少数类型与遗传综合征有关,例如VHL综合征相关的血管母细胞瘤。如果有家族史,需要进行遗传咨询。
5.治疗后会影响智力和正常生活吗?
这取决于肿瘤的位置、手术损伤程度以及脑积水对大脑压迫的时间长短。良性肿瘤全切且脑积水及时解除的患者,很多可以恢复正常学习和工作。但涉及脑干或小脑的手术,可能会对平衡、协调功能造成一定影响,需要长期康复训练。
- 文章标题:后颅窝占位伴幕上脑积水有多严重?
- 更新时间:2026-03-06 13:57:36

 400-029-0925
400-029-0925