室管膜瘤解读:头痛、呕吐、步态不稳,这些症状背后可能隐藏着一种叫做室管膜瘤的颅内肿瘤。及早认识它,或许是挽救生命的关键。
室管膜瘤是一种起源于脑室与脊髓中央管内衬的室管膜细胞的中枢神经系统肿瘤,约占颅内肿瘤的2%~9%。虽然相对少见,但在儿童群体中却不容忽视,占儿童颅内肿瘤的6.1%~12.7%。
这种肿瘤可发生于神经系统的任何部位,但最常见于后颅窝(约75%),尤其是第四脑室区域。
一、病理分型
室管膜肿瘤根据其组织学特征和生物学行为,可分为多种亚型。2016年世界卫生组织(WHO)对中枢神经系统肿瘤分类中,将室管膜肿瘤分为几个主要类型。
室管膜下瘤(WHOⅠ级)是一种低级别肿瘤,生长缓慢,多位于脑室壁附近。它由嵌在纤维基质中的胶质肿瘤细胞簇组成,占室管膜肿瘤的5%左右。这类肿瘤细胞密度较低,核分裂象罕见,预后通常较好。
黏液乳头状室管膜瘤(WHOⅠ级)几乎只发生于脊髓的圆锥、马尾和终丝区域。肿瘤细胞以乳头状排列于血管黏液轴心周围,好发于青壮年。
典型的室管膜瘤(WHOⅡ级)是最常见的类型,包括多种亚型:乳头状室管膜瘤、透明细胞型室管膜瘤和伸长细胞型室管膜瘤。这类肿瘤具有室管膜瘤的基本特征,细胞增殖程度中等。
间变性室管膜瘤(WHOⅢ级)是高级别恶性肿瘤,细胞增殖活跃,核分裂象多见,常伴有微血管增生和坏死。与低级别室管膜瘤相比,更易通过脑脊液播散。

二、分子分型
近年来,随着分子病理学的发展,室管膜瘤的分子分型为预后判断和治疗选择提供了更精确的依据。目前室管膜肿瘤包括9种分子亚型,其中6种在儿童中较为常见。
后颅窝室管膜瘤(占50%-60%)分为两个主要亚型:A型(PF-EPN-A)和B型(PF-EPN-B)。PF-EPN-A是最常见类型,发病年龄较低(中位年龄3岁),预后相对较差。而PF-EPN-B患者发病年龄偏大(中位年龄30岁),预后较好。
幕上室管膜瘤(占20%-30%)主要分为RELA融合基因阳性(ST-EPN-RELA)和YAP1融合基因阳性(ST-EPN-YAP1)两类。ST-EPN-RELA占幕上室管膜瘤的70%,中位年龄8岁,预后较差;而ST-EPN-YAP1患者中位年龄1.4岁,预后良好。
脊髓室管膜瘤(约占20%)包括NF2基因突变相关型、黏液乳头型室管膜瘤和室管膜下室管膜瘤三个分子亚型。
三、临床表现
室管膜瘤的临床症状很大程度上取决于肿瘤的位置和大小,以及是否阻碍了脑脊液循环通路。
后颅窝室管膜瘤常因第四脑室受阻导致颅内压增高,表现为头痛、恶心、呕吐等症状。患者可能出现颈部僵硬、疼痛、斜颈等表现,这是因为肿瘤较其他后颅窝肿瘤更易延伸至颈部蛛网膜下腔。
当肿瘤侵犯脑干时,可引起颅神经损害症状,如呃逆、注视麻痹、面部感觉障碍、听力减退等。小脑受累则表现为走路不稳、眼球震颤、共济失调和肌力减退。
幕上室管膜瘤可导致头痛、癫痫或局部神经功能缺损。侧脑室肿瘤生长缓慢,可长得很大才出现症状,部分患者表现为发作性头痛伴呕吐,与体位变化相关。
婴幼儿患者的症状常不典型,多表现为激惹、嗜睡、食欲不振、头围增大、前囟饱满、发育迟缓和体重不增等。
四、影像学表现
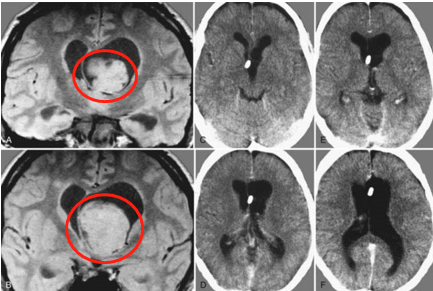
磁共振成像(MRI)是诊断室管膜瘤的首选方法。室管膜瘤在MRI上通常表现为边界相对清晰的病灶,但由于脑室周边结构的影响,形态可能不规则,呈多发结节状。
在T1加权像上,肿瘤信号接近于脑实质(等信号)或稍低信号;T2加权像上通常为高信号。增强扫描后,肿瘤的实性部分通常呈现明显强化。部分患者可表现为囊性或囊实性病变。
CT扫描可显示肿瘤内钙化和出血情况。室管膜瘤在CT平扫上呈边界清楚的稍高密度影,其中可能夹杂低密度区域。幕上肿瘤的钙化与囊变比幕下肿瘤更为常见。
对于高度恶性的室管膜瘤,MRI增强扫描可能发现脑室系统、蛛网膜下腔甚至椎管内的多发结节状强化病灶,提示肿瘤已发生播散种植。
五、诊断与鉴别诊断
室管膜瘤的诊断需要结合临床表现、影像学检查和病理学结果。术前影像学检查(特别是MRI)可提供重要线索,但最终确诊依赖于术后病理检查。
脑脊液检查有助于评估肿瘤是否发生播散。但需要注意的是,脑脊液检查阴性并不能完全排除肿瘤播散的可能性。腰穿检查最好在术后2周进行,以避免手术操作造成的假阳性结果。
在鉴别诊断方面,后颅窝室管膜瘤需要与髓母细胞瘤、星形细胞瘤区分。髓母细胞瘤常起源于第四脑室顶部,而室管膜瘤多起源于第四脑室底部。侧脑室室管膜瘤则需要与脉络丛乳头状肿瘤、室管膜下巨细胞型星形细胞瘤等鉴别。
六、治疗策略
室管膜瘤的治疗需要多学科协作,根据肿瘤的类型、位置、分子特征和患者年龄制定个体化方案。
1.手术治疗
手术全切是室管膜瘤的首选治疗方法。手术的目标是在不引起严重神经功能缺损的前提下,最大限度地切除肿瘤。手术切除程度是重要的预后因素,全切患者预后明显优于部分切除者。
为什么手术如此重要呢?手术可以立即解除肿瘤对脑组织的压迫,缓解颅内高压症状;获取肿瘤组织进行病理诊断,明确肿瘤类型和分级;为后续放疗和化疗创造条件;全切肿瘤可显著降低复发率,提高生存期。
对于脑室内室管膜瘤,术前可能先行脑室外引流以降低颅内压。目前一般不推荐术前行脑室腹腔分流术,若术后或放化疗过程中出现脑室扩大和颅高压表现,再考虑分流手术。
2.放射治疗
对于未能全切的患者,术后应行放射治疗。室管膜瘤对放疗中度敏感,术后放疗可以改善生存率。
放疗方案包括局部颅脑放疗和全脑全脊髓放疗。对于无中枢神经系统播散的病例,通常只针对瘤床行局部放疗;而对于已证实有脊髓转移的患者,则需行全脑全脊髓放疗。
近年来,三维适形放疗、调强放疗等精确放疗技术能更精准地靶向肿瘤,减少对周围正常组织的损伤。
3.化学治疗
化疗主要作为手术和放疗的辅助手段,对复发或不宜放疗的幼儿患者尤为重要。
常用的化疗药物包括长春新碱、卡铂、环磷酰胺、顺铂和依托泊苷等。婴幼儿患者化疗的目的是推迟放疗时间,或在放疗前使患者处于无肿瘤状态。
化疗方案根据患者年龄和肿瘤分级有所不同。例如,对于年龄小于18个月的WHOⅡ或Ⅲ级患儿,可选择Baby UK方案;而对于年龄大于18个月、术后有残留的患者,可给予VEC±DDP方案化疗。
七、预后与随访
室管膜瘤的预后与多种因素相关,包括肿瘤切除程度、病理类型、分子特征、发病年龄和肿瘤位置等。
肿瘤全切患者的预后明显优于部分切除者。研究显示,50%~60%的肿瘤全切患者5年内无复发,而次全切除者仅为21%。幕上与幕下室管膜瘤的5年生存率分别为35%与59%。
分子分型对预后判断极为重要。例如,幕上室管膜瘤伴YAP1融合基因患者5年生存率接近100%,而幕下室管膜瘤A型及幕上RELA融合基因阳性室管膜瘤预后较差。
随访计划包括定期头部及脊髓增强MRI检查和体格检查。一般建议术后第1年每3个月复查1次;2-3年每6个月1次;4-5年每年1次。
常见问题解答
+室管膜瘤是良性还是恶性肿瘤?
室管膜瘤不像传统肿瘤那样简单分为良恶性,而是根据WHO分级系统分为Ⅰ-Ⅲ级。Ⅰ级(如室管膜下瘤)生长缓慢,近似良性;Ⅱ级为典型室管膜瘤;Ⅲ级(间变性)生长迅速,具有恶性特征,易复发和播散。
+室管膜瘤手术后为什么容易复发?
室管膜瘤,特别是高级别类型,易浸润周围脑组织,手术难以全切;肿瘤对放化疗的敏感性有限;某些分子亚型(如PF-EPN-A)侵袭性强。规范的手术全切联合术后放疗是降低复发风险的关键。
+儿童室管膜瘤治疗有什么特殊考虑?
儿童患者,特别是3岁以下婴幼儿,放疗可能引起认知障碍、内分泌紊乱等长期副作用。治疗策略常采用化疗延迟或替代放疗,保护神经认知功能。儿童室管膜瘤的分子亚型与成人不同,预后判断需结合分子分型。
+室管膜瘤患者术后需要注意什么?
术后需定期复查MRI,监测复发;密切观察神经功能变化;进行必要的康复训练。若出现头痛加重、呕吐、神经功能障碍等异常,应及时就医。长期随访对早期发现复发或转移至关重要。
- 文章标题:室管膜瘤科普指南(病理分型、分类、who分级、影像学表现、治疗方法)
- 更新时间:2025-10-15 13:38:21

 400-029-0925
400-029-0925