白天说睡就睡,夜晚噩梦连连,情绪激烈时突然瘫倒,醒来时感觉身在梦里……有这些怪诞行为者很可能罹患了一种睡眠疾病——发作性睡病。发作性睡病是一种罕见的以大脑觉醒睡眠维持能力受损的慢性神经系统疾病。
你已经睡的够久了,怎么还能睡着?
18岁的米卡怎么了?
即将高中毕业的他,感到自己学习越来越困难,注意力越来越难以集中,因为他总能在任何时候睡着,尤其是在课堂上。
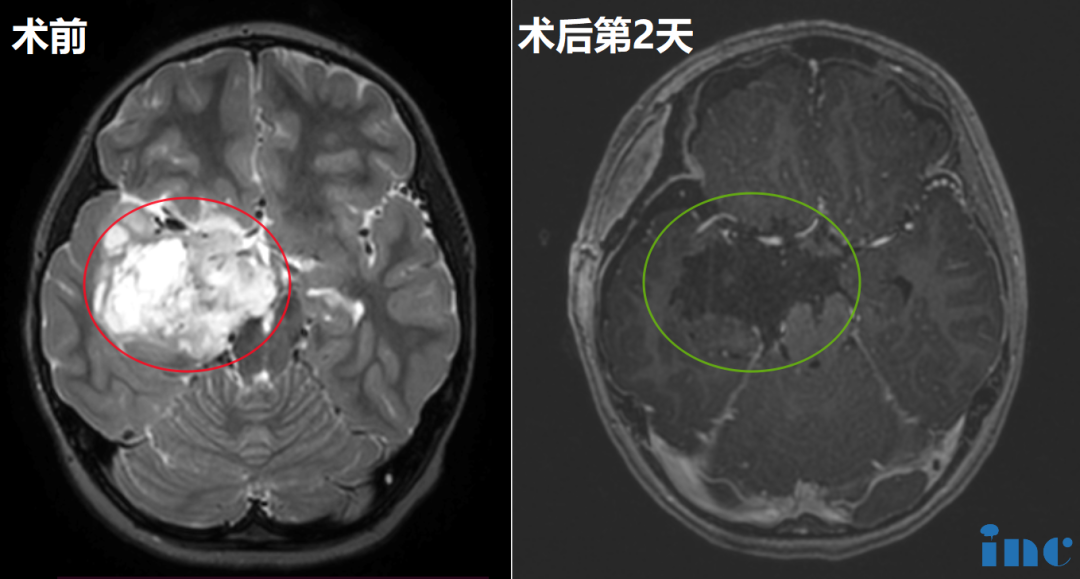
嗜睡就像是魔鬼一样控制着他,吃药也没用,去医院检查确诊发作性睡病。MRI显示巨大蛛网膜囊肿伴中脑受压。
在进行囊肿开窗术后6个月,米卡的日间嗜睡症状显着改善。多导睡眠监测及多次睡眠潜伏期试验指标均恢复正常,且无需继续药物治疗。
由中脑占位性病变导致的症状性发作性睡病,其治疗需特殊考量。米卡的情况证实外科干预可成为有效的治疗方案。但症状性发作性睡病的鉴别诊断仍需特别关注。
案例来源于INC国际神经外科医生集团旗下世界神经外科顾问团(WANG)成员Henry W.S.Schroeder教授(施罗德教授)等发表论文。

1
从小就是那个爱睡的孩子
从小学开始,他就比别的孩子更容易犯困。上课、写作业、坐车……只要环境稍微单调一点,他就控制不住地想睡。白天总是昏昏沉沉,注意力很难集中。四年前,他被诊断为“注意缺陷多动障碍”,开始服用哌甲酯,剂量从10毫克逐渐加到60毫克,但那种深入骨髓的困倦,依然如影随形。
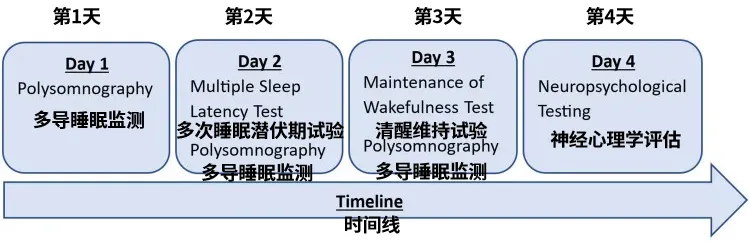
图1展示了标准诊断流程:每次检测前均进行夜间多导睡眠监测以排除其他睡眠障碍并确保睡眠充足。初诊时同步完成腰椎穿刺及脑部MRI。
为了摆脱困意,在医生的建议下他进行了药物治疗。可它们要么效果微弱,要么带来难以忍受的焦虑和恶心,最终都不得不停用。来到睡眠医学中心时,他已经停药八个月,Epworth嗜睡量表评分13分(满分24分),属于明显异常。他没有猝倒、没有入睡幻觉、也没有睡眠瘫痪——这些都不是典型的发作性睡病症状。
但两次睡眠监测结果指向了一个明确诊断:多次在入睡极短时间内就进入做梦期(REM睡眠),这是大脑睡眠-觉醒系统失控的标志。他最终被确诊为“2型发作性睡病(不伴猝倒型)”。
2
病因真的只是“发作性睡病”吗?
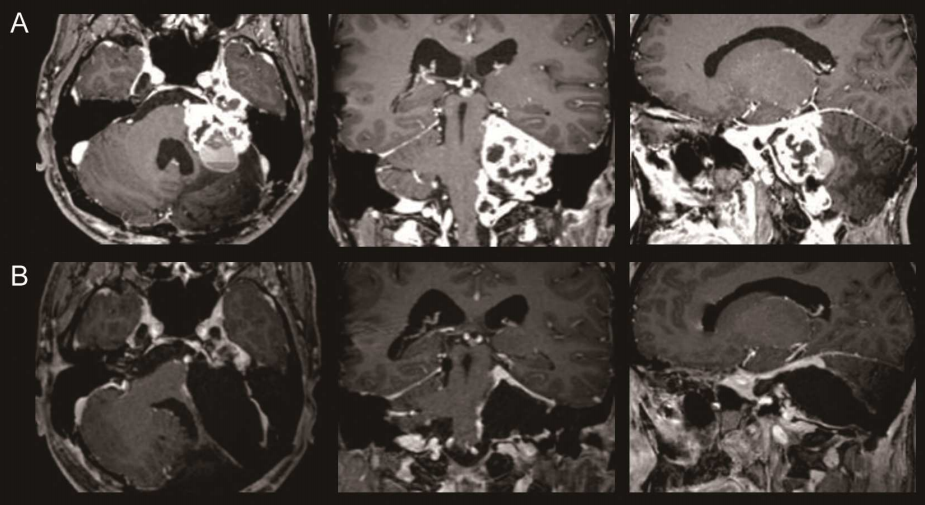
颅脑MRI给出了一个出乎所有人意料的答案:一个蛛网膜囊肿,正静静地压迫着他的丘脑和顶盖区域——那是大脑负责调节警觉与注意力的关键枢纽(图2A)。长达十年的嗜睡,根源可能在此。
两个月后,米卡接受了神经外科手术,通过显微开窗术解除了囊肿的压迫,恢复了脑嵴液的正常循环。
改变是惊人的。术后半年复查,MRI显示囊肿已显着缩小(图2B)。更重要的是,米卡感觉自己“像是换了一个人”。白天的困倦感基本消失,注意力变得容易集中,Epworth评分从13分降至正常的6分。客观的睡眠潜伏期测试也证实,他维持清醒的能力大幅提升。
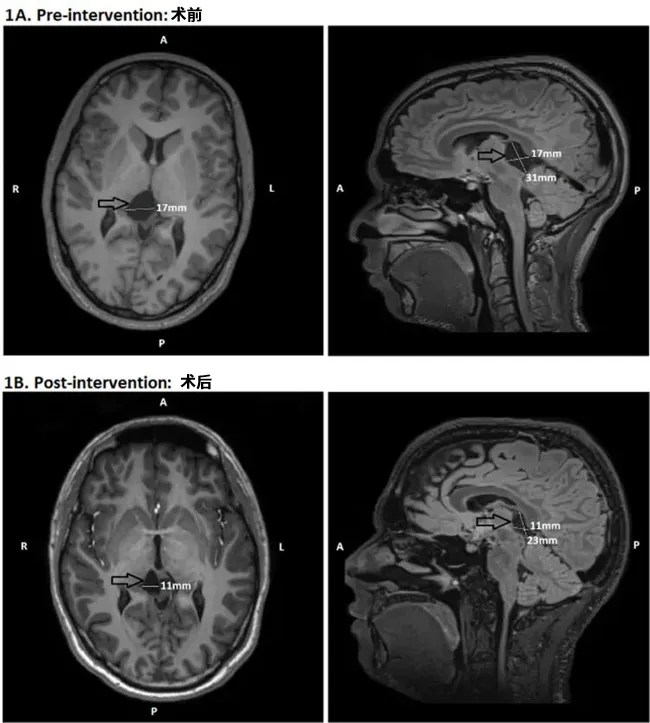
图2颅内蛛网膜囊肿手术前后MRI对比(扫描间隔12个月)。(A)术前轴位与矢状位图像:箭头指示位于丘脑及顶盖区的蛛网膜囊肿,可见明显占位效应;(B)术后6个月轴位与矢状位图像:箭头显示囊肿经开窗减压术后体积显着缩小。
因为症状已完全不影响生活,医生没有给他开任何药物。
那个被“困意”囚禁了十年的少年,终于在18岁这年,真正地“醒”了过来,开始掌控属于自己的人生。
3
发作性睡病是什么?
发作性睡病作为一种罕见的慢性睡眠障碍,以日间过度嗜睡为核心症状,常伴发睡眠瘫痪、猝倒、入睡前/醒前幻觉,并存在睡眠潜伏期缩短等特征。典型1型发作性睡病(即伴猝倒型)与下丘脑食欲素能神经元的自身免疫性损伤相关,而症状性发作性睡病可继发于脑外伤、炎症、缺血、肿瘤或其他累及中脑的占位性病变。
对于后者,外科干预可能成为治疗选择。鉴于该病的慢性特征及终身药物治疗需求,针对症状性病例探索替代疗法具有重要意义。然而相关文献极为匮乏,既有的少数报告因未采用客观量化指标评估干预前后症状严重度,且缺乏食欲素水平数据,已不符合现代诊断标准,导致症状性发作性睡病的病理机制至今不明。
- 文章标题:“孩子为啥总睡不醒?脑子里的囊肿,让他10年青春困于睡梦
- 更新时间:2025-11-01 10:03:24

 400-029-0925
400-029-0925