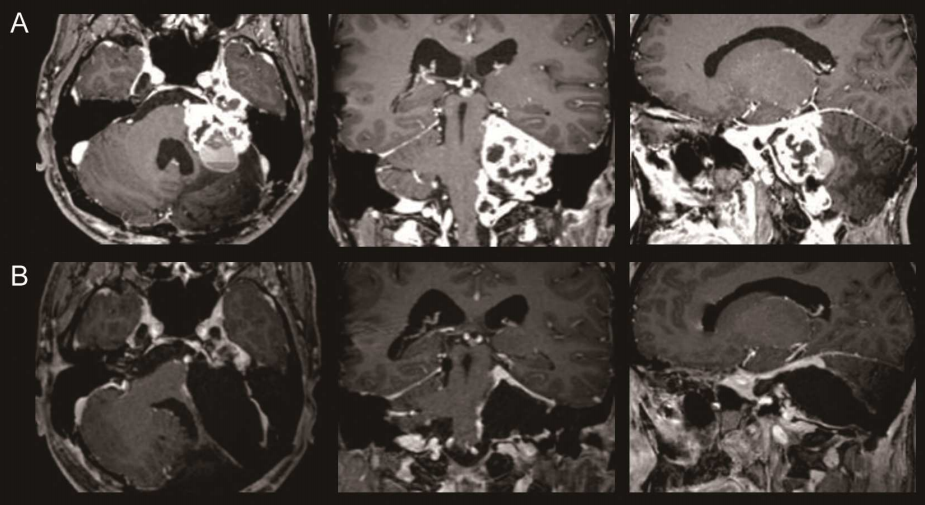
“医生,我的腰疼得站不起来,还睡不着觉……”大早上,一名女孩扶着腰艰难地在家人的搀扶下走入诊室,满脸忍痛的表情。当医生得知女孩这样已经持续了一段时间后,就安排女孩先去拍个片子,没想到,这一拍竟牵出了一个罕见肿瘤。
这是INC施罗德教授及团队接诊过的病例,巨大的肿瘤几乎堵住了脊髓管,但万幸的是女孩在手术后安然无恙,恢复顺利。

一个脊髓肿瘤
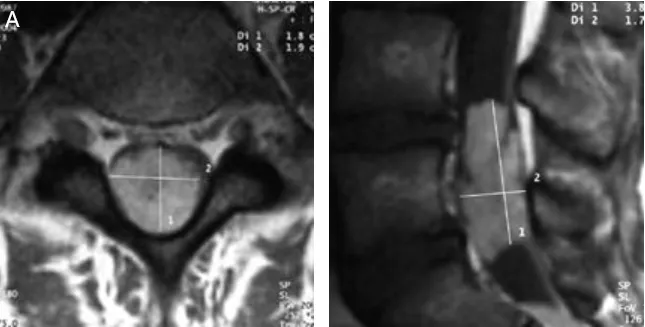
你是否有长期久站后腰骶部酸痛?或出现小腿外侧麻木无力?这些症状可能源于脊柱的“承重”——第五腰椎(L5)出现病变。L5位于腰椎的最底部,位置特殊,所要承受的压力也最大。女孩的肿瘤恰好位于此。
在核磁共振成像中,这个巨大的肿瘤几乎完全堵住了脊髓管。尽管脊髓肿瘤在儿童群体中相对罕见,但预后却不良,治疗不当就会面临永久性瘫痪、感觉丧失和括约肌功能障碍等高风险。患儿还可能出现急性脊髓或马尾压迫,需要立即干预,防止出现神经功能的快速恶化,才有可能减轻或逆转致残结局。
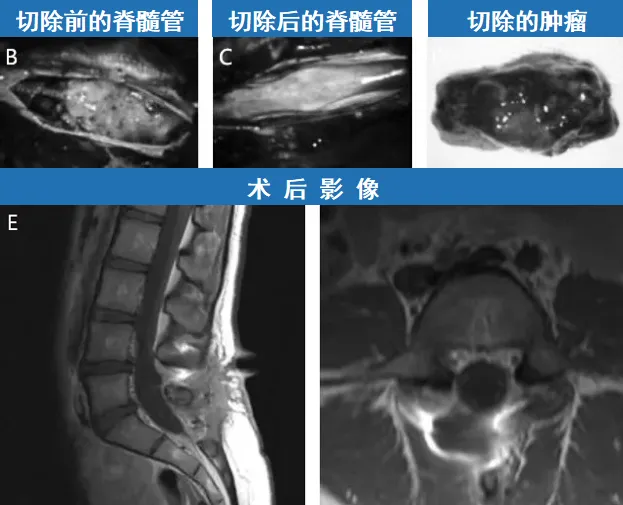
施罗德教授及团队立即启动了手术干预,最终成功取出了完整的肿瘤组织,病理为水平丝状上皮瘤。切除肿瘤后的脊髓管也彻底“通畅”了。术后,女孩没有任何不良反应,神经功能检查一概正常。
儿童脊髓肿瘤
脊髓肿瘤不足儿童中枢神经系统肿瘤的10%。其中常见的髓内肿瘤是星形细胞瘤(60%)和室管膜瘤(30%)。髓内肿瘤的症状是神经功能急性进行性丧失,尤其是椎管狭窄严重时。与成人相比,脊髓肿瘤患儿经常在疼痛发作前出现脊柱侧弯。脊髓肿瘤通常需要手术切除,组织病理学分级、切除程度和手术时的神经功能状况都会影响预后。
髓内肿瘤
儿童髓内肿瘤的特征主要有:出现脊柱侧弯、术前症状持续时间短;感觉异常发生率较低;轻瘫发生率较高;组织病理学星形细胞瘤比例较高;术后出院时神经功能恶化。但年龄并非总生存率降低的预测因素。
有研究对3022例髓内肿瘤患者的治疗效果进行总结,发现肿瘤全切除的生存率是切除肿瘤体积较小的5.37倍;高级别肿瘤的死亡风险是低级别肿瘤的14倍;放射治疗增加了低级别肿瘤的死亡风险,但降低了高级别肿瘤的死亡风险;成人患者的死亡风险是儿童的1.6倍;放射治疗与复发时间缩短相关。全切除手术可以改善所有级别髓内肿瘤的总生存期,但放射治疗仅对高级别肿瘤患者有益。年龄较大和高级别肿瘤是预后不良的因素。
(1)星形细胞瘤:手术是主要的治疗方法。全切除患儿的5年生存率较高,术后可能需要开展化疗来预防复发。
(2)室管膜瘤:在术中神经电生理监测下进行全切除手术非常重要。儿童更有可能达到全切除和良好的术后康复。放疗可能会延长全切除后的无进展生存期,但不会减少次全切除后的复发风险。
(3)脊髓脂肪瘤:几乎所有的脊髓脂肪瘤均伴有脊髓拴系,后者危害严重,可导致脊髓圆锥甚至腰膨大及其以上脊神经损害。若存在脊髓拴系症状,应尽快手术;若无症状,则出生后3个月手术为宜。
(4)海绵状血管瘤:儿童脊髓海绵状血管瘤的年出血率为8.2%,在最初的明显出血事件后,年明显再出血率增至30.7%,年出血率和年明显再出血率高于成人。儿童脊髓海绵状血管瘤的手术切除仍是首选治疗方法,疗效良好。
椎管内髓外和椎旁肿瘤
硬膜内髓外肿瘤大多属于良性肿瘤,手术切除可以治疗。
(1)神经纤维瘤病:1型神经纤维瘤病(NF1)典型的骨性表现为脊椎发育不良、脊柱侧弯、硬脊膜扩张、胫骨假关节病和脊柱旁肿瘤风险增加。对有症状或怀疑恶性转变的患者,应适时进行肿瘤整体切除。丝裂原激活蛋白激酶/细胞外信号调节激酶(MEK)抑制剂Selumetinib是治疗儿童1型神经纤维瘤病之丛状神经纤维瘤的一种选择。2型神经纤维瘤病(NF2)可伴发其他病理性脊柱脊髓肿瘤,通过局部对症治疗和全身贝伐单抗治疗可以控制肿瘤生长。
(2)畸胎瘤:手术切除可以防止神经功能的继续恶化。MRI有助于术前观察并确定手术方案,以及术后肿瘤复发的及时监测。
参考资料:修波.儿童脊柱脊髓肿瘤的诊断与治疗[J].中国现代神经疾病杂志,2024,24(10):794-801.
Decoding pediatric spinal tumors:a single-center retrospective case series on etiology,presentation,therapeutic strategies,and outcomes
- 文章标题:腰腿疼痛竟牵出一个罕见肿瘤,几乎堵住脊髓管!幸好手术完整取出
- 更新时间:2026-05-15 15:04:37

 400-029-0925
400-029-0925