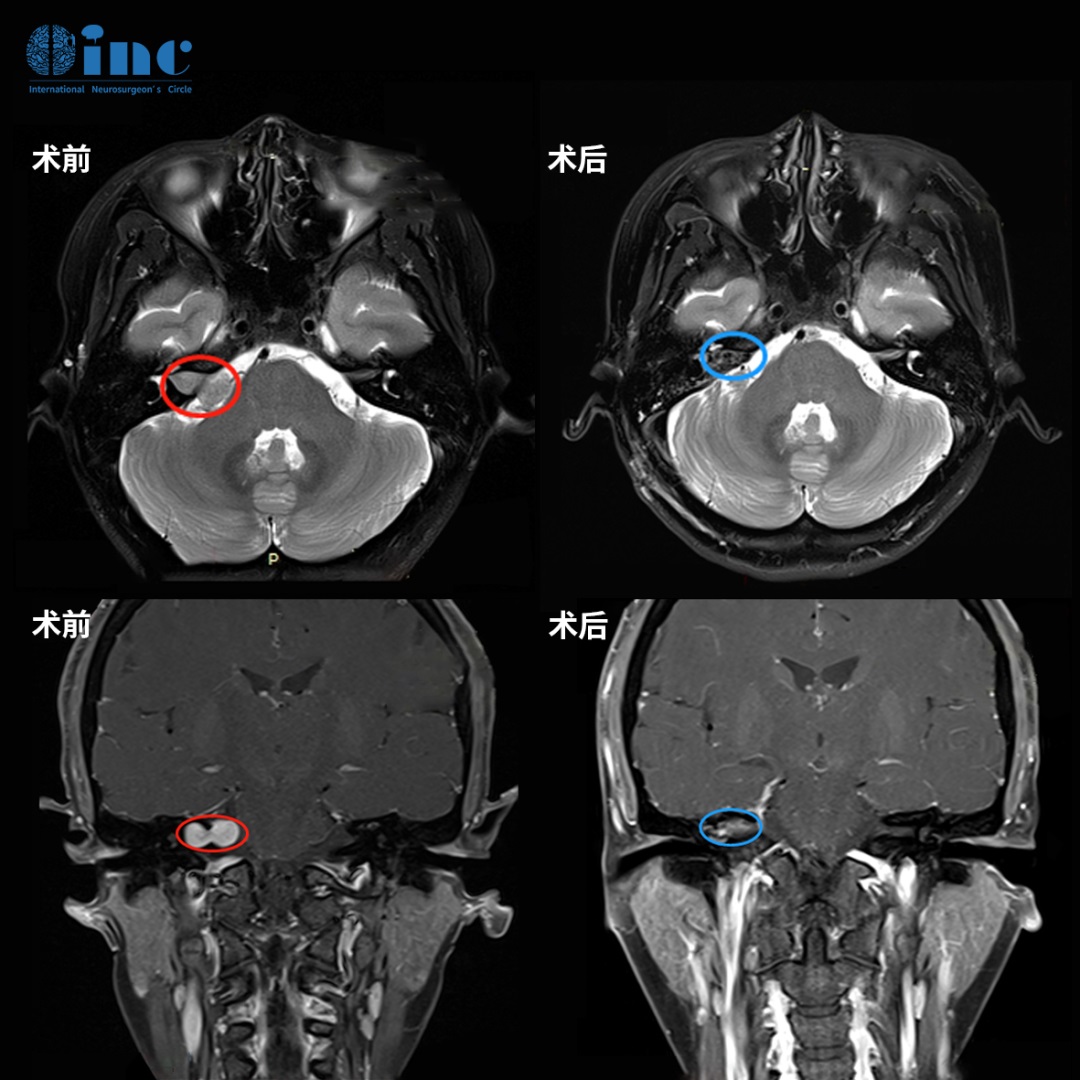
CT报告上“后颅窝占位没说病变”是什么意思?当我们拿到一份医学影像报告,上面的术语常常让人心跳加速。比如,“后颅窝占位”这个词就够吓人了,后面紧跟的“没说病变”又让人摸不着头脑。这到底是不是肿瘤?严不严重?别急,这篇文章就为您把这句话掰开揉碎了讲清楚。
简单来说,“后颅窝占位”是一个影像描述,意思是“在后颅窝这个位置发现了一个多出来的东西,挤占了正常脑组织的位置”。而“没说病变”是报告医师严谨性的体现,意味着单凭这份CT,还不能100%确定这个“占位”到底是什么性质的疾病。它可能是肿瘤,也可能是其他东西。接下来,我们就一步步拆解。
什么是“后颅窝”?它管什么用?
您可以把它理解为大脑最底部的一个“小房间”。
后颅窝位于我们的头颅内部,枕骨的下方。它虽然空间不大,却是个“要害部门”的集中办公区。这里容纳了小脑、脑干以及重要的神经和血管。
小脑是负责人体平衡和动作协调的“指挥官”。脑干则更关键,它是连接大脑和脊髓的“信息高速公路”,掌管着呼吸、心跳、血压等最基本的生命活动。所以,这个区域的任何异常,医生都会格外警惕。
“占位”是什么意思?是癌症吗?
这是最容易引发焦虑的词。但请您先记住一个核心点:“占位”只是一个描述影像形态的中性词,不等于“癌症”或“恶性肿瘤”。
在CT或MRI(磁共振)片上,正常的脑组织有它固定的形态和位置。当一个原本应该是脑组织或脑脊液(大脑里的“润滑液”)的地方,出现了一团不该有的东西,把正常的结构推挤开了,影像科医生就会描述为“占位性病变”或直接写“占位”。
这个“占位”的真身,可能性有很多:
•肿瘤:这是大家最担心的。但肿瘤也分良性和恶性。后颅窝有些常见良性肿瘤,比如听神经瘤、脑膜瘤、血管母细胞瘤。
•囊肿:就像一个充满液体的小水泡,很多是先天性的,生长极其缓慢甚至不长大。
•脓肿:由细菌等病原体感染引起的“脓包”。
•血肿:就是血管破裂出血形成的血块。
•寄生虫:比如脑囊虫病,在某些地区仍可见到。
所以,看到“占位”先别慌。关键是要弄清楚它是什么。我们来看一些数据。根据《中国中枢神经系统胶质瘤诊断与治疗指南(2024)》的流行病学资料,胶质瘤(最常见的原发性脑恶性肿瘤)大约占所有中枢神经系统肿瘤的30%-40%。这意味着,超过一半的颅内占位并非最高级别的恶性肿瘤。而后颅窝的一些特定肿瘤,如听神经瘤,绝大多数是良性的。
“没说病变”到底在说什么?
这才是这份报告最关键、也最体现专业精神的部分。
“没说病变”并不是说“没发现问题”,而是影像科医生在严格遵守诊断规范。它的潜台词是:“CT平扫发现了异常占位,但由于CT本身的技术限制或这个占位的特点,我无法仅凭这张片子就断定它是肿瘤、囊肿还是其他性质的‘病变’。”
为什么不能断定?常见原因有这几个:
1.病灶不典型:有些占位的密度和正常的脑组织非常接近。在CT图像上,它们都是相似的灰色影子,边界模糊,医生难以做出明确判断。
2.体积太小:病灶如果只有几毫米,CT的分辨率可能无法清晰显示其细节特征。
3.缺乏增强扫描:您做的可能只是CT平扫。而“增强扫描”需要静脉注射一种叫对比剂的药物。有血供的肿瘤或炎症在增强扫描时会明显“亮”起来,这能提供至关重要的鉴别信息。没有这个步骤,诊断信息就不完整。
一份负责任的报告,宁可写得保守一些,也不会轻易下结论。这恰恰是为了避免误诊,并督促临床医生和患者进行下一步更精确的检查。
CT的“眼睛”能看到什么,看不到什么?
要理解报告的谨慎,我们必须了解CT检查的局限性。CT成像快,对出血、钙化和骨头显示非常好,是急诊筛查的利器。
但对于后颅窝这个特殊区域,CT有两个明显的短板:
1.骨性伪影干扰:后颅窝周围颅骨厚,容易产生一种叫“伪影”的干扰条纹。这些条纹很像病变,会严重影响医生对小脑和脑干本身的观察。
2.软组织分辨率不足:这是核心限制。CT区分不同软组织(如正常的脑灰质、白质和肿瘤组织)的能力,远不如磁共振(MRI)。很多在MRI上一目了然的病变,在CT上可能就是一团模糊的影子。
《中华放射学杂志》曾有多篇文献指出,对于后颅窝及颅底区域的病变,MRI在多序列、多参数成像上具有无可比拟的优势。所以,CT发现可疑占位后,MRI通常是必须的“下一步”。
拿到这样的报告,我该怎么办?
明确了“是什么”和“为什么”,接下来的行动路径就清晰了。请遵循以下三步:
第一步:保持冷静,不要自我诊断。
千万不要上网搜索症状对号入座。网络信息混杂,极易造成不必要的恐慌。“占位”的性质天差地别,预后和处理方式完全不同,只有专业医生能判断。
第二步:携带全部资料,及时就诊。
您应该带着这份CT报告和所有的影像胶片或电子数据,去正规医院的神经外科或神经内科门诊。这两个科室是处理这类问题的核心科室。神经外科侧重手术,神经内科侧重药物和诊断。
第三步:配合医生,完成进一步检查。
门诊医生会根据CT的初步发现和您的具体症状,开具更精确的检查。这几乎总是包括:
•头颅MRI平扫+增强扫描:这是明确诊断的“金标准”影像学检查。它能极其清晰地显示后颅窝占位的大小、形态、边界、以及和周围重要神经血管的关系。增强扫描能判断占位的血供情况,对区分肿瘤性质至关重要。
•其他可能检查:根据MRI结果,医生可能还会建议做波谱分析、灌注加权成像等更高级的MRI功能成像,来进一步分析占位的代谢情况。
最终确诊依靠病理。无论影像学多么倾向某种诊断,真正的“金标准”是病理诊断。即通过手术或穿刺活检,取出一小块组织在显微镜下观察。只有病理报告才能最终一锤定音,告诉您是哪种类型的细胞,是良性还是恶性。
常见问题解答(FAQ)
1.问:报告说“占位”,是癌的可能性有多大?
答:无法单凭这四个字判断。后颅窝占位中,既有常见的良性肿瘤(如听神经瘤、脑膜瘤),也有恶性肿瘤。比例因具体类型而异。比如,听神经瘤超过90%为良性。最终概率取决于增强MRI特征、患者年龄、症状等多个因素,需由神经外科医生综合评估。
2.问:医生让我做MRI,为什么不直接再做一次增强CT?
答:因为MRI对后颅窝软组织的分辨能力远胜于CT。它能避免颅骨伪影干扰,能多角度、多序列成像,显示CT看不到的细节。对于定性诊断,MRI的价值通常高于CT。因此,在CT发现可疑占位后,通常建议直接进行MRI检查,这是更高效、更精确的路径。
3.问:我应该挂神经内科还是神经外科?
答:首次就诊,两者皆可。神经内科医生擅长通过症状和影像进行鉴别诊断,若非必须手术的病变(如部分囊肿、炎症),可进行药物治疗或随访。神经外科医生是手术治疗的决策和执行者。如果不确定,可首选神经外科,他们能最快判断是否需要手术干预。许多医院也设有“脑病中心”或“神经疾病门诊”,可一站式咨询。
4.问:如果最后是良性肿瘤,要不要紧?
答:是否需要处理,不单看“良性”或“恶性”,关键看它是否引起症状以及有无生长趋势。一个很小的、无症状的良性肿瘤(如小型脑膜瘤),可能只需定期观察。但如果它压迫了脑干、小脑或听神经,引起耳鸣、听力下降、走路不稳等症状,或者随访中发现它在长大,即便病理是良性的,通常也需要手术干预以解除压迫。治疗方案个体化差异很大。
- 文章标题:cT后颅窝占位没说病变是什么意思?
- 更新时间:2026-03-05 11:12:23

 400-029-0925
400-029-0925