晨起爆发性头痛全解析:从原因、特点到治疗与护理。清晨本应是精力充沛的开始,但对部分人而言,醒来时突然袭来的剧烈头痛如同重锤敲击,这种被称为“晨起爆发性头痛”的症状往往让人猝不及防。这类头痛不同于日常的紧张性头痛,其发作突然、痛感强烈,常伴随恶心、呕吐或意识改变等表现,背后可能隐藏着不容忽视的健康隐患。无论是脑血管病变、颅内肿瘤还是其他器质性疾病,及时明确病因并干预至关重要。
晨起爆发性头痛是什么?
晨起爆发性头痛特指在清晨觉醒时或觉醒后短时间内突然出现的剧烈头痛,其疼痛程度常达到“爆炸样”“撕裂样”,具有起病急、痛感强、进展迅速的特点。与普通头痛不同,这类头痛多伴有神经系统体征,如恶心、呕吐、视力模糊、肢体麻木等,部分患者还会出现意识障碍或癫痫发作。从医学定义来看,它并非独立的疾病诊断,而是一组症状群,提示可能存在颅内急性病变或慢性疾病的急性发作。
根据《国际头痛疾病分类第三版(ICHD-3)》,爆发性头痛需与紧张性头痛、偏头痛等慢性头痛相鉴别,其核心特征在于“突发性”和“严重性”。临床数据显示,约15%的爆发性头痛患者存在危及生命的器质性病因,如蛛网膜下腔出血、颅内动脉瘤破裂等,因此绝不能将其简单视为“睡眠不足”的表现而忽视。
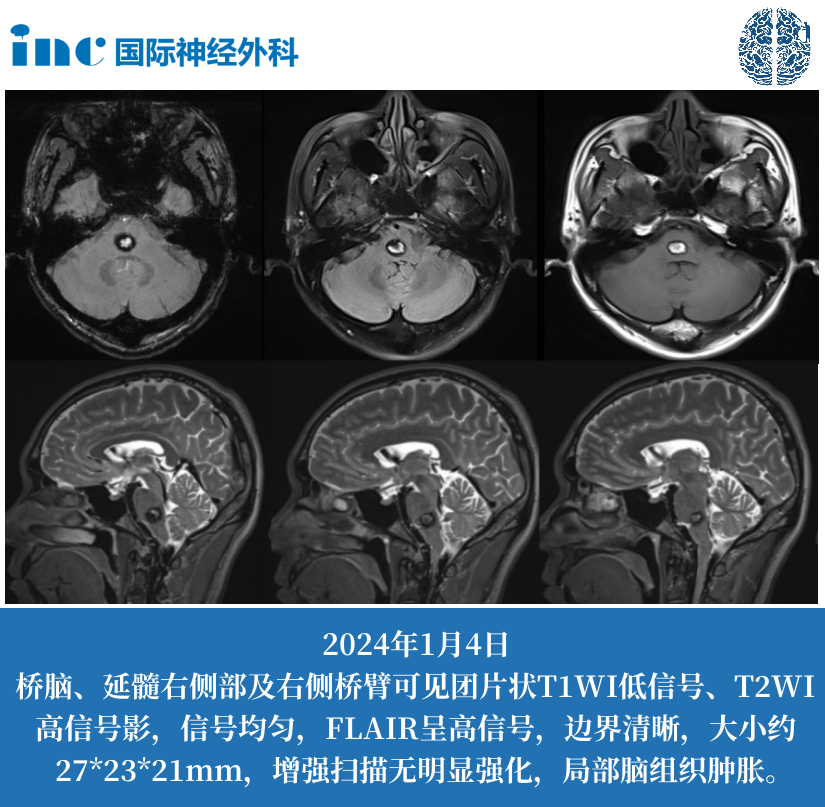
晨起爆发性头痛引发的原因有哪些?
脑血管性疾病
脑血管病变是晨起爆发性头痛的首要高危因素。其中,蛛网膜下腔出血占比可达爆发性头痛病因的20%-30%,多因颅内动脉瘤或动静脉畸形破裂所致,血液流入蛛网膜下腔刺激脑膜,引发剧烈头痛,常伴随颈项强直、意识模糊。一项发表于《Neurology》的研究指出,清晨时段人体血压呈生理性波动上升,可能增加动脉瘤破裂风险,这也是此类头痛易在晨起发作的原因之一。
高血压脑病同样不容忽视,当血压急剧升高(收缩压常超过180mmHg且舒张压超过120mmHg)时,脑内小动脉发生强制性痉挛,导致脑血流灌注过多,引发脑水肿,进而出现剧烈头痛,多伴有恶心、呕吐及视力障碍。临床观察发现,约40%的高血压脑病患者首发症状为晨起头痛。
颅内占位性病变
脑肿瘤生长导致颅内压升高时,可引发晨起头痛。肿瘤占位使颅腔内容物体积增加,超过脑脊液循环和脑血流调节的代偿范围,导致颅内压持续升高。夜间平卧时,脑脊液生成量相对稳定而回流减少,晨起时颅内压达到峰值,因此头痛多在清晨发作或加重。神经外科统计数据显示,约60%的脑肿瘤患者以头痛为首发症状,其中30%-40%表现为晨起爆发性头痛。
除肿瘤外,颅内脓肿、肉芽肿等占位性病变也可引发类似症状。例如,脑脓肿患者因脓腔周围脑组织炎症水肿,颅内压升高,常出现清晨剧烈头痛,伴随发热、乏力等全身感染表现。
颈椎源性因素
颈椎病变引发的头痛在晨起发作较为常见,尤其是寰枢关节紊乱或颈椎间盘突出。夜间睡眠姿势不当可导致颈椎小关节错位或神经根受压,晨起时颈部肌肉紧张刺激枕大神经、枕小神经,引发后枕部剧烈头痛,可伴有颈部活动受限。康复医学研究表明,约25%的颈源性头痛患者疼痛在清晨最为明显,与睡眠时颈部肌肉长时间处于非生理位置有关。
其他病因
低颅压性头痛也可能在晨起发作,多因脑脊液容量减少(如腰椎穿刺后、脑脊液漏)导致颅内压降低,站立时头痛加重,平卧时缓解,部分患者在清晨醒来时因体位变化出现头痛。此外,睡眠呼吸暂停综合征患者因夜间反复缺氧,可引发晨起头痛,伴随头晕、记忆力下降等表现,这类头痛通常在改善通气后逐渐缓解。
晨起爆发性头痛是枕叶肿瘤还是小脑肿瘤?
解剖位置与头痛机制
枕叶位于大脑后端,主要负责视觉信息处理;小脑位于后颅窝,紧邻脑干,主要功能是维持身体平衡和协调运动。枕叶肿瘤引发头痛多因肿瘤生长导致枕叶周围脑组织水肿,或牵拉颅内痛敏结构(如硬脑膜);小脑肿瘤则因占据后颅窝空间,阻塞脑脊液循环通路(如第四脑室),导致梗阻性脑积水,颅内压急剧升高引发头痛。
疼痛特点差异
枕叶肿瘤所致头痛多位于后枕部,可向头顶或眼眶放射,疼痛性质多为钝痛、胀痛,随病情进展可出现爆发性加重。由于枕叶与视觉中枢相关,患者常伴随视力减退、视野缺损(如同向性偏盲),部分患者可出现幻视。
小脑肿瘤的头痛更具特征性,多位于后枕部及颈项部,伴有强烈的眩晕感,头痛发作时常伴随恶心、呕吐,且呕吐后头痛无明显缓解。由于小脑控制平衡,患者可出现行走不稳、动作笨拙,查体时可见指鼻试验阳性、跟膝胫试验异常等共济失调表现。
伴随症状鉴别
枕叶肿瘤的典型伴随症状包括视觉障碍,如视物模糊、眼前黑影飘动,严重者可出现失明。部分枕叶胶质瘤患者还会出现癫痫发作,多为单纯部分性发作(如视觉先兆)。
小脑肿瘤除共济失调外,还可能压迫脑干,出现复视、吞咽困难、声音嘶哑等后组颅神经受损症状。当肿瘤阻塞第四脑室时,可引发急性梗阻性脑积水,患者出现剧烈头痛、喷射性呕吐、意识障碍,甚至脑疝,属于神经外科急症。
影像学鉴别要点
头颅MRI是鉴别两者的关键检查。枕叶肿瘤在MRI上表现为枕叶区域异常信号影,增强扫描可见肿瘤强化,周围常伴有脑水肿带;小脑肿瘤多位于小脑半球或蚓部,第四脑室受压变形,合并脑积水时可见脑室系统扩张。弥散加权成像(DWI)和磁共振波谱分析(MRS)有助于进一步鉴别肿瘤性质(如良性或恶性)。
晨起爆发性头痛的特点有哪些?
时间规律性
晨起爆发性头痛最显著的特点是时间节律性,多数患者在凌晨4-7时觉醒时或醒来后1-2小时内发作,这与人体生理周期密切相关。夜间睡眠时,脑脊液生成速率相对恒定,而颅内静脉回流因体位改变(平卧)减缓,导致清晨颅内压处于峰值;同时,清晨时段体内肾上腺素等应激激素分泌增加,可能使脑血管对疼痛的敏感性升高。
疼痛性质与强度
疼痛性质多呈“爆炸样”“刀割样”或“撕裂样”,程度剧烈,常难以忍受,患者常描述为“从未经历过的头痛”。这种痛感与普通偏头痛的搏动性疼痛或紧张性头痛的双侧压迫感明显不同,具有突发性和严重性,部分患者可因剧痛而惊醒。临床观察显示,约80%的爆发性头痛患者疼痛视觉模拟评分(VAS)超过8分(满分10分)。
伴随症状多样性
除剧烈头痛外,常伴随一系列神经系统或全身症状:
颅内压增高三联征:恶心、呕吐、视乳头水肿(需眼底检查发现),其中呕吐多为喷射性,与进食无关;
神经功能缺损:根据病因而异,如脑血管病变可出现肢体偏瘫、言语障碍;小脑肿瘤可出现共济失调;
自主神经症状:面色苍白、出冷汗、心悸等,可能与疼痛刺激引起的自主神经反射有关;
意识改变:严重者可出现嗜睡、昏睡甚至昏迷,提示病情危急(如脑疝形成)。
诱发与缓解因素
部分患者的头痛发作与睡眠姿势有关,如颈椎源性头痛在枕头过高或过低时易诱发;低颅压性头痛在站立后加重,平卧时缓解。而脑血管病变或肿瘤所致头痛通常无明显缓解因素,且会进行性加重。需要注意的是,服用普通止痛药(如布洛芬)往往无法有效缓解,这也是与普通头痛的重要鉴别点。
晨起爆发性头痛的诊断与检查有哪些?
详细病史采集
病史是诊断的基础,医生会重点询问:
头痛发作特征:首次发作时间、频率、持续时长、疼痛部位及放射方向;
疼痛性质:爆炸样、搏动性、钝痛等具体描述;
伴随症状:是否有恶心呕吐、视力改变、肢体麻木、意识障碍等;
诱发因素:与睡眠、体位、情绪的关系;
既往病史:高血压、糖尿病、颅内疾病史,是否有头部外伤或手术史;
家族史:是否有偏头痛、遗传性脑血管病家族史。
体格检查
神经系统检查:重点评估意识状态(清醒、嗜睡、昏迷)、瞳孔大小及对光反射、肢体肌力和肌张力、病理征(如巴氏征)、共济运动(如指鼻试验)等;
头颅检查:触摸颅骨有无压痛、隆起,听诊有无血管杂音;
颈部检查:观察颈椎活动度,按压枕神经出口(枕外隆凸下两侧)有无压痛,评估颈椎稳定性。
影像学检查
头颅CT:是急诊首选检查,可快速发现颅内出血(如蛛网膜下腔出血表现为脑沟、脑裂高密度影)、肿瘤占位、脑积水等,对急性病变诊断价值高;
头颅MRI:分辨率高于CT,能更清晰显示脑实质病变,如小灶性出血、早期肿瘤、脱髓鞘病变等,增强MRI可鉴别肿瘤血供情况;
磁共振血管成像(MRA)/CT血管成像(CTA):用于排查脑血管病变,如颅内动脉瘤、动静脉畸形、血管狭窄等,是蛛网膜下腔出血患者的必查项目;
颈椎MRI:怀疑颈源性头痛时检查,可显示颈椎间盘突出、椎管狭窄、寰枢关节半脱位等。
实验室及其他检查
腰椎穿刺(腰穿):测量脑脊液压力,检查脑脊液常规、生化及细胞学,对诊断脑膜炎、蛛网膜下腔出血(脑脊液呈血性)、低颅压性头痛(压力降低)有重要意义,但需排除颅内压极高的情况(以免诱发脑疝);
血液检查:血常规、凝血功能、肝肾功能、电解质、血糖、血脂等,用于排查感染、贫血、代谢性疾病等病因;
24小时动态血压监测:明确是否存在清晨高血压,尤其是怀疑高血压脑病时;
多导睡眠图(PSG):怀疑睡眠呼吸暂停综合征时检查,可监测夜间睡眠质量、血氧饱和度及呼吸情况。
晨起爆发性头痛的危害有哪些?
急性危及生命的风险
最严重的危害在于可能隐藏急性致死性疾病。如蛛网膜下腔出血若未及时诊治,约25%的患者在首次出血后24小时内死亡,40%-50%在1个月内死亡,幸存者中约1/3会遗留严重神经功能障碍。颅内动脉瘤破裂出血后,血管痉挛可在出血后3-14天发生,导致脑缺血梗死,进一步加重病情。
脑肿瘤引发的晨起头痛若伴随急性脑积水,可迅速出现颅内压增高危象,表现为瞳孔散大、呼吸节律改变、昏迷,若不及时行脑室穿刺引流,可因枕骨大孔疝导致呼吸心跳骤停。高血压脑病若未控制血压,可能进展为脑出血或脑梗死,造成不可逆的神经损伤。
慢性神经功能损害
即使是非急性致命性病因,长期反复发作的晨起头痛也会导致慢性神经功能损害。例如,脑肿瘤生长压迫周围脑组织,可导致永久性视力丧失、肢体瘫痪、认知障碍;颈椎源性头痛若长期未治疗,可导致颈部肌肉萎缩、颈椎稳定性下降,甚至影响脊髓功能。
低颅压性头痛患者因长期脑脊液容量不足,可能出现脑组织下沉,牵拉颅神经,引发复视、耳鸣、听力下降等。睡眠呼吸暂停综合征相关的头痛若不纠正,持续的夜间缺氧可导致记忆力减退、注意力不集中,增加心脑血管疾病(如冠心病、脑卒中)的发病风险。
心理与生活质量影响
剧烈头痛反复发作可引发焦虑、抑郁等心理问题,患者因担心病情恶化而产生恐惧心理,影响睡眠质量,形成“头痛-失眠-头痛加重”的恶性循环。调查显示,约60%的慢性头痛患者存在不同程度的心理障碍,爆发性头痛患者的心理负担更重。
日常生活与工作能力也会显著下降,严重者无法正常工作、学习,甚至需要他人照料。长期服用止痛药还可能导致药物过量性头痛(Medication Overuse Headache),进一步加重病情,形成医源性困扰。
晨起爆发性头痛怎么办?
紧急情况的现场处理
当出现以下情况时,需立即拨打急救电话(120):
-头痛为“一生中最剧烈的头痛”,伴随颈部僵硬、意识模糊、癫痫发作;
-头痛同时出现一侧肢体麻木无力、言语不清、视力突然丧失;
-头痛伴随高热、精神萎靡、颈项强直,怀疑脑膜炎;
-头痛后出现瞳孔不等大、呼吸节律异常、昏迷。
在等待急救期间,让患者平卧,头偏向一侧(防止呕吐物窒息),保持环境安静,避免强光刺激。若患者意识清醒,可测量血压(若收缩压超过180mmHg且舒张压超过120mmHg,提示高血压急症,需记录数值供医生参考),但切勿随意给患者服用止痛药或降压药,以免掩盖病情或引发低血压。
初步自我评估与就医时机
若头痛未达到上述紧急程度,但具有以下特点,也应在24小时内就医:
-首次出现的剧烈头痛,性质与以往不同;
-头痛伴随视力模糊、复视、耳鸣、听力下降;
-头痛与体位改变(如躺下或站起)明显相关;
-头痛伴随发热、体重下降、夜间盗汗,提示感染或肿瘤可能;
-头痛在用力、咳嗽、弯腰时加重,提示颅内压升高。
就医时建议携带既往检查资料(如CT、MRI片),记录头痛发作日记(包括时间、程度、伴随症状),以便医生快速准确诊断。
病因针对性处理原则
脑血管病变:蛛网膜下腔出血需绝对卧床,避免情绪激动,尽早行DSA(数字减影血管造影)明确动脉瘤位置,根据情况选择介入栓塞或开颅夹闭;高血压脑病需静脉使用降压药物(如硝普钠),在1-2小时内将血压控制在安全范围(一般降至160/100mmHg左右),同时监测脑灌注;
颅内肿瘤:一旦明确诊断,应尽早手术切除,解除占位效应,术后根据病理结果决定是否辅以放疗、化疗;
颈椎源性头痛:急性期可佩戴颈托制动,口服非甾体抗炎药(如双氯芬酸钠)缓解疼痛,后期行颈椎牵引、物理治疗及康复训练;
低颅压性头痛:卧床休息,大量饮水(每日2000-3000ml),必要时行硬膜外血补丁治疗(将自体血注入硬膜外腔,封闭脑脊液漏口);
睡眠呼吸暂停综合征:佩戴持续气道正压通气(CPAP)面罩,改善夜间通气,必要时手术治疗咽部狭窄。
晨起爆发性头痛治疗要多少钱?
诊断阶段费用
诊断费用因检查项目而异:
基础检查:血常规、肝肾功能等血液检查约100-300元;
头颅CT:平扫约200-400元,增强CT约800-1200元;
头颅MRI:平扫(1.5T)约500-800元,增强MRI约1000-1500元,3.0T MRI价格更高,约800-1200元/平扫,1500-2000元/增强;
脑血管成像:MRA约500-700元,CTA约800-1000元,DSA(金标准)约5000-8000元(含造影剂和操作费);
腰椎穿刺:检查费用约300-500元,脑脊液化验约200-400元。
一般来说,初步诊断(头颅CT+血液检查)费用在500-1000元左右,若需进一步排查脑血管病或肿瘤,费用可升至2000-5000元,疑难病例可能需要上万元。
治疗阶段费用
药物治疗
急性期止痛:普通止痛药(如布洛芬)每盒约10-30元;曲坦类药物(如舒马曲坦)每支约50-100元;
降颅压药物:甘露醇(250ml)约10-20元/瓶,甘油果糖约30-50元/瓶,需根据病情使用5-10天,费用约500-1000元;
抗癫痫药物:丙戊酸钠缓释片约50-80元/盒,左乙拉西坦约100-150元/盒,每月费用约200-600元;
降压药物:静脉用硝普钠约50-100元/支,口服长效降压药(如氨氯地平)约30-50元/盒,高血压脑病住院治疗费用约5000-10000元。
手术治疗
颅内动脉瘤手术:介入栓塞术约8-15万元(根据动脉瘤大小、使用弹簧圈数量),开颅夹闭术约5-10万元;
脑肿瘤切除术:根据肿瘤位置、大小及性质不同,费用差异较大,幕上良性肿瘤约5-8万元,后颅窝肿瘤或恶性肿瘤约8-15万元,复杂手术(如脑干肿瘤)可达20万元以上;
颈椎手术:前路椎间盘切除融合术约3-5万元,后路减压术约4-6万元,内固定植入费用另计(约2-4万元);
脑室穿刺引流术:急诊手术费用约1-2万元,永久性脑室-腹腔分流术约3-5万元(分流管材质影响费用,可调压分流管较贵)。
其他治疗
物理治疗:颈椎牵引、电疗等每次约50-100元,一疗程(10-15次)约500-1500元;
睡眠呼吸暂停治疗:CPAP呼吸机租赁约2000-3000元/月,购买机器约5000-10000元,口腔矫正器约2000-4000元。
影响费用的因素
病情严重程度:急诊抢救(如蛛网膜下腔出血合并脑疝)费用远高于择期手术;
治疗方式选择:介入治疗通常比开颅手术费用高,但创伤小;
医院级别与地区:三甲医院费用高于二甲医院,一线城市高于二三线城市;
医保政策:医保可报销大部分住院费用,自费比例因医保类型(职工医保、居民医保)和地区而异,通常国产耗材报销比例较高,进口材料报销比例低或自费;
并发症情况:术后出现感染、出血等并发症会增加治疗费用,可能额外产生数万元支出。
单纯药物保守治疗费用较低,每年可能在数千元到1万元左右;若需手术,费用从数万元到数十万元不等。建议患者尽早明确诊断,选择合适的治疗方案,避免因延误治疗导致病情加重,增加经济负担。
晨起爆发性头痛饮食注意
宜吃食物与营养原则
富含镁的食物
镁元素可调节血管张力,减少血管痉挛,对血管性头痛有辅助缓解作用。推荐食物:
坚果类:杏仁(每100g含镁270mg)、腰果、核桃,每日可摄入20-30g(约一小把),但需注意热量;
绿叶蔬菜:菠菜(每100g含镁73mg)、苋菜、空心菜,建议每日500g,清炒或做汤;
全谷物:燕麦(每100g含镁177mg)、糙米、藜麦,可替代部分精制主食。
富含维生素B族的食物
B族维生素(尤其是B6、B12)参与神经递质合成,有助于缓解神经源性头痛:
动物内脏:猪肝、牛肝(富含B12),每周1-2次,每次50g;
豆类:黄豆(每100g含B6 0.8mg)、黑豆,可打豆浆或煮豆粥;
香蕉:富含B6和钾,钾可调节体内电解质平衡,缓解血管紧张,每日1-2根。
抗氧化食物
抗氧化剂可减少自由基对血管和神经的损伤:
深色水果:蓝莓(富含花青素)、樱桃、石榴,每日200g;
十字花科蔬菜:西兰花、菜花、Brussels sprouts(抱子甘蓝),富含维生素C和叶酸;
鱼类:三文鱼、沙丁鱼(富含Omega-3脂肪酸),每周2-3次,清蒸或烤制,避免油炸。
补水与电解质
低颅压性头痛患者需保证每日饮水量(2000-3000ml),可饮用淡盐水(每1000ml水加1g盐)补充电解质;高血压患者需控制盐摄入(每日<5g),但不可过度限盐导致低钠血症。
饮食禁忌
诱发血管收缩的食物
含酪胺食物:陈年奶酪、腌肉、红酒、巧克力,酪胺可促进去甲肾上腺素释放,引起血管收缩,可能诱发偏头痛或加重血管性头痛;
含亚硝酸盐食物:香肠、培根、火腿等加工肉类,亚硝酸盐可导致血管痉挛,增加头痛风险;
含苯乙胺食物:柑橘类水果(部分人敏感)、番茄,苯乙胺可能刺激神经递质释放,引发头痛。
高盐高脂食物
-高盐饮食(每日>5g)会增加血容量,升高血压,加重高血压性头痛或颅内压增高;
-油炸食品、动物脂肪(如猪油)可导致血脂升高,增加动脉粥样硬化风险,不利于脑血管健康。
刺激性饮品
咖啡因:咖啡(每日超过300mg咖啡因,约3杯美式)、浓茶、能量饮料,过量咖啡因可引起血管收缩,突然戒断也会导致头痛(咖啡因戒断性头痛);
酒精:乙醇可扩张脑血管,加重头痛,且可能与某些止痛药(如布洛芬)产生不良反应,损伤胃黏膜。
饮食调理原则
规律进餐:避免饥饿诱发头痛,尤其是高血压患者,饥饿可能导致低血糖,反射性引起血压升高;
少量多餐:颅内压增高患者可采用5-6餐/日,避免一次进食过多增加腹压,进而升高颅内压;
个体化调整:记录饮食日记,观察哪些食物会诱发头痛,实现个性化规避;
手术前后饮食:术后早期以流质或半流质饮食(如粥、蛋羹)为主,逐步过渡到普食,多吃富含蛋白质(如鱼、蛋、奶)和膳食纤维(如蔬菜、粗粮)的食物,促进伤口愈合和预防便秘(便秘会增加腹压,升高颅内压)。
晨起爆发性头痛常见问题答疑
晨起爆发性头痛可以自愈吗?
少数情况下可能自愈,如轻度颈椎源性头痛在调整睡眠姿势后缓解,或低颅压性头痛在补充水分后改善。但绝大多数器质性病因(如蛛网膜下腔出血、脑肿瘤)无法自愈,若不及时治疗,病情会进行性加重,甚至危及生命。因此,出现晨起爆发性头痛后切勿抱有“自愈”侥幸心理,应尽快就医明确病因。
如何预防晨起爆发性头痛?
控制基础疾病:高血压患者严格遵医嘱服药,将血压控制在140/90mmHg以下;有颅内动脉瘤家族史者定期行脑血管筛查;
改善生活习惯:保持规律作息,避免熬夜;选择合适高度的枕头(约一拳高),保持颈椎生理曲度;睡前避免过量饮水,减少夜间起夜对睡眠的影响;
饮食调理:避免诱发头痛的食物,多吃富含镁和B族维生素的食物;
颈部保健:避免长时间低头看手机,工作1小时后起身活动颈椎,可做米字操放松颈部肌肉。
治疗后多久能恢复?
恢复时间取决于病因和治疗及时性:
脑血管病变:蛛网膜下腔出血若及时治疗,轻症患者1-2个月可恢复,重症者可能遗留偏瘫、失语等后遗症,恢复期长达6个月以上;
脑肿瘤:良性肿瘤全切后一般2-4周可恢复正常生活,恶性肿瘤需长期放化疗,恢复期不确定;
颈椎源性头痛:规范治疗(理疗+药物)后1-2周症状可缓解,完全恢复需1-3个月,需长期颈部康复训练;
低颅压性头痛:卧床休息并补液后,多数患者2-3天内头痛缓解,脑脊液漏者可能需要1-2周恢复。
可以正常工作生活吗?
病因明确并得到有效治疗后,多数患者可恢复正常工作生活:
-血管性头痛患者在病情稳定后(如动脉瘤已处理),可从事非重体力工作;
-脑肿瘤术后若神经功能恢复良好,可回归工作,但需避免高强度脑力劳动;
-颈源性头痛患者在症状缓解后,可正常工作,但需注意保持正确坐姿,避免颈部劳累。
会遗传给下一代吗?
多数晨起爆发性头痛不具有遗传性,如外伤、感染、肿瘤等病因与遗传无关;但少数情况可能存在遗传倾向:
-家族性偏瘫型偏头痛(FHM)是常染色体显性遗传病,可能表现为晨起爆发性头痛,伴随偏瘫、失语等;
-某些遗传性脑血管病(如CADASIL,伴有皮质下梗死和白质脑病的常染色体显性遗传性脑动脉病)可能引发类似症状,有家族史者需注意筛查。
- 文章标题:晨起爆发性头痛是脑肿瘤吗怎么办?细说原因诊断、费用和危害!
- 更新时间:2025-06-20 10:44:31

 400-029-0925
400-029-0925