在神经系统疾病的范畴中,胶质瘤始终占据着极为重要且棘手的位置。它作为最常见的原发性颅内肿瘤,给无数患者及其家庭带来了沉重的打击。当人们提及胶质瘤时,往往会被一系列复杂且揪心的问题所困扰,比如在诊断阶段,怎样的影像检查才是精准有效的;从家族病史的角度出发,胶质瘤的遗传率究竟处于何种水平;而对于不幸患病的患者,最为关心的莫过于自己还能拥有多少宝贵的生存时间。接下来,我们将逐步深入这些关键问题,为大家提供全面且科学的解答。
“胶质瘤”相关阅读:胶质瘤竟有4个级别?来看看如何辨别严重程度

一、胶质瘤的影像检查
(一)MRI 平扫加增强检查
在胶质瘤的影像学诊断领域,MRI 平扫加增强检查堪称 “黄金标准”,是强烈推荐的首要检查手段。其工作原理基于人体组织中的氢原子核在磁场内受到射频脉冲激发后产生共振信号,不同组织因其结构和成分的差异,所产生的共振信号强弱以及弛豫时间各不相同,进而在图像上呈现出黑白灰度的对比,为医生提供丰富的解剖和病理信息。
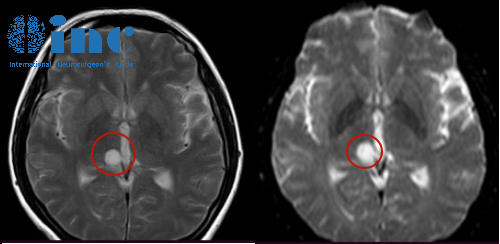
对于胶质瘤患者而言,MRI 平扫时,低级别胶质瘤通常在 T1 加权像上表现为稍低信号,恰似在一幅灰白色调的大脑图像中出现的颜色稍暗区域;在 T2 加权像及液体衰减反转恢复(FLAIR)序列上则呈现为稍高信号,犹如这片区域被点亮了一些。这是因为低级别胶质瘤细胞密度相对较低,含水量较高,使得其信号特征区别于正常脑组织。增强扫描时,低级别胶质瘤多不增强或仅表现为轻度不均匀增强,这意味着在注射造影剂后,肿瘤区域的信号强度变化不明显或者只是局部有轻微的增强表现。
而高级别胶质瘤在 MRI 平扫下通常呈现为混杂信号病灶,仿佛是一幅被多种颜色随意涂抹的画面。在 T1 加权像上,其信号可表现为等信号或低信号,与周围正常组织的界限变得模糊;T2 加权像上则呈现为不均匀高信号,提示肿瘤内部结构复杂,存在坏死、囊变等多种病理改变。增强扫描时,肿瘤会呈现出结节状或不规则的 “花环状” 强化,这种独特的强化模式就像肿瘤给自己戴上了一个形状怪异的 “光环”,其形成机制与肿瘤内部丰富的新生血管以及血脑屏障的破坏程度密切相关。例如,胶质母细胞瘤作为高级别胶质瘤的典型代表,在 MRI 图像上常常可见大片的坏死区域,周围环绕着强化明显的肿瘤组织,呈现出典型的 “花环状” 外观。
此外,FLAIR 序列在显示病灶及病灶范围方面具有独特优势,其敏感性甚至高于 T2WI 序列。这一序列能够有效抑制脑脊液信号,使得原本被脑脊液高信号所掩盖的病变得以清晰显现,尤其是对于那些靠近脑室系统或者脑表面的胶质瘤,FLAIR 序列能够更精准地勾画出肿瘤的边界,为后续的手术规划和放疗靶区的确定提供至关重要的信息。因此,建议有条件的医疗单位在进行胶质瘤的 MRI 检查时,常规增加 FLAIR 序列扫描。
(二)CT 检查
CT 检查在胶质瘤的诊断中虽处于辅助地位,但并非毫无价值。它通过 X 射线对人体进行断层扫描,不同组织对 X 射线的吸收程度不同,从而在图像上形成密度差异,以此来显示人体内部结构。
在胶质瘤的诊断中,CT 对于检测肿瘤内的钙化具有极高的敏感性。例如,少突胶质细胞瘤约 80%可见结节状、斑片状或簇状钙化,这些钙化灶在 CT 图像上表现为高密度影,宛如夜空中闪烁的星星,非常醒目。这种特征性的钙化表现对于少突胶质细胞瘤的术前定性诊断具有极大的帮助,能够为医生提供重要的诊断线索。然而,CT 在显示脑实质病变方面,尤其是对于软组织的分辨能力远不及 MRI。在显示胶质瘤的边界、内部结构以及与周围神经血管的关系等方面,CT 图像往往显得较为模糊,难以提供像 MRI 那样细致入微的信息。因此,单纯依靠 CT 检查来诊断胶质瘤存在一定的局限性,通常需要与 MRI 检查相互补充,才能为医生提供更全面、准确的诊断依据。
(三)MRI 特殊功能检查
磁共振波谱(MRS):MRS 是一种能够对活体组织内的代谢产物进行定量分析的无创性检查技术。它就像一个微观世界的 “化学探测器”,通过检测不同代谢物的共振峰位置和强度,来反映组织细胞的代谢状态。在胶质瘤的诊断和鉴别诊断中,MRS 具有重要价值。正常脑组织和胶质瘤组织的代谢谱存在明显差异,例如胶质瘤细胞由于增殖活跃,其胆碱(Cho)水平会显著升高,而 N - 乙酰天门冬氨酸(NAA)作为神经元的标志物,在胶质瘤组织中因神经元受损而含量降低。通过分析这些代谢物的比值,如 Cho/NAA、Cho/Cr(肌酸)等,医生可以进一步了解肿瘤的性质、分级以及鉴别肿瘤复发与放射性坏死等情况。在鉴别肿瘤复发与放射性坏死时,复发的肿瘤组织往往表现为 Cho 水平再次升高,而放射性坏死组织由于细胞代谢活动逐渐减弱,Cho 水平通常较低。
扩散加权成像(DWI):DWI 主要反映水分子在组织内的扩散运动情况。在人体组织中,水分子的扩散受到多种因素的限制,如细胞膜、细胞外基质等。胶质瘤组织由于细胞密度增加、细胞结构紊乱等原因,水分子的扩散运动受到明显限制,在 DWI 图像上表现为高信号,表观扩散系数(ADC)值降低。通过测量 ADC 值,医生可以初步判断肿瘤的细胞密度和恶性程度,一般来说,高级别胶质瘤的 ADC 值低于低级别胶质瘤。此外,DWI 在急性脑梗死等疾病的诊断中也具有重要价值,有助于与胶质瘤进行鉴别诊断。
扩散张量成像(DTI):DTI 是在 DWI 基础上发展起来的一种能够更精确地显示脑白质纤维束走行和完整性的技术。它通过测量水分子在各个方向上的扩散系数,构建出白质纤维束的三维图像。对于胶质瘤患者,DTI 可以清晰地显示肿瘤对周围白质纤维束的侵犯情况,是推移、破坏还是浸润,这对于手术方案的制定具有重要指导意义。医生可以根据 DTI 图像,尽可能在手术中保留重要的白质纤维束,减少术后神经功能障碍的发生,提高患者的生活质量。
灌注加权成像(PWI):PWI 能够反映组织的血流灌注情况,通过测量局部脑血容量(rCBV)、局部脑血流量(rCBF)等参数,评估肿瘤的血管生成情况。胶质瘤尤其是高级别胶质瘤,由于肿瘤细胞的快速增殖,需要大量的血液供应,因此其肿瘤组织内的血管生成异常活跃,在 PWI 图像上表现为 rCBV 和 rCBF 值升高。通过分析 PWI 参数,医生可以进一步了解肿瘤的生物学行为,判断肿瘤的分级和预后,同时也有助于鉴别肿瘤复发与放射性坏死,因为复发的肿瘤组织通常具有较高的血流灌注,而放射性坏死组织的血流灌注则明显降低。
血氧水平依赖性功能磁共振成像(BOLD):BOLD 主要用于研究大脑的功能活动,它基于神经元活动与局部脑血流、血氧代谢之间的耦合关系,通过检测血氧水平的变化来反映大脑的功能状态。在胶质瘤手术中,BOLD 可以帮助医生确定大脑的重要功能区,如运动区、语言区等,避免在手术过程中对这些区域造成损伤,从而最大限度地保护患者的神经功能。例如,在切除靠近运动区的胶质瘤时,医生可以根据 BOLD 图像,精确地规划手术路径,在切除肿瘤的同时,尽可能减少对运动功能的影响。
(四)PET 和 SPECT 检查
正电子发射断层显像(PET)和单光子发射断层显像(SPECT)在胶质瘤的诊断、术前评估、疗效评价和术后随访等方面也发挥着重要作用。它们的共同特点是能够提供关于肿瘤代谢活性的信息,这是传统的解剖学影像检查(如 MRI 和 CT)所无法比拟的。
PET 检查通常使用氟代脱氧葡萄糖(FDG)作为示踪剂,FDG 能够被肿瘤细胞摄取并参与细胞的代谢过程。由于胶质瘤细胞代谢活跃,对 FDG 的摄取明显高于正常脑组织,在 PET 图像上表现为高代谢灶,就像黑暗中的一盏明灯,清晰地勾勒出肿瘤的轮廓。通过分析肿瘤组织对 FDG 的摄取程度,医生可以进一步了解肿瘤的恶性程度、鉴别肿瘤复发与放射性坏死以及评估治疗效果。在鉴别肿瘤复发与放射性坏死时,复发的肿瘤组织往往表现为 FDG 摄取增高,而放射性坏死组织由于细胞代谢活动低下,FDG 摄取通常较低。此外,PET 还可以发现一些隐匿性的转移病灶,为制定全面的治疗方案提供依据。
SPECT 检查则使用不同的放射性示踪剂,如锝 - 99m 标记的化合物等,其原理与 PET 类似,也是通过检测肿瘤组织对示踪剂的摄取情况来反映肿瘤的代谢活性和功能状态。虽然 SPECT 的空间分辨率相对较低,但在一些情况下,如对于无法进行 PET 检查的患者,或者在评估某些特定类型胶质瘤(如某些低级别胶质瘤对 FDG 摄取不高,而对其他示踪剂有较好摄取)时,SPECT 仍具有一定的应用价值。它可以作为 PET 检查的补充手段,为胶质瘤的诊断和治疗提供更多的信息。

二、胶质瘤的遗传率
(一)总体遗传倾向分析
目前大量的医学研究和临床数据表明,大部分胶质瘤并不具有明显的遗传倾向。从概率学角度来看,约 95%-99% 的胶质瘤患者并非由遗传因素直接导致发病。也就是说,在绝大多数情况下,一个人患胶质瘤并非是因为从父母那里继承了特定的致病基因。然而,这并不意味着遗传因素在胶质瘤的发病中完全没有作用。虽然所占比例较小,但确实存在一部分胶质瘤与遗传因素密切相关。
(二)与遗传相关的特殊情况
罕见的遗传性综合征:一些罕见的遗传性综合征会显著增加个体患脑肿瘤(包括胶质瘤)的风险。目前研究显示,大约 1%-5% 的脑肿瘤由遗传综合征导致。例如,神经纤维瘤病 1 型(NF1)是一种常染色体显性遗传性疾病,患者体内的 NF1 基因发生突变。这类患者不仅容易出现皮肤咖啡斑、神经纤维瘤等表现,还具有较高的胶质瘤发病风险,尤其是视神经胶质瘤。据统计,NF1 患者中约 15%-20% 会发生视神经胶质瘤。此外,结节性硬化症也是一种遗传性疾病,由 TSC1 或 TSC2 基因突变引起,患者除了有面部血管纤维瘤、癫痫发作等症状外,患室管膜下巨细胞星形细胞瘤的风险明显增加。
特定基因的遗传性变异:除了上述遗传性综合征外,某些特定基因的遗传性变异也可能与胶质瘤的发病相关。尽管这些基因变异并非像遗传性综合征那样具有明显的家族聚集性,但它们在一定程度上改变了个体对胶质瘤的易感性。例如,异柠檬酸脱氢酶(IDH)基因家族的突变在胶质瘤中较为常见,尤其是在低级别胶质瘤和继发性胶质母细胞瘤中。虽然 IDH 基因突变本身并非完全由遗传决定,但研究发现,在一些家族中,可能存在特定的遗传背景使得个体更容易发生 IDH 基因突变,从而增加患胶质瘤的风险。此外,肿瘤蛋白 P53 基因(TP53)的突变也与胶质瘤的发病有关,在某些家族性胶质瘤病例中,可能检测到 TP53 基因的遗传性突变。然而,需要明确的是,这些基因变异在人群中的总体发生率相对较低,且其与胶质瘤发病之间的关系仍在深入研究之中。
(三)家族史对个体患病风险的影响
如果家族中有人患过胶质瘤,其他家族成员可能会对自身的患病风险感到担忧。总体而言,即便家族中有一级亲属(如父母、子女、兄弟姐妹)患胶质瘤,其他成员患胶质瘤的风险虽会有所增加,但增加幅度相对有限,并不像一些遗传性疾病那样具有极高的遗传外显率。例如,在普通人群中,胶质瘤的发病率大约为每 10 万人中 2-5 人,而对于有家族史的人群,其发病率可能会上升至每 10 万人中 5-10 人左右,但这仍然属于相对较低的发病水平。不过,鉴于家族史可能带来的潜在风险增加,对于有胶质瘤家族史的人群,建议在年度或每两年度的体检中增加头颅影像检查(如 MRI)进行筛查,以便早期发现可能存在的病变,做到早诊断、早治疗。

三、胶质瘤患者的生存时间
(一)不同级别胶质瘤的生存差异
胶质瘤根据其恶性程度不同,被世界卫生组织(WHO)中枢神经系统肿瘤分类分为 I-IV 级,不同级别的胶质瘤患者生存时间存在显著差异。
I-II 级胶质瘤:I-II 级胶质瘤通常被归类为低级别胶质瘤,其恶性程度相对较低,生物学行为偏向于良性。这类胶质瘤通过手术治疗,若能实现全切除,95% 以上的患者可以获得治愈,他们的生存时间与正常人无异,能够长期存活,享受正常的生活。例如,毛细胞型星形细胞瘤作为 I 级胶质瘤的典型代表,多见于儿童和青少年,肿瘤边界相对清晰,生长缓慢,通过手术完整切除后,患者往往可以达到临床治愈的效果,长期生存且生活质量不受明显影响。对于一些无法完全切除的低级别胶质瘤,术后结合放疗、化疗等综合治疗手段,患者的中位生存期也可达 5-10 年甚至更长,部分患者也能实现长期生存。
III-IV 级胶质瘤:III-IV 级胶质瘤属于高级别胶质瘤,其恶性程度较高,预后相对较差。III 级胶质瘤如间变性星形细胞瘤,虽然恶性程度不及 IV 级胶质瘤,但肿瘤细胞具有较强的侵袭性,容易侵犯周围脑组织。对于部分预后较好的 III 级胶质瘤患者,通过周全的手术计划进行尽可能彻底的手术切除,术后结合规范的放射治疗和化学药物治疗,有希望实现长期存活,部分患者的存活时间可达 10-15 年。然而,总体而言,III 级胶质瘤患者的中位生存期一般在 3-5 年左右。而 IV 级胶质瘤中的胶质母细胞瘤,堪称胶质瘤中的 “恶魔”,其恶性程度极高,生长迅速,肿瘤内部常伴有坏死、出血,且具有极强的侵袭性,容易侵犯周围广泛的脑组织,并通过脑脊液循环发生远处转移。即便采用最积极的治疗手段,包括手术切除、术后同步放化疗以及辅助化疗等,胶质母细胞瘤患者的存活时间仍然较短,平均生存期仅为 1-2 年。对于复发的胶质母细胞瘤患者,其生存时间更是急剧缩短,通常只有 3 个月左右。
(二)影响生存时间的其他因素
除了胶质瘤的级别外,还有诸多因素会对患者的生存时间产生影响。
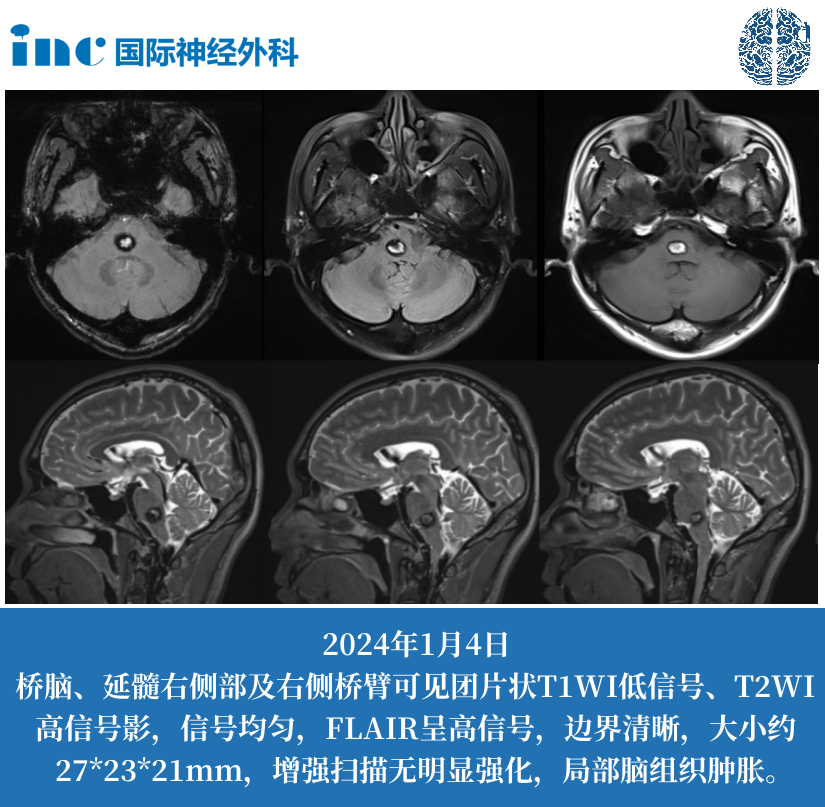
肿瘤的位置:肿瘤所处的位置至关重要。如果胶质瘤位于大脑的 “静区”,即对人体重要神经功能影响较小的区域,手术相对容易完整切除,且术后对患者神经功能的影响较小,患者的预后和生存时间相对较好。反之,若肿瘤位于脑干、丘脑等重要功能区,由于这些区域涉及呼吸、心跳、意识等关键生命功能,手术切除难度极大,稍有不慎就可能导致严重的神经功能障碍甚至危及生命,这类患者的预后往往较差,生存时间也会相应缩短。例如,脑干胶质瘤由于其特殊的解剖位置,手术难以彻底切除,多数患者的生存时间较短,中位生存期可能仅为 1-3 年。
治疗的及时性和有效性:早期诊断并及时接受规范治疗是提高胶质瘤患者生存时间的关键。一旦怀疑患有胶质瘤,应尽快进行全面检查,明确诊断,并制定个性化的治疗方案。及时有效的手术切除能够最大程度地减少肿瘤负荷,为后续的放疗、化疗等综合治疗创造有利条件。同时,放疗和化疗的方案选择、实施时机以及患者对治疗的耐受性和依从性等也会影响治疗效果和生存时间。例如,对于新诊断的胶质母细胞瘤患者,目前标准的治疗方案是手术切除后同步进行替莫唑胺化疗和放疗,再进行 6 个疗程的替莫唑胺辅助化疗,严格遵循这一治疗方案的患者,其生存期相较于未规范治疗的患者有显著延长。
患者的身体基础状况:患者自身的身体基础状况,如年龄、是否合并其他慢性疾病等,也与生存时间密切相关。一般来说,年轻、身体状况良好、没有严重基础疾病的患者,对手术、放疗、化疗等治疗手段的耐受性较强,能够更好地应对治疗过程中的不良反应,从而有更大的机会从治疗中获益,生存时间相对较长。相反,老年患者或合并有心脏病、糖尿病、肺部疾病等慢性基础疾病的患者,身体耐受性较差,治疗过程中可能更容易出现并发症,影响治疗的顺利进行,其生存时间往往较短。例如,一位 70 岁合并有严重心脏病的胶质瘤患者,在接受手术和化疗时,发生心血管意外的风险明显增加,可能无法耐受完整的治疗方案,进而影响其预后和生存时间。
四、胶质瘤延伸问答
胶质瘤患者在治疗后为什么容易复发?
胶质瘤细胞具有极强的侵袭性,它们如同树根一样,会向周围正常脑组织浸润生长,边界非常模糊。在手术过程中,很难将所有的肿瘤细胞完全切除干净,哪怕残留极少量的肿瘤细胞,在适宜的条件下,这些细胞就可能重新增殖,导致肿瘤复发。此外,胶质瘤细胞还具有高度的异质性,不同部位的肿瘤细胞在生物学特性、对治疗的敏感性等方面存在差异,这使得一些对常规治疗耐药的肿瘤细胞得以存活,成为复发的根源。而且,肿瘤微环境也为肿瘤细胞的复发提供了有利条件,肿瘤周围的血管、免疫细胞等因素相互作用,促进了残留肿瘤细胞的生长和增殖。
- 文章标题:胶质瘤指南:影像检查?遗传率?能活几年?
- 更新时间:2025-06-20 17:48:53

 400-029-0925
400-029-0925