在人体精密复杂的神经系统中,胶质瘤如同潜伏的 “暗礁”,悄无声息地侵蚀着生命的航道。这种起源于神经胶质细胞的原发性颅内肿瘤,凭借高度侵袭性与异质性的生物学特性,已成为中枢神经系统最常见且最具挑战性的恶性肿瘤之一。
了解胶质瘤在人体的具体生长部位以及患者的生存情况,不仅是医学研究者在实验室与临床间反复探索的核心课题,更是无数患者及其家属在漫长治疗过程中迫切想要抓住的 “生命线索”。不同脑区的功能特异性,决定了胶质瘤生长部位直接关联患者的神经功能损伤程度与预后质量:位于额叶可能导致认知障碍与情绪改变,累及脑干则会危及呼吸循环等生命中枢。接下来,我们将从神经解剖定位、肿瘤病理分级、分子生物学特征等多个维度,深入剖析胶质瘤的生长部位特点,以及影响患者生存期的各类因素。
一、胶质瘤的定义与起源
胶质瘤是起源于神经胶质细胞的肿瘤,神经胶质细胞在中枢神经系统中扮演着至关重要的角色,它们不仅为神经元提供支持和营养,还参与维持神经系统的内环境稳定。当这些细胞因基因突变等原因发生异常增殖时,就会形成胶质瘤。根据肿瘤细胞的形态和生物学特性,胶质瘤可以分为多种类型,如星形细胞瘤、少突胶质细胞瘤、室管膜瘤等,不同类型的胶质瘤在生长部位和临床特征上存在一定差异 。
二、胶质瘤的常见生长部位
(一)大脑半球
大脑半球是胶质瘤最为常见的生长部位,约占所有胶质瘤的 60% - 80%。大脑半球包括额叶、顶叶、颞叶和枕叶,每个脑叶的功能各不相同,因此胶质瘤发生在此处引发的症状也多种多样。
额叶:额叶是大脑的 “指挥官”,负责运动控制、语言表达、决策制定和情绪调节等重要功能。当额叶出现胶质瘤时,患者可能会出现肢体无力、运动障碍,例如一侧肢体活动不灵活、行走困难;语言表达方面,可能出现说话含糊不清、表达困难甚至失语;在认知和情绪上,患者可能变得淡漠、迟钝,或者情绪波动较大,容易出现焦虑、抑郁等症状。
顶叶:顶叶主要负责处理感觉信息,包括触觉、痛觉、温度觉以及空间位置觉等。顶叶的胶质瘤会导致患者出现感觉异常,如肢体麻木、疼痛,对物体的形状、质地等感知出现障碍。此外,还可能影响患者的空间定向能力,出现穿衣失用症,即患者无法正确地将衣服穿好,或者在空间中迷失方向。
颞叶:颞叶与听觉、语言理解、记忆等功能密切相关。颞叶胶质瘤患者可能出现听力下降、耳鸣等听觉症状;在语言方面,表现为语言理解困难,无法理解他人话语的含义;记忆障碍也是常见症状之一,患者可能对近期发生的事情记忆模糊,学习新知识的能力下降。
枕叶:枕叶是视觉中枢所在部位,枕叶的胶质瘤会严重影响患者的视觉功能,导致视力下降、视野缺损,患者可能会出现视物模糊、眼前黑影遮挡,或者看不到视野的某一部分,严重者甚至失明。
(二)深部脑结构
除了大脑半球,胶质瘤还可能生长在深部脑结构,这些部位位置隐蔽,手术难度大,且对神经功能影响显著。
基底节区:基底节区主要参与运动的调节和控制。此处的胶质瘤会导致患者出现运动障碍,如肢体震颤、肌张力增高或降低,表现为肢体僵硬或松弛,运动不协调,行走时步态异常。
丘脑:丘脑是感觉传导的重要中继站,同时也参与调节意识、睡眠和情绪等。丘脑胶质瘤患者会出现多种感觉障碍,如全身感觉减退或异常,还可能出现嗜睡、昏迷等意识障碍,以及情绪和精神状态的改变。
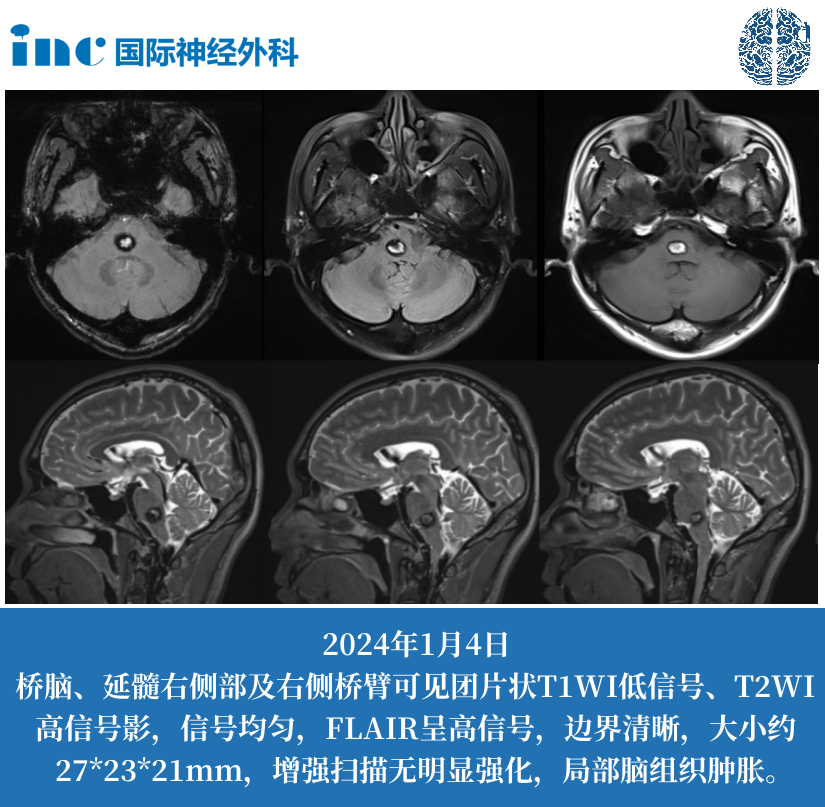
脑干:脑干是人体的 “生命中枢”,负责维持呼吸、心跳、血压等基本生命活动。脑干胶质瘤是最为凶险的类型之一,患者可能在早期就出现严重的症状,如吞咽困难、构音障碍、呼吸困难,还会伴有肢体瘫痪、眼球运动障碍等,病情进展迅速,预后较差。
(三)小脑
小脑主要负责维持身体平衡、协调肌肉运动。小脑胶质瘤患者会出现平衡失调,走路不稳,容易摔倒;还会出现共济失调,表现为肢体运动时动作笨拙、不准确,如指鼻试验阳性(患者无法准确用手指触碰自己的鼻尖) 。
(四)脑室系统
脑室系统内含有脑脊液,对脑组织起缓冲和营养作用。当胶质瘤发生在脑室系统时,会阻碍脑脊液的循环通路,导致颅内压升高,患者出现头痛、呕吐、视乳头水肿等症状。如果不及时处理,可能会引发脑疝,危及生命。
三、影响胶质瘤患者生存期的因素
(一)病理分级
世界卫生组织(WHO)将胶质瘤分为 Ⅰ - Ⅳ 级,病理分级是影响患者生存期的关键因素之一。
- Ⅰ 级胶质瘤:多为良性肿瘤,如毛细胞型星形细胞瘤,生长缓慢,边界相对清晰,通过手术全切,患者的预后较好,5 年生存率可达 90% 以上,部分患者甚至可以达到临床治愈,长期生存且不影响生活质量。
- Ⅱ 级胶质瘤:属于低级别胶质瘤,肿瘤细胞有一定的异型性,生长速度较 Ⅰ 级稍快。虽然手术可以切除大部分肿瘤,但术后容易复发。患者的 5 年生存率约为 60% - 70% ,复发后可能会向高级别胶质瘤转化,预后变差。
- Ⅲ 级胶质瘤:为间变性胶质瘤,肿瘤细胞异型性明显,生长活跃,容易侵犯周围脑组织。即使经过手术、放疗和化疗等综合治疗,患者的平均生存期也仅为 3 - 5 年,5 年生存率约为 30% - 40%。
- Ⅳ 级胶质瘤:以胶质母细胞瘤最为常见,是恶性程度最高的胶质瘤。肿瘤细胞生长迅速,侵袭性强,常伴有坏死和出血。患者的预后极差,未经治疗的患者生存期通常不超过 3 个月,即使接受规范的综合治疗,平均生存期也仅为 12 - 15 个月,5 年生存率不足 5%。
(二)肿瘤部位
如前文所述,不同生长部位的胶质瘤对患者生存期的影响差异显著。位于大脑半球相对 “静区”(功能相对不那么重要的区域)的胶质瘤,手术切除相对容易,对神经功能的损伤较小,患者的生存期相对较长;而生长在脑干、丘脑等重要功能区的胶质瘤,由于手术难度大,难以完全切除,且术后容易出现严重的并发症,因此患者的生存期较短 。
(三)患者年龄
年龄也是影响胶质瘤患者生存期的重要因素之一。一般来说,年轻患者的身体状况较好,对手术、放疗和化疗等治疗手段的耐受性更强,治疗效果相对较好,生存期也更长。而老年患者由于身体机能下降,常伴有多种基础疾病,对治疗的耐受性差,更容易出现并发症,因此生存期相对较短 。例如,对于胶质母细胞瘤患者,年龄小于 50 岁的患者平均生存期可能会比大于 65 岁的患者长 6 - 8 个月。
(四)治疗方式与规范程度
规范、合理的治疗方案是延长胶质瘤患者生存期的关键。手术是治疗胶质瘤的首选方法,尽可能地切除肿瘤组织可以减少肿瘤负荷,为后续的放疗和化疗创造条件。对于能够手术全切的胶质瘤,患者的预后明显优于部分切除或无法手术的患者。放疗和化疗可以进一步杀灭残留的肿瘤细胞,降低肿瘤复发的风险。近年来,随着精准医学和靶向治疗的发展,一些针对胶质瘤的新型治疗药物和方法不断涌现,为患者带来了新的希望。然而,如果治疗不规范,如手术切除不彻底、放疗和化疗的剂量和疗程不足等,都会影响治疗效果,缩短患者的生存期 。
(五)分子生物学特征
随着对胶质瘤研究的不断深入,越来越多的分子生物学标志物被发现与胶质瘤的发生、发展和预后密切相关。例如,异柠檬酸脱氢酶(IDH)基因突变在低级别胶质瘤和继发性胶质母细胞瘤中较为常见,具有 IDH 突变的患者预后相对较好;而 O6 - 甲基鸟嘌呤 - DNA 甲基转移酶(MGMT)启动子甲基化状态与胶质瘤对烷化剂化疗药物的敏感性有关,MGMT 启动子甲基化的患者接受替莫唑胺化疗的效果更好,生存期更长 。

四、胶质瘤相关问题延伸问答
(一)胶质瘤可以预防吗?
目前,由于胶质瘤的发病机制尚未完全明确,还没有确切有效的预防方法。但保持健康的生活方式,如均衡饮食、适度运动、避免接触有害物质(如电离辐射、某些化学致癌物)等,可能有助于降低患癌风险。此外,对于有胶质瘤家族史的人群,定期进行神经系统检查,有助于早期发现病变。
(二)得了胶质瘤一定会出现症状吗?
不一定。在胶质瘤的早期,肿瘤体积较小,对周围脑组织的压迫和侵犯不明显时,患者可能没有任何症状。随着肿瘤的逐渐生长,当影响到脑组织的正常功能或引起颅内压升高时,才会出现相应的症状。因此,定期进行体检,尤其是头部影像学检查(如磁共振成像 MRI),对于早期发现胶质瘤至关重要。
(三)胶质瘤治疗后还会复发吗?
胶质瘤具有较高的复发倾向,尤其是高级别胶质瘤。即使经过手术、放疗和化疗等综合治疗,肿瘤细胞也很难被完全清除,残留的肿瘤细胞会在一定条件下重新生长导致复发。低级别胶质瘤虽然生长缓慢,但也可能在术后数年甚至数十年后复发,且复发后可能会向高级别转化。因此,患者在治疗后需要定期复查,以便及时发现复发迹象并进行治疗。
- 文章标题:胶质瘤在哪个部位?能活多久?
- 更新时间:2025-06-15 02:13:24

 400-029-0925
400-029-0925