海绵窦区饱满是怎么回事?“海绵窦区饱满”是神经科医生在阅读头部CT或MRI影像报告时可能使用的描述性术语。它本身并非一个独立的疾病诊断,而是指在影像学检查中发现海绵窦这个特定区域显得比正常状态更“丰满”或“膨隆”的一种表现。这种影像学上的改变,如同一个警示信号,其背后可能隐藏着多种性质迥异的病理状况,需要医生像侦探一样层层剖析,找出根本原因。
海绵窦的复杂结构与核心功能
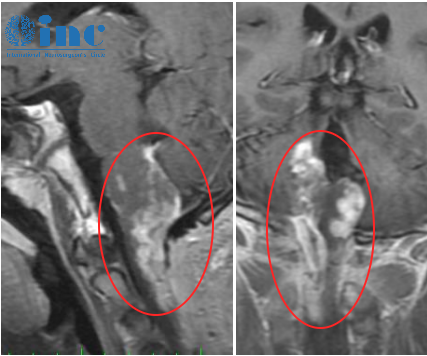
要想理解“饱满”意味着什么,首先要认识海绵窦本身。海绵窦并非一个空洞的“窦”,而是位于我们大脑中央蝶鞍两侧、由硬脑膜构成的不规则的复杂静脉腔隙。它的结构非常特殊,窦内不仅有重要的颈内动脉穿行,还被许多纤维小梁分隔成多个相互交通的小腔隙,血流速度相对缓慢。
更关键的是,海绵窦的外侧壁内,自上而下排列着动眼神经(Ⅲ)、滑车神经(Ⅳ)、外展神经(Ⅵ)以及三叉神经的第一支(眼支,Ⅴ1)和第二支(上颌支,Ⅴ2)。这些神经掌管着眼球的运动、眼睑的睁开以及面部的感觉。正因为如此,一旦海绵窦内部或周围发生病变导致其“饱满”或受压,这些神经功能往往会首当其冲受到影响,从而产生一系列特征性的症状,医学上称为“海绵窦综合征”。

“饱满”背后的常见病因探析
海绵窦区饱满的成因多种多样,主要可分为以下几大类。
炎症性病变
炎症是导致海绵窦区肿胀、饱满的常见原因之一。
特发性炎症最典型的代表是Tolosa-Hunt综合征(痛性眼肌麻痹综合征)。这是一种原因不明的非特异性炎症或肉芽肿,主要侵犯海绵窦区和眶上裂。患者往往表现为一侧眼球后剧烈的“咬痛”,数天后出现同侧眼肌麻痹(如上睑下垂、复视)。这类炎症性病变在影像上可看到海绵窦不规则扩大或饱满,但对肾上腺皮质激素(如泼尼松)治疗通常反应良好,症状可在短期内缓解。
感染性炎症如海绵窦血栓性静脉炎,常由面部、鼻窦或耳部的感染扩散引起。感染导致窦内血流瘀滞形成血栓,引发严重的炎症反应,表现为高热、头痛、眼球突出、结膜水肿以及多根眼动神经麻痹。这种情况非常危急,需要积极的抗感染和治疗血栓。
肿瘤性病变
各种良性或恶性肿瘤是导致海绵窦区饱满的另一大类原因,也是医生重点排查的方向。
脑膜瘤是较常见的类型。它可原发于海绵窦内的脑膜,也可由邻近部位(如蝶骨嵴、鞍结节)的脑膜瘤侵袭而来。肿瘤生长会导致海绵窦饱满,并包裹、压迫其中的神经和血管。在CT或MRI上,脑膜瘤通常表现为边界清楚的肿块,与硬脑膜广基相连,并可呈现均匀明显的强化。
表皮样囊肿是一种少见的先天性良性肿瘤。它起源于残留的表皮细胞,在海绵窦两层硬膜之间缓慢生长。因其内容物富含角化物,在CT上常呈低密度,在MRI的T1加权像上可为低信号或混杂信号,在DWI序列上弥散受限呈明显高信号,这是其重要的鉴别特征。
其他肿瘤如三叉神经鞘瘤、海绵状血管瘤,甚至远处转移来的恶性肿瘤,也都可能在海绵窦区占位,导致其饱满。
血管性病变
血管本身的问题同样会引发海绵窦区的形态改变。
颈动脉-海绵窦瘘是其中典型代表。通常由于头部外伤或自发性的颈内动脉海绵窦段破裂,导致动脉血直接流入海绵窦的静脉腔隙内。这使得窦内压力急剧增高,静脉血回流受阻,患者会出现搏动性眼球突出、颅内血管杂音(耳朵里听到“呼呼”的响声)、眼结膜血管严重迂曲扩张(红眼)以及眼肌麻痹等症状。通过血管造影(DSA)可以明确诊断。
此外,海绵窦段颈内动脉的动脉瘤也可能在影像上表现为海绵窦区的占位或饱满。
如何明确诊断与鉴别?
面对“海绵窦区饱满”的影像学描述和患者的临床症状,医生会像侦探一样,通过一系列检查来追溯根源。
详细的病史询问和神经系统检查是基础。医生会重点关注:症状是急性发作还是缓慢进展?是否有疼痛?疼痛的性质和部位?具体是哪几根颅神经受累?有无视力下降、眼球突出?近期有无感染或外伤史?这些信息能为病因提供重要线索。
影像学检查是定位和定性的关键。
•头颅MRI(磁共振成像)平扫+增强是最核心的检查手段。它能清晰地显示海绵窦的解剖结构、饱满的程度、病变的范围及其与周围神经血管的关系。不同病变在MRI上可能有不同的信号特征和强化方式,有助于鉴别诊断。
•CT血管成像(CTA)或磁共振血管成像(MRA)在怀疑血管性病变(如动脉瘤、动静脉瘘)时非常有价值,可以无创地评估颈内动脉的情况。
•数字减影血管造影(DSA)是诊断血管性病变的“金标准”,特别是对于颈动脉-海绵窦瘘,它不仅能确诊,还能同时进行血管内栓塞治疗。
有时,腰椎穿刺检查脑脊液对于鉴别感染性或炎症性疾病也有帮助。
主要治疗路径与原则
治疗方案完全取决于导致“饱满”的根本原因。个体化的精准治疗是核心原则。
对于炎症性疾病,如Tolosa-Hunt综合征,大剂量肾上腺皮质激素是首选治疗方法,通常能迅速缓解疼痛和神经功能缺损。对于感染性血栓性静脉炎,则需要足量、足疗程的敏感抗生素,并可能联合抗凝治疗。
对于肿瘤性疾病,需根据肿瘤的性质、大小和症状制定策略。
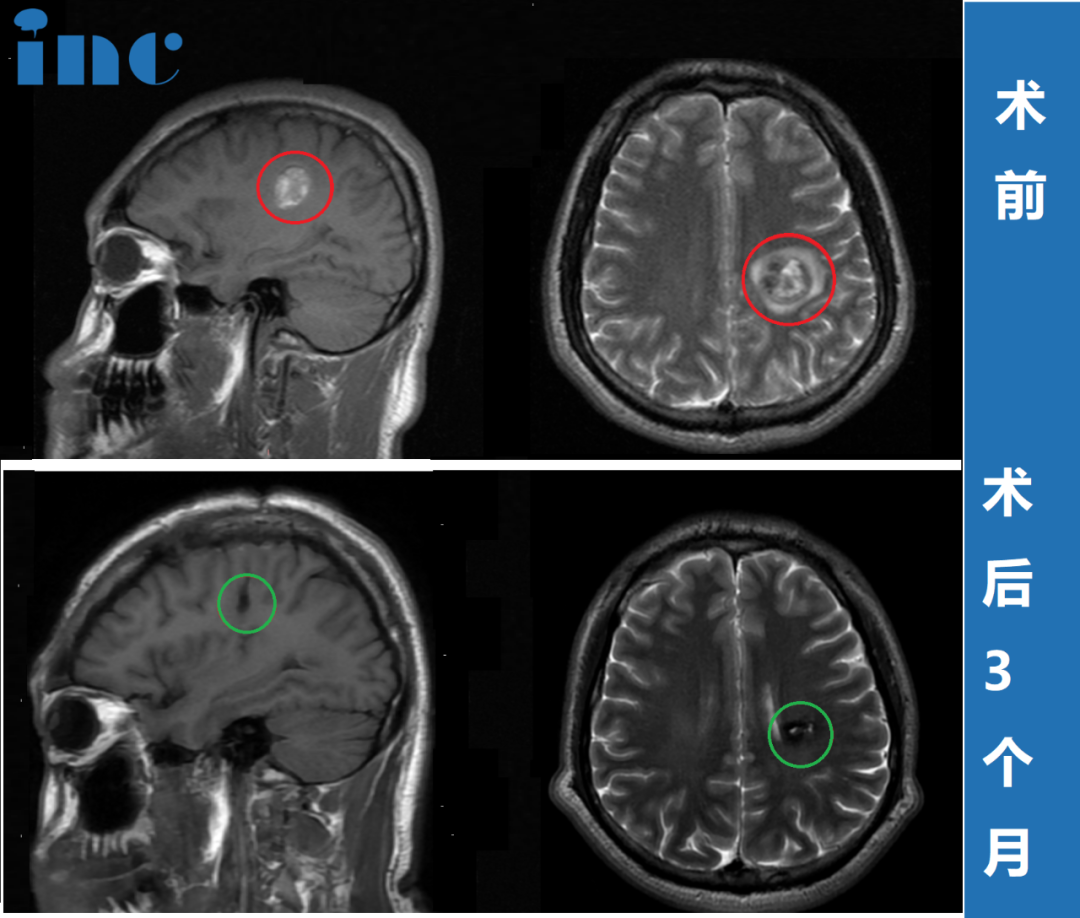
•手术切除是多数良性肿瘤(如脑膜瘤、表皮样囊肿)的主要治疗方式。但由于海绵窦区神经血管结构复杂,手术风险高,目标是在保护神经功能的前提下,尽可能多地切除肿瘤。
•立体定向放射外科(如伽马刀)对于术后残留、复发的小型肿瘤或不宜手术的患者是一个重要的选择,可有效控制肿瘤生长。
•定期随访观察适用于偶然发现、体积小、无症状或症状轻微的良性肿瘤。
对于血管性疾病,血管内介入栓塞治疗已成为颈动脉-海绵窦瘘和某些动脉瘤的首选治疗方法。该方法通过导管将栓塞材料送到病变部位,堵塞瘘口或动脉瘤,创伤小且效果确切。
常见问题解答(FAQ)
1.体检发现海绵窦区饱满,但没有任何症状,需要处理吗?
这通常被称为“偶然发现”。首先不要过度焦虑。这种情况确实可能存在,例如某些正常的解剖变异或静止的良性病变。但是,必须高度重视。您需要尽快携带影像资料咨询神经内科或神经外科的医生。医生会结合影像的详细特征(如病变的形态、边界、信号等),建议是立即进行进一步检查(如增强MRI)还是定期(如3-6个月后)复查随访。切勿因无症状而掉以轻心。
2.海绵窦区饱满引起的头痛和眼肌麻痹,治疗后能恢复吗?
恢复程度与病因和神经受损的严重程度及持续时间密切相关。对于炎症(如Tolosa-Hunt综合征)或血管性病变(如颈动脉-海绵窦瘘)等可逆性因素,一旦病因得到有效解除,疼痛和神经功能有较大可能获得显著改善甚至完全恢复。而对于肿瘤压迫造成的神经损伤,如果神经仅是受压而未被浸润,手术解除压迫后功能也可能恢复;但如果神经已长期受压或受肿瘤浸润损伤严重,恢复可能会不完全。早诊断、早干预是获得良好预后的关键。
3.诊断海绵窦区病变,为什么医生有时会建议做血管造影(DSA)?
虽然CTA和MRA能提供很多血管信息,但数字减影血管造影(DSA)仍然是诊断脑血管疾病的“金标准”,尤其在怀疑颈动脉-海绵窦瘘、动脉瘤或血管畸形时。DSA能提供动态的、高分辨率的血管影像,清晰显示血流动力学情况(如动静脉瘘的瘘口位置、大小、流速等)。更重要的是,它不仅是诊断工具,还是一个治疗平台,可同期进行血管内介入治疗。医生建议做DSA,通常是为了获得最准确的诊断信息,为可能需要的精准治疗做准备。
总而言之,“海绵窦区饱满”是一个需要认真对待的影像学警示。其背后可能隐藏着从炎症、感染到肿瘤、血管病等多种病理过程。正确的诊断依赖于详细的临床评估和针对性的影像学检查,而成功的治疗则源于对病因的精准干预和多学科团队的协作。如果您或您的家人遇到此类问题,最关键的一步是及时寻求专业神经科医生的帮助。
- 文章标题:海绵窦区饱满是怎么回事?
- 更新时间:2026-02-11 14:47:09

 400-029-0925
400-029-0925