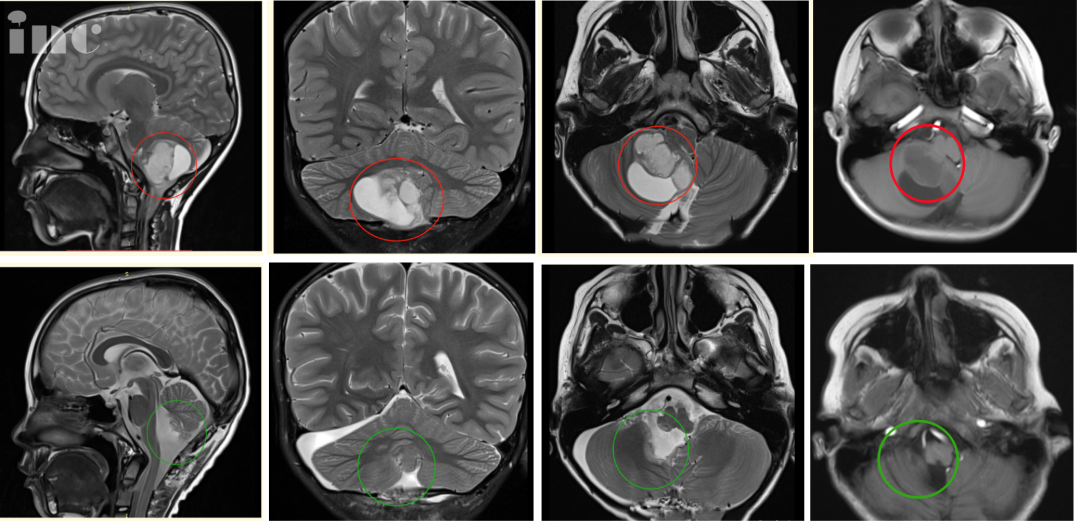
海绵窦区条带状和片状高密度影是肿瘤吗?不一定是。在CT(计算机断层扫描)或磁共振成像(MRI)报告中看到“海绵窦区条带状和片状高密度影”这个描述,很多人会立刻联想到肿瘤。但实际上,这只是一种影像学上的描述性语言。它就像侦探在现场发现的一个“痕迹”,这个痕迹本身不是最终结论。它可能指向多种情况,包括血管问题、炎症、甚至是正常的解剖变异。关键在于,这个“高密度影”背后的具体原因是什么,需要结合其他影像特征和临床信息来综合判断。简单地将它与肿瘤划等号,是不准确且可能增加不必要的焦虑。

什么是海绵窦?为什么这个区域如此重要?
要理解这个影像发现的意义,我们首先得弄明白“海绵窦”是个什么地方。你可以把它想象成头颅深处一个非常关键、结构复杂的“交通枢纽”。它位于我们大脑中央,蝶鞍(垂体窝所在处)的两侧。这个区域之所以叫“海绵窦”,是因为其内部有大量像海绵一样交织的静脉腔隙。
它的“重要性”体现在哪几个方面呢?
首先,它是重要的静脉通道。大脑和眼眶的一部分血液需要通过它回流。其次,它是个“神经走廊”。好几对掌管我们眼球运动、面部感觉的重要脑神经(比如动眼神经、滑车神经、三叉神经眼支等)都从这里穿过。最后,颈内动脉有一段重要的行程就穿行在海绵窦内部。正因为结构如此复杂且关键,这个区域一旦出问题,比如长了东西、发了炎或者血管堵了,症状就会非常明显,通常表现为眼睛活动受限、复视、面部疼痛或麻木等。
在CT上,为什么会出现“高密度影”?
CT成像的基本原理是利用X射线穿透人体。不同组织对X射线的吸收能力不同,这在图像上就表现为不同的“密度”,通常用“CT值”来衡量。密度高的组织(比如骨骼、钙化、急性出血)在图像上显示为白色或浅色,称为“高密度影”。密度低的组织(比如脂肪、空气)则显示为黑色。
那么,海绵窦区出现条带状或片状的高密度影,可能意味着该区域存在比正常软组织或血液密度更高的物质。这为我们缩小病因范围提供了第一条线索。常见的可能性包括:含钙化的病变、急性期出血、血管的异常膨大(动脉瘤)伴血栓形成,或者一些富含细胞的肿瘤。
哪些疾病可能导致这种影像表现?
海绵窦区出现异常高密度影,背后可能对应着一系列不同的疾病。我们可以把它们归为几个大类来看,这样思路会更清晰。
第一类:血管性问题——这是非常常见的原因。
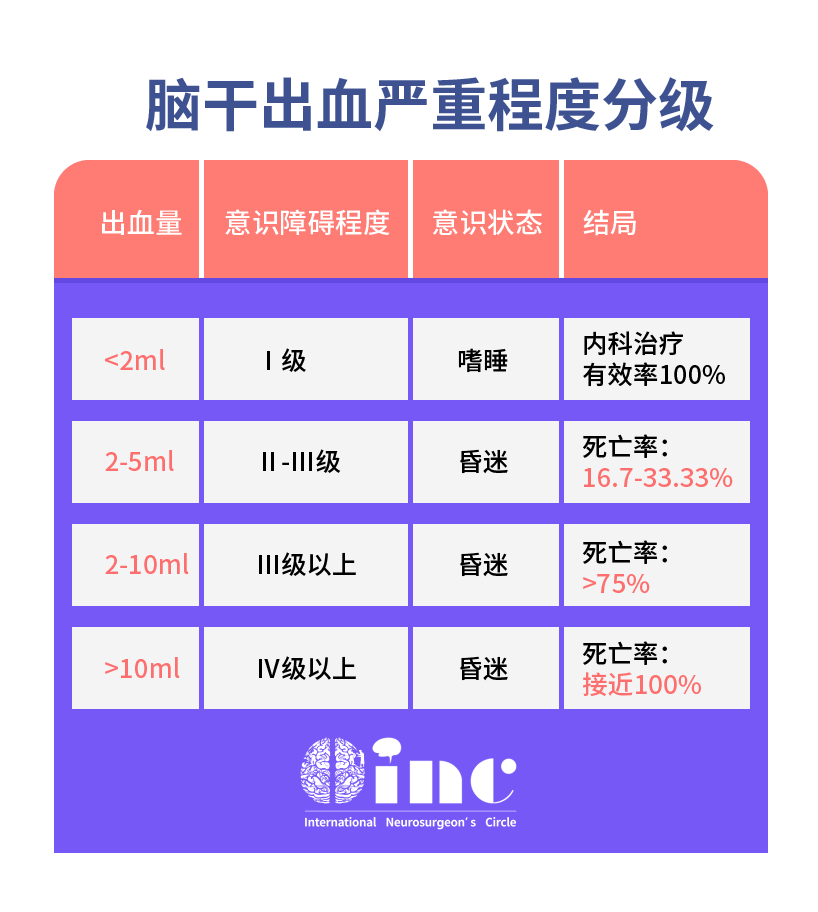
1.海绵窦血栓形成(CST):这是指海绵窦内的静脉血管被血栓堵塞了。在CT平扫(不打造影剂)上,急性期的血栓有时可表现为海绵窦区的条状或三角形高密度影,我们称之为“致密三角征”。这通常是感染(如面部、鼻窦的炎症蔓延)或高凝状态导致的。患者往往起病急,伴有高热、头痛、眼球突出、眼球活动障碍等症状。
2.颈内动脉海绵窦段动脉瘤:当穿过海绵窦的颈内动脉局部像吹气球一样膨出,就形成了动脉瘤。如果动脉瘤内有血液湍流形成血栓,或者瘤壁发生钙化,在CT平扫上就可能表现为海绵窦区的圆形、椭圆形或条状的高密度或混杂密度影。这是需要高度警惕的情况,因为它有破裂出血的风险。
第二类:肿瘤性病变——这也是大家最关心的一类。
1.脑膜瘤:海绵窦区是脑膜瘤的好发部位之一。大约10%-15%的颅内脑膜瘤会侵犯海绵窦。部分脑膜瘤内可以发生钙化,尤其在CT上表现为均匀的高密度或稍高密度影。磁共振对于判断脑膜瘤与周围神经血管的关系更有优势。
2.神经鞘瘤:起源于穿过海绵窦的神经鞘膜,最常见的是三叉神经鞘瘤。这类肿瘤本身密度或信号可能不均匀,如果伴有瘤内出血或钙化,也可呈现高密度改变。
3.其他肿瘤转移或侵犯:鼻咽癌、垂体瘤等邻近部位的恶性肿瘤可以直接侵犯海绵窦。某些远处癌症(如肺癌、乳腺癌)也可能转移到这个区域。转移瘤通常形态不规则,但单纯从平扫CT的一个“高密度”特征很难直接定性。
第三类:炎症与感染性病变。
1.Tolosa-Hunt综合征:这是一种原因不明的非特异性炎症,主要累及海绵窦和眶上裂。其病变本质是肉芽肿性炎症。在CT上可能表现为海绵窦区的软组织影,有时密度略高。它的典型特点是激素治疗有效,但诊断需要排除其他所有可能。
2.侵袭性真菌感染:比如毛霉菌病,多见于糖尿病控制不佳或免疫力低下的患者。真菌感染具有侵袭血管的特性,可迅速导致海绵窦血栓形成和组织坏死,影像上表现复杂,可能混合了炎症、血栓和出血的征象。
第四类:其他罕见情况。
这包括海绵窦区的血管畸形、海绵状血管瘤(注意,这是一种血管畸形,并非真正的肿瘤),甚至是一些解剖结构的正常变异。比如,非常粗大或迂曲的静脉血管,在某些切面上也可能被误认为是异常高密度影。
仅凭CT平扫高密度影能确诊吗?接下来该怎么办?
答案是:几乎不可能。CT平扫发现只是一个“警报”或“线索”。它告诉我们“这里有异常”,但很难确切地说“这是什么”。影像科医生和临床医生需要像破案一样,收集更多证据。
1.必须进行增强扫描。
无论是CT还是磁共振,平扫之后的“增强扫描”是至关重要的下一步。通过静脉注射造影剂,我们可以观察病变的血供情况。是均匀强化?还是不强化?或是边缘环形强化?这能极大地区分不同性质的病变。例如,富血供的脑膜瘤通常会显著均匀强化;而血栓可能不强化或仅边缘轻度强化。
2.磁共振成像(MRI)是不可或缺的工具。
对于海绵窦这个软组织对比度要求极高的区域,磁共振的优势远大于CT。它能从多个序列(如T1加权像、T2加权像、弥散加权成像DWI等)、多个角度(横断面、冠状面、矢状面)来显示病变。磁共振能更清晰地显示病变与颈内动脉、脑神经的关系,能更好地判断肿瘤是起源于海绵窦内,还是从外部侵犯进来的。对于判断血栓的新旧、肿瘤的质地(软硬)也更有帮助。
3.“影像联合临床”是金标准。
任何影像发现都不能脱离患者的实际情况。医生一定会仔细询问并检查:
•有什么症状?是突发的剧烈头痛、眼痛、发烧(提示感染/血栓),还是缓慢进展的眼球活动不灵活、视力下降、面部麻木(提示肿瘤或慢性炎症)?
•有什么既往病史?患者是否有糖尿病、鼻窦炎、头部外伤史,或其他部位的肿瘤病史?
•血液检查结果如何?炎症指标(如白细胞、C反应蛋白)是否升高?凝血功能是否异常?
《中华放射学杂志》曾在一篇关于海绵窦区病变的鉴别诊断综述中指出,单纯依靠一种影像模态做出诊断的误诊率超过30%。而结合增强磁共振、患者的临床表现及实验室检查,能将诊断准确率提升至85%以上。因此,当看到报告上的这个描述时,最理性的做法是带着影像资料和报告,咨询神经外科、神经内科或眼科医生,由他们来整合所有信息,制定下一步的诊疗计划。
如果考虑是肿瘤,治疗原则是什么?
如果经过一系列检查,最终倾向考虑海绵窦区的病变是肿瘤(如脑膜瘤、神经鞘瘤),治疗策略的制定就变得非常审慎和个体化。治疗的目标是在尽可能保护神经功能的前提下,控制或切除肿瘤。
1.手术切除:仍然是许多病例的首选。
对于有症状、且在持续生长的肿瘤,手术常常是首选方案。但由于海绵窦区神经血管结构异常复杂,手术被公认为是神经外科领域难度最高的手术之一,风险很高。手术的目标通常是“最大程度的安全切除”,而非不顾一切地“全切”。为了保护重要的神经和血管,有时会有意残留一部分与神经血管粘连紧密的肿瘤。近年来,随着术中神经导航、神经电生理监测、内镜技术等的发展,手术的安全性和精确性已大幅提高。一份基于中国多家神经外科中心的数据分析显示,对于海绵窦脑膜瘤,在有经验的中心,神经功能保留率已从十年前的约65%提升至目前的85%以上。
2.立体定向放射外科治疗:一种重要的非手术选择。
对于体积较小(通常小于3厘米)、或者手术后残留的肿瘤,立体定向放射外科(如伽玛刀、射波刀)是一种非常有效的治疗手段。它通过将高剂量的射线精确聚焦于肿瘤靶区,像“隐形手术刀”一样摧毁肿瘤细胞,而对周围正常组织的损伤很小。它尤其适用于手术风险高、或患者不愿接受开颅手术的情况。多项长期随访研究证实,对于海绵窦区的良性肿瘤,放射外科的局部控制率(即肿瘤不继续生长)可达90%左右。
3.定期观察随访。
对于偶然发现、体积很小、没有引起任何症状、且影像学特征高度提示为生长缓慢的良性肿瘤(如某些小型神经鞘瘤),另一种合理的策略就是“积极监测”。即定期(如每半年或每年)复查磁共振,观察肿瘤的变化。如果肿瘤保持稳定,就继续观察;如果发现它明显生长,再启动治疗也不迟。这避免了许多不必要的治疗风险。
哪些因素会影响患者的预后?
患者的最终恢复情况,取决于一个复杂的“组合因素”,而不仅仅是肿瘤是否被切干净。
•病变的原始性质是根本。一个良性的、生长缓慢的脑膜瘤和一个高度恶性的转移瘤,预后是天壤之别。良性病变通过手术或放疗,很多患者可以获得长期控制,甚至治愈。
•诊断和治疗是否及时至关重要。在肿瘤较小、尚未对神经造成不可逆损伤时就进行处理,效果通常好于肿瘤巨大、已经把神经严重压迫变形之后。
•治疗团队的经验和技术水平是重要保障。正如前文所述,在这个区域手术,医生的经验直接关系到神经功能的保留程度。
•患者自身的整体健康状况是基础。年轻的、身体状况好的患者,对治疗的耐受性和恢复能力通常更强。
FAQ:关于海绵窦区高密度影,你最关心的几个问题
Q1:体检CT偶然发现海绵窦区有高密度影,但我没有任何不舒服,需要紧张吗?
A:不必过度紧张,但必须重视。这种情况确实可能只是正常的静脉变异或无害的钙化灶。然而,鉴于该区域的重要性,建议携带CT资料咨询神经外科或神经内科医生。医生通常会建议你做一个磁共振平扫+增强检查来明确性质。如果磁共振确认是良性静止的病变,可能只需定期观察。
Q2:如果确诊是海绵窦脑膜瘤,一定要开刀吗?
A:不一定。治疗方案需要综合肿瘤大小、生长速度、症状以及您的年龄和身体状况来决定。对于小的、无症状的、未生长的肿瘤,可以选择定期观察。对于有症状或正在生长的肿瘤,手术和立体定向放射外科都是有效的选择。医生会与您详细讨论每种方案的利弊。
Q3:海绵窦区手术后,最常见的后遗症是什么?如何康复?
A:最常见的是暂时或永久性的眼球活动障碍(导致看东西重影)、眼睑下垂或面部感觉麻木。这是因为手术中神经受到牵拉或干扰。术后康复包括:对于复视,可能佩戴棱镜眼镜或进行眼肌训练;对于面部麻木,需注意保护角膜(可滴用人工泪液),防止因感觉迟钝导致角膜受伤。神经功能恢复可能需要数月时间,部分患者可完全恢复。
Q4:这个病会遗传给下一代吗?
A:绝大多数海绵窦区的病变(如脑膜瘤、神经鞘瘤、血栓等)都是散发的,没有明确的遗传性。只有极少数情况,如神经纤维瘤病等遗传综合征患者,其发生神经鞘瘤的风险会显著增高。但这属于特定遗传病,并非普通的海绵窦病变。
总而言之,“海绵窦区条带状和片状高密度影”是一个需要专业解读的影像征象,它本身不是一个疾病诊断。从常见的海绵窦血栓、动脉瘤,到各种肿瘤和炎症,都可能呈现这一表现。面对这样的报告,最关键的一步是避免自行揣测和恐慌,而是进行系统性的影像学评估(特别是磁共振增强扫描)并结合临床症状来明确病因。现代医学对于该区域的病变已有多种成熟的诊疗策略,无论是手术、放射外科还是定期观察,目标都是在控制病变的同时,最大限度地保护宝贵的神经功能。精准的诊断和个体化的治疗选择,是应对这一复杂区域问题的核心所在。
- 文章标题:海绵窦区条带状和片状高密度影代表什么?
- 更新时间:2026-02-25 14:25:17

 400-029-0925
400-029-0925