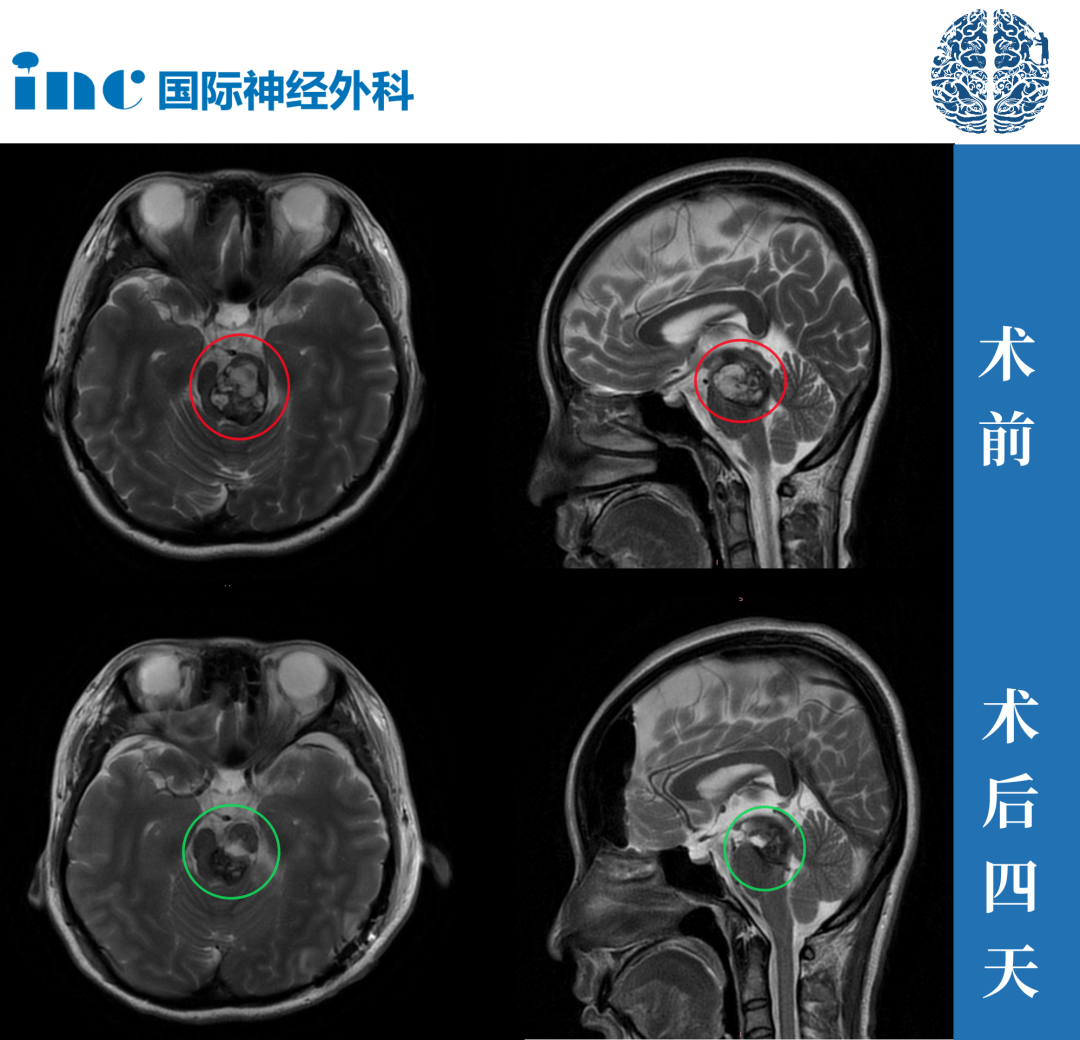
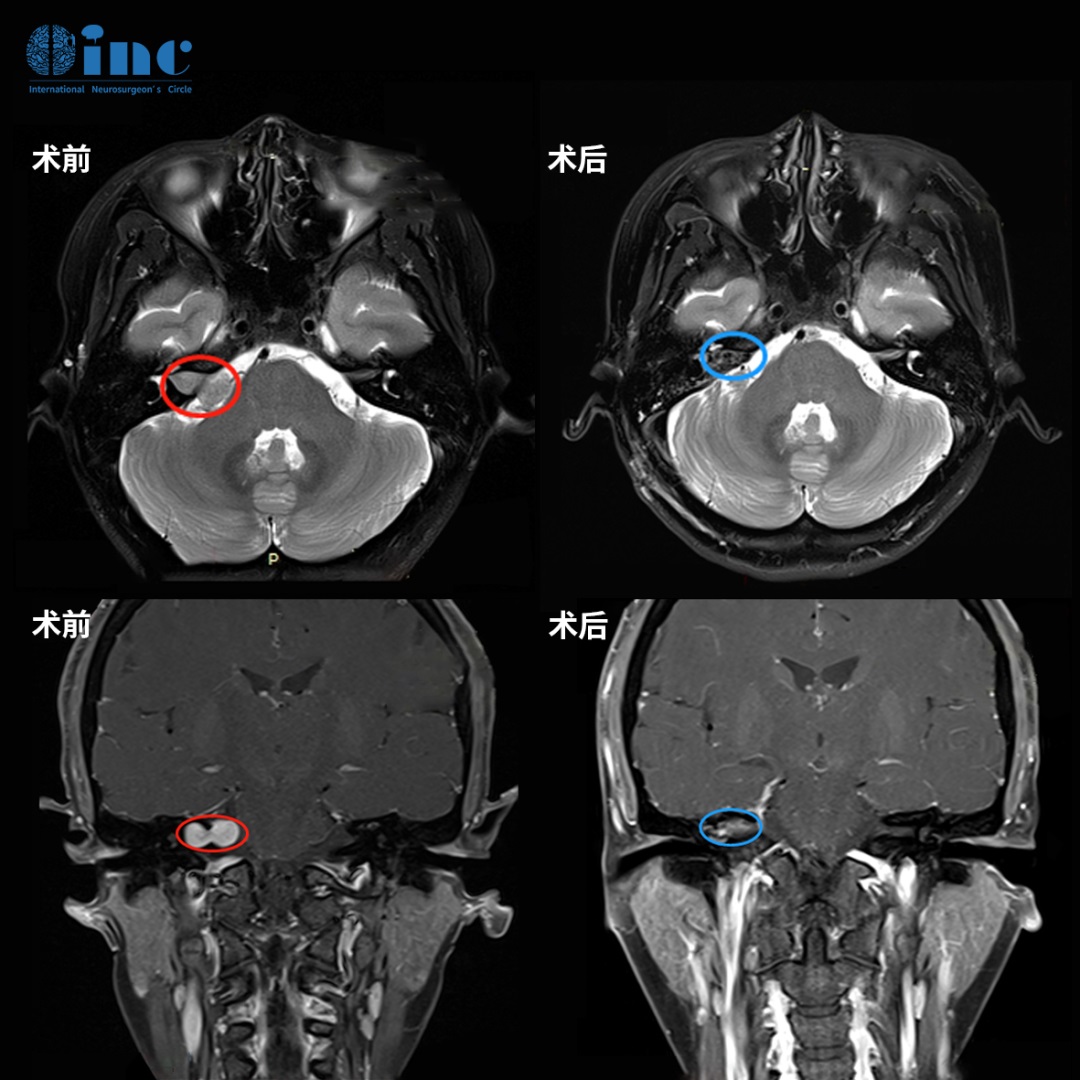
恶性胶质瘤免疫治疗的耐药机制,PD1、CTLA-4等免疫检查点控制剂业已在具有微卫星不稳定的实体肿瘤(如晚期黑色素瘤、非小细胞肺癌)的治疗中成为标准方案,但对中枢神经系统肿瘤...
恶性胶质瘤免疫治疗的耐药机制,PD1、CTLA-4等免疫检查点控制剂业已在具有微卫星不稳定的实体肿瘤(如晚期黑色素瘤、非小细胞肺癌)的治疗中成为标准方案,但对中枢神经系统肿瘤的免疫治疗效果并不理想,主要是由于脑肿瘤的免疫治疗耐药机制。
目前常用的抗原靶点已在上文详细阐述,此处不再赘述,具体免疫治疗效果尚待大规模临床试验的验证。事实上,胶质瘤在免疫治疗的不同阶段对抗免疫治疗的机制不完全相同,但均与其生存微环境密切相关。对免疫耐药机制研究应重点关注肿瘤细胞与宿主微环境的相互作用,而对免疫耐药机制进一步理解也势必推动更多合适治疗策略的开发。
提示:本文内容来自网络用户投稿,仅供参考,不做为诊断依据,任何关于疾病的建议都不能替代执业医师的诊断。请以医生诊断为准,不代表本站同意其说法,请谨慎参阅,本站不承担由此引起的任何法律责任。
- 文章标题:恶性胶质瘤免疫治疗的耐药机制
- 更新时间:2023-03-26 23:28:58
-
颞下窝肿瘤究竟是哪种癌症呢?实际上,绝大多数颞下窝区域的恶性肿瘤并非原发癌,而...
2026-02-10 11:21:19
-
垂体瘤左侧海绵窦区残留是什么意思?手术很成功,但医生却说肿瘤有残留。这五个字背...
2026-02-09 14:36:45
-
鞍区占位性海绵窦血管瘤是什么意思?严重吗?手术室里,无影灯下,医生们正凝神屏息...
2026-02-09 14:02:12
-
鞍区右侧海绵窦垂体腺瘤严重吗?怎么办?临床上,垂体腺瘤一旦侵犯海绵窦,治疗难度...
2026-02-09 13:46:35
-
鞍区软骨肉瘤会引起海绵窦受累吗?颅底深处看似不起眼的肿瘤,却能通过精确的解剖路...
2026-02-09 11:57:34
-
颅内脑肿瘤是神经外科常见的肿瘤疾病,主要来自颅内各种组织的原发性颅内肿瘤。越来...
2022-02-24 10:55:00
-
脑干海绵状血管瘤是一种少见且严重的血管疾病。其预后取决于多种因素,包括瘤体的大...
2024-03-27 18:10:28
-
颅咽管瘤是囊肿的一种吗?还是由囊肿引起的吗?颅咽管瘤并不是囊肿,也不是由囊肿引起...
2024-11-12 17:08:41
-
3cm脑海绵状血管瘤会发展为脑萎缩吗?脑海绵状血管瘤(Cerebral Cavernous Malformation, CCM)是一种...
2024-10-24 17:24:33
-
松果体脑肿瘤是一种少见的神经系统疾病,常常会导致一系列严重的症状。该病常常被误...
2023-10-30 16:26:06
-
术中超声波不足。与术中磁共振相比,术中超声提供了一种更加通用、经济、高效的成像...
2021-11-08 17:08:35
-
斜坡脊索瘤的治疗方法?能治好吗?斜坡脊索瘤的治疗方法通常包括手术、放疗和化疗。...
2023-07-12 16:20:11
-
大脑海绵状血管瘤dwi表现?大脑海绵状血管瘤是一种常见的脑血管异常,通常通过磁共振...
2024-10-21 16:05:27
-
脑海绵状血管瘤的症状因其位置、大小和生长速度等因素而异。以下是脑海绵状血管瘤常...
2023-06-26 10:54:08
-
右侧顶叶脑膜瘤钙化可能是什么病?右侧顶叶脑膜瘤钙化是一种指在右侧顶叶区域形成的...
2023-10-12 18:14:42
-
脊索瘤做完手术能治愈吗?脊索瘤做完手术是否能治愈以及是否会复发,取决于多种因素...
2024-03-18 19:14:15
-
男性颅咽管瘤术后有性功能吗?颅咽管瘤是一种起源于胚胎期颅咽管残余上皮细胞的肿瘤...
2024-05-13 16:03:42
-
纤维性脑膜瘤是什么原因引起的?纤维性脑膜瘤是一种常见的脑膜瘤,其发生原因尚未完...
2024-12-17 10:07:47
-
颅内血管瘤形成原因?颅内血管瘤是一种脑血管的异常病变,其形成是一个复杂的过程,...
2025-01-09 16:22:55
-
脑干胶质瘤没有根治吗 脑干胶质瘤无法根治,治疗的难度比较大。 目前,放射线照射是...
2023-04-09 13:46:40
-
儿童脑干胶质瘤是一种恶性肿瘤,位于脑干区域,可能对整个身体的功能产生严重影响。...
2023-06-30 14:28:58
-
颅内软骨肉瘤是一种少见的颅内肿瘤,通常起源于颅内软骨组织。颅内软骨肉瘤有什么表...
2024-06-20 13:58:23
-
颅咽管瘤造釉细胞型更容易复发 颅咽管瘤釉细胞型可能复发。釉细胞瘤切除术后,复发...
2022-12-12 15:28:59
-
右侧脑顶部脑膜瘤手术风险 右顶部脑膜瘤手术一般风险比较小,但也有危及生命的可能...
2023-02-21 16:07:07
-
脊髓室管膜瘤二级20年不复发?脊髓室管膜瘤是一种常见的中枢神经系统肿瘤,通常发生...
2023-09-20 11:33:20


 400-029-0925
400-029-0925