垂体瘤左侧海绵窦区残留是什么意思?手术很成功,但医生却说肿瘤有“残留”。这五个字背后,是神经外科最为复杂的治疗决策平衡。垂体瘤术后发现左侧海绵窦区残留,是指医生在切除垂体瘤后,通过影像学检查(如MRI)发现肿瘤在左侧海绵窦区域仍有部分残余。
这通常不是因为手术失误,而是因为海绵窦区解剖结构复杂、风险高,有时为保护重要神经血管结构而做出的理性选择。
我们会从海绵窦的解剖特点、残留发生机制、诊断标准和治疗策略等多个维度,全面解析这一临床现象。

海绵窦区解剖结构与肿瘤残留的关系
海绵窦是位于蝶鞍两侧的复杂静脉腔隙,堪称颅底最危险的“交通枢纽”。我们可以将其理解为一条高度密集的神经血管走廊。
这条走廊内通行着颈内动脉和动眼神经、滑车神经、外展神经及三叉神经眼支等重要结构。这些神经负责眼球运动和面部感觉,损伤任何一条都会严重影响生活质量。
垂体瘤恰恰倾向于向这个区域侵袭。研究发现,海绵窦内侧壁是天然薄弱点,它仅由单层硬脑膜构成,不像其他壁那样具有更厚的双层组织。
这种解剖特点使得肿瘤很容易突破这层“薄墙”进入海绵窦腔隙。更复杂的是,垂体瘤是良性肿瘤,但其侵袭行为却类似恶性,这一矛盾现象与海绵窦的特殊解剖结构密切相关。
肿瘤残留的判断标准与诊断方法
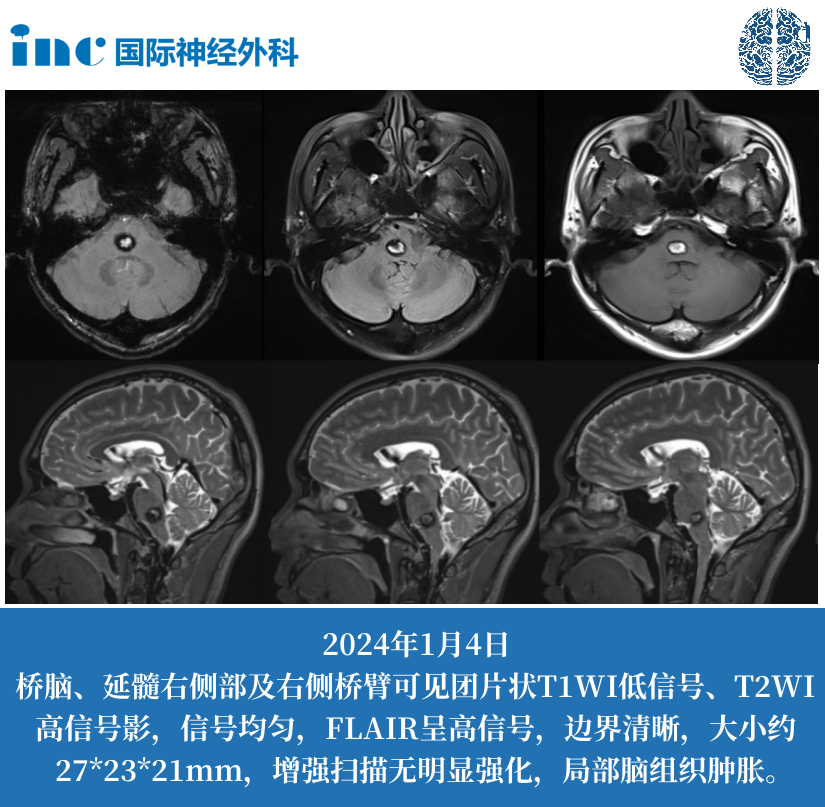
放射影像学评估是诊断垂体瘤术后残留的黄金标准。根据临床规范,垂体瘤残留通常定义为手术后3天内MRI复查发现明确的肿瘤残余。
在MRI报告上,完全切除表现为肿瘤区域被正常垂体组织或术后填充物替代,无异常强化信号。而部分残留则显示为边界清晰的结节或片状强化灶。
Knosp分级系统是目前最广泛接受的术前评估工具。它通过肿瘤与颈内动脉海绵窦段的位置关系来预测侵袭可能性:
•0级:肿瘤位于两侧颈内动脉内侧切线内侧
•1级:肿瘤位于内侧切线和颈间线之间
•2级:肿瘤位于颈间线和外侧切线之间
•3级:肿瘤扩展至外侧切线外侧
•4级:肿瘤完全包裹颈内动脉
一般认为,Knosp 3-4级才能真正定义为海绵窦受侵犯。这一分级系统不仅预测侵袭可能性,也是手术缓解的预后指标。
除了影像学标准,内分泌学评估同样重要。对于功能性垂体瘤,术后相关激素水平未降至正常范围,也提示可能存在肿瘤残留。
垂体瘤残留的常见原因与发生机制
垂体瘤术后出现海绵窦区残留并非手术失败,而是基于一系列解剖和肿瘤生物学因素的理性结果。
肿瘤的侵袭性生长是首要原因。当肿瘤巨大,向蝶窦内、鞍上、额叶底部或鞍旁侵袭时,无论经鼻蝶还是开颅手术,都难以一期全切肿瘤。
特别是肿瘤包绕海绵窦内颈内动脉的情况下,由于无法充分暴露和直视肿瘤,为保护这一关键血管,外科医生常会有意保留部分附着紧密的肿瘤。
肿瘤本身的生物学特性也影响切除程度。质地坚韧或血管丰富的肿瘤会导致手术视野差,增加全切难度。从分子机制看,侵袭性垂体瘤高表达基质金属蛋白酶(MMP-2和MMP-9),这些酶能降解细胞外基质,促进肿瘤侵袭。
研究还发现,垂体腺瘤的肿瘤微环境在侵袭过程中扮演重要角色。肿瘤相关巨噬细胞是垂体腺瘤中最常见的免疫细胞,它与肿瘤的大小、增殖以及最重要的侵袭性特征密切相关。
手术决策的权衡同样关键。面对海绵窦内肿瘤,医生必须在“最大程度切除”和“保护神经血管功能”之间取得平衡。这种权衡是基于肿瘤生物学行为和治疗目标的理性决策。
临床治疗策略与个体化选择
面对垂体瘤左侧海绵窦区残留,临床医生有一套个体化的治疗策略。决策取决于肿瘤类型、残留体积、位置以及与关键结构的关系。
主动监测是一种合理选择。特别是对于无功能性垂体瘤术后残留,如果肿瘤稳定,定期随访MRI是可接受的方案。研究发现,海绵窦内非分泌性腺瘤术后残留肿瘤的2年和5年再生长率分别为30%和70%。
立体定向放疗在小到中等体积残留中表现出色。根据残留体积和位置,剂量方案需要精准个体化:
•对于微小残留(<1cm³),14-16Gy单次照射可使5年控制率达90%
•中等残留(1-3cm³)可能需要16-18Gy单次或25-30Gy/5次分割照射
•大残留(>3cm³)更适合25-30Gy/5次分割照射
再次手术的价值取决于肿瘤特征。当残留肿瘤与视神经有足够距离(如2-3毫米),再次手术可以缩小肿瘤体积,为放疗创造更好条件。医生会坦诚告知:“肿瘤从大变小容易,从有到无最难。”
药物治疗对功能性垂体瘤残留尤为重要。生长抑素类似物和多巴胺激动剂可控制分泌活性,特别是在等待放疗起效的“窗口期”。
临床医生会综合评估患者年龄、既往治疗史和内分泌状态,制定真正个性化的治疗方案。
患者预后与生活质量考量
垂体瘤左侧海绵窦区残留对患者长期预后的影响是多方面的,需要从肿瘤控制和功能保护双维度评估。
肿瘤控制率总体令人鼓舞。现代立体定向放疗技术可使5年肿瘤控制率达到85%以上,尤其是对于小体积残留。即使是大体积残留,通过分割放疗策略,也能获得良好控制。
不过,肿瘤类型影响控制效果。无功能腺瘤因生长缓慢、对放疗相对不敏感,需比功能性腺瘤更高剂量(16-20Gy)才能获得相当的控制率。
内分泌功能是另一关键考量。放疗在控制肿瘤的同时,可能影响垂体功能。研究表明,患者5年内分泌功能障碍发生率可达30%-40%,部分患者需要终身激素替代治疗。
视野和视力保护也是重点。当残留肿瘤靠近视交叉(<3mm)时,放疗剂量需特别谨慎,最大耐受剂量为8-10Gy单次照射,超出此限视觉损伤风险显著增加。
面对垂体瘤左侧海绵窦区残留,患者与医疗团队需要共同制定长期管理计划。这种计划不仅包括肿瘤控制,还应涵盖内分泌管理、视力监测和生活质量优化。
常见疑问解答
问:垂体瘤海绵窦残留是否意味着手术不成功?
并非如此。海绵窦内有大量重要神经血管,当肿瘤侵袭该区域时,为保护功能,医生可能会有意保留与关键结构粘连紧密的少量肿瘤。这是基于风险效益分析的理性决策。
问:发现海绵窦残留后应选择再次手术还是放疗?
这取决于残留体积、位置和肿瘤特性。一般建议:小而远离视神经的残留适合放疗;大而压迫重要结构的残留可考虑手术减瘤后放疗。个性化方案最重要。
问:海绵窦残留是否会严重影响长期生存?
垂体瘤是良性肿瘤,即便有残留,通过现代放疗和药物管理,多数患者能够实现长期控制。治疗目标是肿瘤控制与生活质量并重,而非不惜一切代价切除。
问:残留肿瘤生长速度有多快?
个体差异很大。一些残留肿瘤可能长期稳定,无需立即干预;其他的可能缓慢生长。定期MRI随访至关重要,一般建议术后每年至少一次影像学评估。
面对垂体瘤术后海绵窦残留,医患共同决策、个体化管理和长期随访监测,是达到最佳治疗效果的关键。
- 文章标题:垂体瘤左侧海绵窦区残留是什么意思?
- 更新时间:2026-02-09 14:36:45

 400-029-0925
400-029-0925