鞍区占位性海绵窦血管瘤是什么意思?严重吗?手术室里,无影灯下,医生们正凝神屏息地处理着颅底深处的病变,这里的血管神经错综复杂,每一个毫米都关乎着患者未来的生活质量。
一位中年女性因视力下降和复视就诊,MRI检查发现鞍区占位性病变。初诊认为是常见的脑膜瘤,但术后病理结果却出乎意料——这是海绵窦海绵状血管瘤。
这种疾病只占鞍旁占位的不到2%,术前误诊率高达66.7%-87.5%。
面对这个陌生又复杂的诊断,患者和家属心中充满了疑问:这到底是什么病?严重到什么程度?有哪些治疗方法?预后如何?

01疾病本质,海绵窦海绵状血管瘤的真相
鞍区占位性海绵窦血管瘤,准确的名称为海绵窦海绵状血管瘤(cavernous sinus hemangioma,CSH),是一种罕见的先天性脑血管畸形。
它并非真正的肿瘤,而是由内衬内皮的窦样腔隙构成的血管性病变,内部充满流动缓慢或停滞的血液。这种病变位于海绵窦内,这是脑部一个极其重要的区域。
海绵窦位于蝶鞍两侧,是由两层硬脑膜构成的静脉窦结构。这个区域解剖复杂,内含重要的血管和神经。
海绵窦内部有颈内动脉和展神经通过,外侧壁自上而下则有动眼神经、滑车神经、眼神经和上颌神经穿行。正因如此,这个区域的病变可能影响到多个关键神经功能。
流行病学数据显示,海绵窦海绵状血管瘤好发于40-50岁的女性患者,占所有鞍旁占位性病变的不足2%。由于起病隐匿,进展缓慢,出现症状时病变体积通常已经较大。
02临床意义,为什么海绵窦血管瘤值得重视
海绵窦海绵状血管瘤的严重性主要体现在三个方面:诊断难度高、治疗风险大以及对神经功能可能造成严重影响。
术前正确诊断对患者预后至关重要,但因为对其影像学表现认识不足,临床误诊率较高。它常被误判为鞍区垂体腺瘤或脑膜瘤,而这几种疾病的处理原则截然不同。
为什么海绵窦区域的病变如此棘手?主要在于这个部位特殊的解剖结构。海绵窦内布满重要的神经血管,一旦受损,可能导致不可逆的神经功能缺损。
当血管瘤增大时,会压迫周围的脑组织,引起一系列严重的神经系统症状。患者可能出现视力下降、头痛、眼球运动受限,甚至失明等严重后果。
此外,由于血管瘤本身存在扩大和破裂的风险,可能导致脑出血等危险情况。这也是为什么即使无症状的海绵窦血管瘤也需要密切随访观察的原因。
03识别症状,海绵窦血管瘤的临床表现
海绵窦海绵状血管瘤的临床表现多样,但缺乏特异性,容易与海绵窦区的其他肿瘤相混淆。症状主要取决于病变的大小和生长方向。
颅神经受压症状最为常见。肿瘤压迫动眼神经、滑车神经或展神经时,患者可能出现复视、眼球运动障碍等症状。压迫三叉神经则可能导致面部麻木或疼痛。
视觉通路受压是另一重要表现。当病变向上扩展压迫视神经或视交叉时,患者可出现视力下降和视野缺损。严重者甚至可能失明。
随着病变进一步增大,压迫三脑室引起脑积水,患者可能出现头痛、恶心呕吐等颅内高压症状。病变向鞍内生长还可能刺激和压迫垂体,导致激素分泌异常。
需要注意的是,这些症状通常进展缓慢,容易被忽视。很多患者直到症状明显影响生活才就医,此时病变可能已经相当大,增加了治疗难度。
04影像学检查,精准诊断的关键工具
神经影像学检查是识别和诊断海绵窦海绵状血管瘤的关键,其中MRI(磁共振成像)被认为是“金标准”。不同的影像学技术各具特色,共同构成完整的诊断体系。
CT扫描可显示海绵窦区等高或稍高密度肿块影,密度多数较均匀。CT骨窗相上可显示中颅窝底、前床突等部位的骨质压迫吸收,但一般不伴有骨质增生。
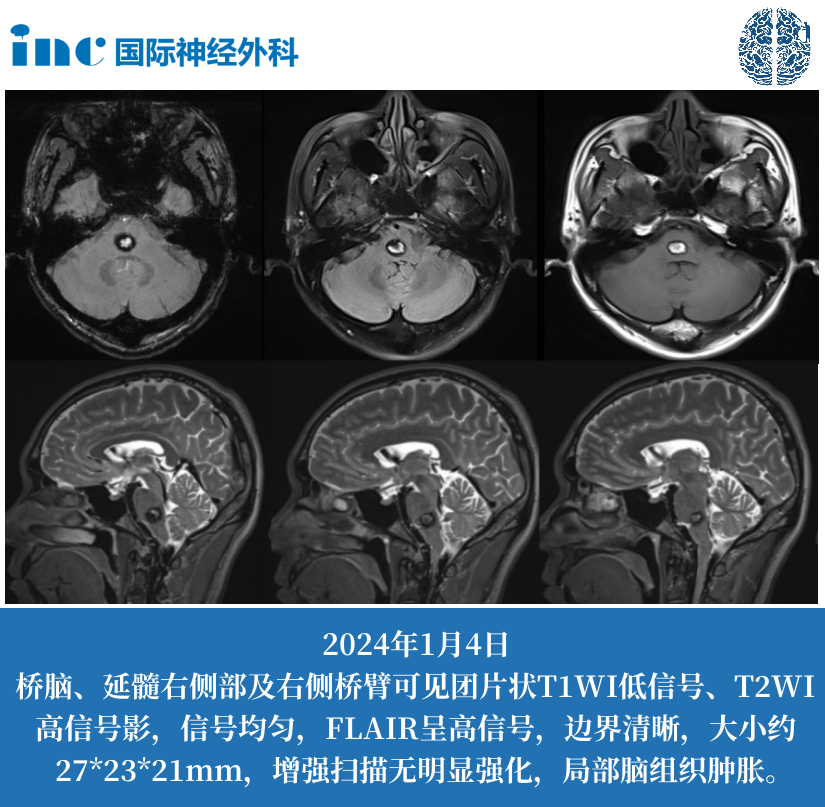
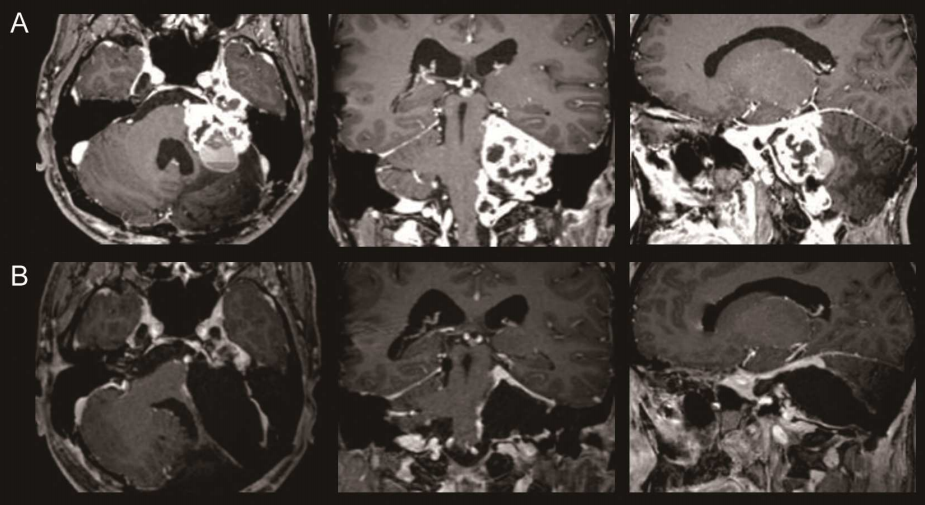
MRI表现具有特征性:T1加权像呈较均匀的稍低信号;T2加权和质子加权像则表现为显著均一高信号。增强扫描后,病变多呈现明显强化,边缘锐利,呈类圆形或非对称哑铃形。
数字减影血管造影(DSA)对术前明确诊断的价值有限。海绵窦海绵状血管瘤在DSA检查中,1/3为阴性表现,2/3表现为不同程度的染色影。
部分文献报道CTA扫描对于显示肿瘤与邻近血管的关系有较高价值,对手术具有指导意义。CTA可以清晰显示颈内动脉被包绕或受压的情况。
影像学上,海绵窦海绵状血管瘤需要与脑膜瘤、垂体瘤、三叉神经鞘瘤等鞍区常见病变进行鉴别。准确的影像评估对制定治疗方案至关重要。
05治疗策略,个体化方案的选择
海绵窦海绵状血管瘤的治疗需根据病变大小、位置、症状及患者整体情况制定个体化方案。主要治疗手段包括观察随访、手术切除和放射治疗。
手术治疗是症状性海绵窦海绵状血管瘤的主要治疗方法。显微手术切除的目标是全切病变,消除出血风险,同时保护神经功能。
常见手术入路包括经硬脑膜外入路和经硬脑膜下入路。术中需要严格控制血压,以减少出血风险。对于大型病变,手术全切率较低,并发症风险较高。
放射治疗适用于直径小于3cm的病变,或作为手术的辅助治疗。伽玛刀等立体定向放射治疗可使瘤内血管变性、狭窄,形成血栓,控制病变生长。
研究显示,放射治疗的中长期肿瘤控制率可达90%以上。对于不能耐受手术的患者,放射治疗是一种有效的替代方案。
综合治疗策略越来越被认可。对于大型血管瘤,术前放疗可使瘤体缩小,增加手术安全性。术后残留的病变也可辅以放疗控制其生长。
治疗方案的选择应基于多学科团队讨论,结合患者的具体情况和医疗资源可用性。
06预后与随访,长期管理的重要性
海绵窦海绵状血管瘤的预后取决于多种因素,包括病变大小、位置、治疗方式及手术切除程度等。合理的长期随访对监测病变变化和及时调整治疗方案至关重要。
术后定期影像学复查是必要的。通常建议在术后3个月、6个月和1年进行MRI检查,之后根据情况每年或每两年复查一次。这有助于及时发现病变复发或残留病变的生长。
对于术后出现神经功能障碍的患者,康复治疗非常重要。这可能包括物理治疗改善肢体运动,特殊训练缓解复视,以及心理支持应对焦虑或抑郁等情绪问题。
海绵窦海绵状血管瘤的预后相对良好,但需认识到的它是良性病变,生长缓慢,但完全切除困难。部分患者可能需要多次治疗或长期随访。
患者生活方式的调整也不容忽视。建议戒烟限酒,避免剧烈运动,控制血压稳定,以降低病变出血的风险。这些措施有助于减少病变进展的可能性。
07决策考量,医患共同制定治疗方案
面对海绵窦海绵状血管瘤的诊断,患者和家属需要与医疗团队充分沟通,共同制定合适的治疗方案。以下几个方面值得重点考虑。
治疗的必要性。对于无症状的小病变,可能仅需定期观察随访。而对于已引起神经功能缺损或出血的病变,则积极治疗。
治疗时机也很关键。并非所有病例都需要立即干预。有时,密切监测可能是合理选择,特别是对于高龄或合并严重基础疾病的患者。
患者应与医疗团队充分讨论不同治疗方案的获益与风险。例如,手术可能提供更高的全切率,但伴随较高的颅神经损伤风险;放疗创伤小,但病变消退需要时间。
医疗团队的经验也至关重要。海绵窦区病变的处理需要专业的神经外科或放射科团队,建议在有丰富颅底手术经验的医疗中心进行治疗。
回到文章开头的那位患者,经过详细的术前检查和多学科团队讨论,医生为她制定了周密的手术方案。术中,医生严格沿肿瘤假包膜与硬脑膜的界面分离,完整切除了肿瘤,最大程度地保护了周围的神经血管结构。
术后患者出现短暂的眼球运动障碍,但经过康复训练,症状逐渐改善。术后一年的MRI复查显示肿瘤无复发,她的视力也保住了。
海绵窦海绵状血管瘤虽然是良性病变,但因其位置深在,周围结构重要,治疗需格外谨慎。随着显微外科技术和放射治疗的进步,多数患者可以通过个体化治疗方案获得良好预后。
常见问题解答:海绵窦血管瘤会复发吗?
治疗后海绵窦血管瘤有可能复发,尤其是切除不完全的病例。复发率取决于病变大小、治疗方式和切除程度。建议定期进行MRI随访,以及时发现复发迹象。
常见问题解答:伽玛刀治疗的效果如何?
伽玛刀治疗海绵窦血管瘤的中长期控制率可达90%以上,是一种有效的微创治疗选择。它特别适用于直径小于3厘米的病变,或作为手术后的辅助治疗。
- 文章标题:鞍区占位性海绵窦血管瘤是什么意思?严重吗?
- 更新时间:2026-02-09 14:02:12

 400-029-0925
400-029-0925