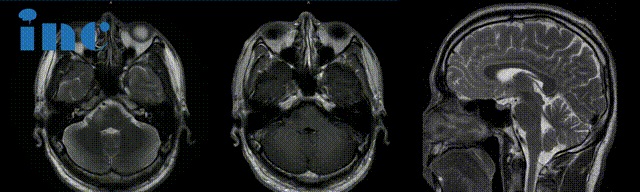
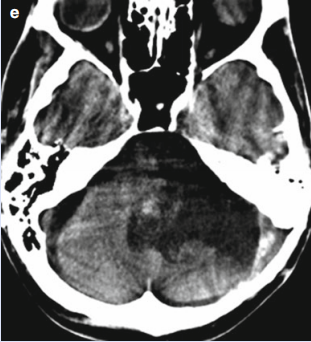
脑膜瘤作为颅内常见肿瘤,其良恶性判断与分级体系直接影响治疗策略和预后。世界卫生组织(WHO)2021年中枢神经系统肿瘤分类标准与《中国脑膜瘤诊疗指南(2024版)》构建了科学的分级框架,而肿瘤的恶性程度不仅取决于病理类型,更与生长位置、分子特征密切相关。
脑膜瘤WHO分级
一、WHO 2021分级标准与临床意义
WHO根据肿瘤细胞异型性、有丝分裂活性及侵袭性,将脑膜瘤分为三级,结合分子特征使分级更精准:
I级(良性脑膜瘤):
占65-75%,包括脑膜内皮型、纤维型等,生长缓慢,边界清晰。2023年中国脑肿瘤登记中心数据显示,I级脑膜瘤手术全切后10年复发率<10%,中位生存期超过20年。
II级(非典型脑膜瘤):
占20-25%,细胞异型性增加,有丝分裂象>4个/10HPF,术后10年复发率达40-50%,需辅助放疗。
III级(间变性/恶性脑膜瘤):
占5-10%,具有明显恶性特征,易复发和转移,5年生存率<50%,2024年NCCN指南强调其侵袭性生物学行为。
二、分级判断的核心指标
(一)组织学特征
-I级:细胞形态规则,无坏死,血管增生不明显;
-II级:细胞密度增加,核仁明显,可见小灶性坏死;
-III级:细胞异型性显着,坏死广泛,血管内皮增生明显。
(二)分子标志物
-Ki-67指数:I级<5%,II级5-10%,III级>20%,2025年病理研究显示,Ki-67>10%者复发风险增加2.1倍。

脑膜瘤是良性还是恶性:良恶性界定与风险分层
一、良恶性的科学界定
(一)良性脑膜瘤(I级)
-占比80%,生长缓慢,手术全切后预后良好,如凸面脑膜瘤全切率达90%,2023年手术共识指出,此类肿瘤对神经功能影响小,死亡率<1%。
(二)恶性脑膜瘤(III级)
-具有侵袭性,可侵犯脑组织及血管,2024年全球肿瘤统计显示,III级脑膜瘤术后5年生存率仅35%,且20-30%可经血行转移至肺、骨等部位。
(三)交界性(II级)
-生物学行为介于良恶性之间,部分病例可进展为III级,2025年随访数据显示,II级脑膜瘤术后5年复发率达45%,需长期监测。
二、恶性转化的危险因素
位置因素:颅底、海绵窦区脑膜瘤恶性转化风险比凸面高3倍;
分子特征:TERT启动子突变、染色体1p缺失者易进展为恶性,2023年分子肿瘤学研究显示,TERT突变型III级脑膜瘤占比达70%。
脑膜瘤诊疗指南
一、诊断流程与标准
(一)影像学检查
MRI平扫+增强:首选检查,T1增强可见“脑膜尾征”,2024年指南推荐常规行MRA评估血管关系,诊断准确率达95%;
CT检查:观察骨质改变(增生或破坏),阳性率约50%,可辅助鉴别钙化性病变。
(二)病理与分子诊断
手术活检:金标准,立体定向活检准确率95%,并发症率<3%;
分子检测:推荐检测NF2、TERT、Ki-67等,2025年指南强调,分子特征可细化预后评估,如NF2突变提示神经纤维瘤病2型相关脑膜瘤。
二、治疗策略与分层管理
(一)观察随访
-适应症:无症状的I级小肿瘤(直径<3cm),2023年随访研究显示,此类肿瘤年增长率<2mm者可每6-12个月复查MRI。
(二)手术治疗
原则:最大安全切除,I级脑膜瘤全切后无需辅助治疗,II-III级需结合放疗;
技术进展:神经导航联合术中超声使深部肿瘤全切率从60%提升至85%,2024年手术共识指出。
(三)放射治疗
-适应症:次全切除、II-III级脑膜瘤,推荐术后6周内启动调强放疗(IMRT),总剂量54-60Gy,局部控制率达90%。
(四)药物治疗
分子靶向药:贝伐珠单抗用于复发恶性脑膜瘤,缓解率约30%;
激素治疗:孕激素受体阳性者可试用甲地孕酮,延缓肿瘤进展。
脑膜瘤严重吗
一、病理分级主导预后
I级:严重程度低,5年生存率>90%,如大脑凸面I级脑膜瘤手术全切后多可治愈;
II级:中度严重,中位生存期5-10年,需定期随访;
III级:高度严重,中位生存期3-5年,需积极综合治疗,2025年临床数据显示,III级脑膜瘤规范治疗后仍有15%患者生存期超过5年。
二、位置与功能影响
(一)低风险位置
-凸面、大脑镰旁,手术并发症率<5%,对神经功能影响小,2023年神经外科数据显示,此类位置I级脑膜瘤术后神经功能保留率达95%。
(二)高风险位置
-颅底、海绵窦区,累及脑神经与重要血管,手术死亡率2-5%,术后视力下降、面瘫等并发症率达15-20%,2024年颅底外科共识指出,此类肿瘤即使I级也需谨慎评估。
三、症状与并发症风险
颅内压增高:70%患者出现头痛呕吐,大型肿瘤可致脑积水,需急诊手术减压;
神经功能损伤:鞍区脑膜瘤压迫视神经可致失明,2025年眼科研究显示,延误治疗者视力恢复率<30%。
常见问题答疑
脑膜瘤分级越高越严重吗?
是的呀。WHO分级越高,肿瘤恶性程度越高,III级脑膜瘤比I级复发风险高10倍,预后差,所以分级是判断严重程度的核心指标哦。
如何知道脑膜瘤是良性还是恶性?
需要手术或活检后做病理检查呢。病理科医生会根据细胞形态和分子特征判断,I级多为良性,III级为恶性,II级介于两者之间。
颅底脑膜瘤一定很严重吗?
不一定哦。颅底I级脑膜瘤生长缓慢,若无症状可观察;但III级即使在凸面也严重,所以位置和分级要结合评估,不能单看位置。
脑膜瘤指南推荐的治疗顺序是什么?
一般首选手术全切,无法全切或II-III级者术后放疗,复发或恶性者可尝试靶向药物。2024年指南强调多学科协作制定方案。
良性脑膜瘤会变成恶性吗?
少数可能呢。约5-10%的I级脑膜瘤术后复发时可能升级为II-III级,尤其是多次复发或位于颅底者,需定期复查MRI。
脑膜瘤的诊疗已进入“病理分级+分子特征+位置评估”的多维度时代,从I级的良性可控到III级的高度恶性,每级差异背后是治疗策略与预后的显着不同。对于患者而言,早期明确分级及分子特征,选择具备神经外科专科资质的医院,是制定精准治疗方案的关键。随着显微手术技术与放疗技术的进步,以及分子靶向药物的研发,脑膜瘤的治疗正从“一刀切”向个体化精准干预发展,持续的医学进步为不同严重程度的患者带来更好的预后希望。相关阅读:脑膜瘤治疗:原则、费用、最佳治疗方法
- 文章标题:脑膜瘤是良性还是恶性是恶性肿瘤吗?
- 更新时间:2025-06-29 13:12:13

 400-029-0925
400-029-0925