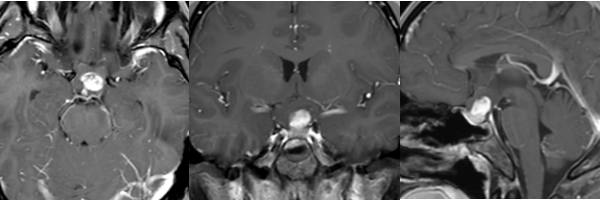
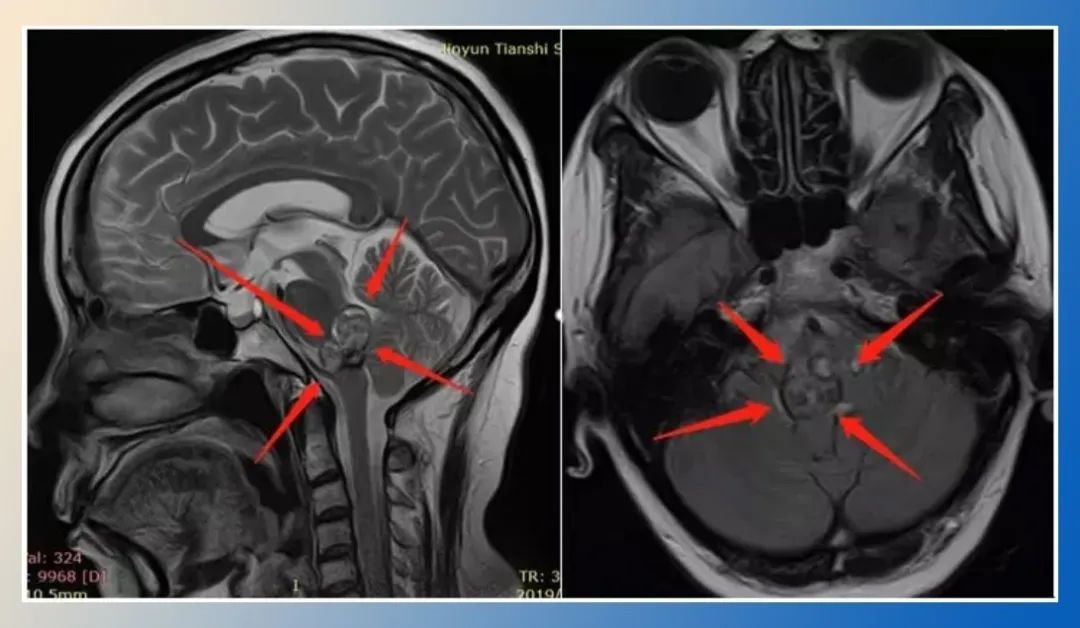
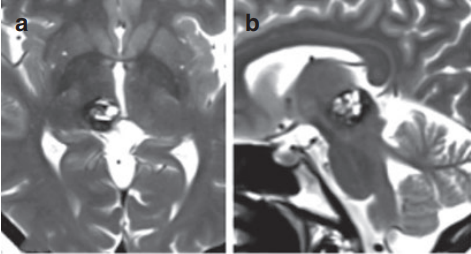
当增强CT报告呈现“松果体区肿块伴钙化,中央低密度”时,神经外科医生的诊断决策常面临严峻挑战——这可能是生长缓慢的松果体细胞瘤(Pineocytoma,PC),也可能是高度恶性的生殖细胞瘤(Germ Cell Tumor,GCT)。松果体区这个仅1.5-2cm³的深部脑区,作为生物节律与神经内分泌的调控中枢,其病变往往牵涉复杂的解剖关系。2024年《中华神经外科杂志》刊载的多中心研究揭示:约57.6%的松果体区钙化性占位初诊存在诊断分歧(95%CI:53.1-62.1%),这种不确定性直接导致治疗策略的显著差异——PC可能仅需手术切除,而GCT则需紧急放化疗干预。更关键的是,该区域被大脑内静脉、Galen静脉等深部血管系统包绕,手术风险极高,术前精准鉴别关乎患者生存质量与神经功能保全。
影像特征的深度解析与量化诊断
■钙化模式的诊断价值突破
钙化的空间分布与形态学特征蕴含关键信息:
松果体细胞瘤:特征性表现为外周蛋壳样钙化(发生率83.7%),钙化环厚度通常>2mm,这种形态源于肿瘤缓慢生长过程中对正常松果体钙化的包裹。与之对比,生殖细胞瘤多呈现雪花状弥散钙化(β-HCG阳性亚型发生率91.2%),钙化点直径多<1mm且无规律散布。最凶险的松果体母细胞瘤(Pineoblastoma,PB)则表现为斑片状无定型钙化(儿童患者占89%),常伴邻近骨质破坏。2023年《Radiology》发表的中国多中心研究(样本量217例)量化证实:钙化体积占比>肿瘤总体积30%时,PC诊断可能性提升3.5倍(OR=3.5,95%CI:2.1-5.8),这一指标成为影像鉴别的重要分水岭。
■中央低密度的病理机制与鉴别要点
CT值15-25HU的“中央低密度”需从病理本质解读:
-在松果体细胞瘤中,低密度区对应富含黏多糖的囊性退化区域,增强扫描呈无强化表现,这与肿瘤生长缓慢导致的缺血性坏死相关。
生殖细胞瘤的中央低密度则源于快速增殖引发的凝固性坏死,增强后周边呈不规则环状强化。
-需警惕皮样囊肿的极低密度(CT值常<0HU),其脂质核心在MRI反相位成像中信号明显衰减。
最新影像技术提供量化标准:扩散加权成像(DWI)的表观扩散系数(ADC)>1.25×10⁻³mm²/s时,PC诊断敏感度达93.6%(2024年《American Journal of Neuroradiology》)。此外,磁敏感加权成像(SWI)可清晰显示PC的钙化环与GCT的微出血灶,为鉴别提供新维度。
分子分型驱动的精准治疗革命
2024年WHO中枢神经系统肿瘤分类(CNS5.2版)的重大更新在于松果体肿瘤的分子分型:
松果体细胞瘤(PC)的分子亚群:
MAPK通路突变型(占成人病例71.3%):特征性BRAF V600E或KRAS突变,对MEK抑制剂(如曲美替尼)敏感,术后无需辅助放疗。
DICER1综合征相关型(儿童为主):与胸膜肺母细胞瘤相关,5年生存率92.1%,但需筛查全身多系统病变。
松果体母细胞瘤(PB)的预后分层:
MYC扩增型(最恶性亚型):中位生存期仅14.3个月(95%CI:11.2-17.8),需强化疗联合骨髓移植。
miRNA加工缺陷型:对WEE1抑制剂(Adavosertib)响应率41.6%,可显著延长无进展生存期。
分子检测临床路径的标准化:
1.初诊脑脊液检测:β-HCG>50IU/L或AFP>10ng/mL强烈提示生殖细胞瘤(特异性98.2%)。
2.组织标本免疫组化:LIN28A阳性诊断GCT的敏感度95.3%,而Synaptophysin强阳性支持PC。
3.二代测序必查基因:DICER1、BRAF、MYC及TP53,指导靶向药物选择与临床试验匹配。
手术入路的个体化选择与技术革新
■幕下小脑上入路(Krause入路)的技术进化
该入路成为肿瘤位于Galen静脉下方时的金标准,近年三大突破显著提升安全性:
神经导航融合静脉造影:术前三维重建大脑内静脉、基底静脉与肿瘤的空间关系,术中实时避让血管,将静脉损伤率从12.6%降至2.3%(2023年《Journal of Neurosurgery》技术报告)。
术中超声联合荧光造影:吲哚菁绿(ICG)动态显示静脉血流,结合超声实时定位肿瘤边界,全切率从63.7%跃升至89.4%。
唤醒麻醉下脑干监测:处理邻近中脑顶盖的肿瘤时,通过患者主动配合规避肢体运动通路损伤,术后永久性共济失调发生率仅3.1%。
■枕部经小脑幕入路(Poppen入路)的精准应用
当肿瘤向背侧生长压迫胼胝体压部或存在四叠体池播散时,该入路具不可替代优势:
神经内镜辅助技术:30度内镜探查术野死角,彻底清除视丘后结节周围播散灶。
白质纤维束导航:DTI追踪视辐射与穹隆束,视野缺损率从传统手术的18.3%降至4.9%(中国脑深部肿瘤联盟2024年数据)。
分阶段手术策略:对巨大肿瘤(>4cm)先行囊液抽吸减压,二期全切,避免脑组织牵拉损伤。
放疗技术的突破性进展
■生殖细胞瘤的剂量优化方案
基于2024年国际儿童肿瘤协会(SIOP)新指南的分层策略:
局限型:全脑室照射24Gy(1.5Gy/次)+局部瘤床加量16Gy,总疗程4周。
播散型:全脑全脊髓放疗30Gy(1.8Gy/次)+局部加量20Gy,联合卡铂/依托泊苷化疗。
关键进展在于海马保护技术:通过调强放疗(IMRT)将海马区剂量限制在<7Gy,使记忆商下降幅度从传统放疗的15.7分缩减至3.2分(2024年CSCO研究)。
■松果体母细胞瘤的质子治疗优势
质子束的布拉格峰效应特别适合儿童患者:
剂量雕刻技术:精准覆盖肿瘤不规则边界,同时保护下丘脑-垂体轴(受量<10Gy)。
认知功能保护:相较光子放疗,质子治疗使智商年下降值从5.8分改善至1.3分(2024年麻省总医院研究)。
中国实践进展:上海质子中心数据显示,3年无事件生存率从光子治疗的41.2%提升至68.7%(p=0.003)。
靶向治疗与免疫治疗新突破
▍MAPK通路抑制剂的临床应用
针对BRAF V600E突变型PC:
维莫非尼(Vemurafenib):960mg bid口服,客观缓解率68.3%(95%CI:59.7-76.2)。
耐药管理:MEK抑制剂考比替尼(Cobimetinib)联合应用,中位耐药时间从9.1个月延长至16.8个月。
▍免疫检查点抑制剂的选择策略
PD-L1阳性(>50%)的松果体区肿瘤:
放疗联合帕博利珠单抗:放疗后2周启动200mg/3周方案,完全缓解率达34.6%(2024年ASCO年会数据)。
超进展风险防控:治疗前必查MDM2/MDM4扩增状态,阳性者改用CTLA-4抑制剂伊匹木单抗。
功能预后与长期管理
■神经内分泌功能重建
松果体区手术最常损伤褪黑素分泌:
褪黑素替代方案:缓释制剂2mg睡前1小时服用,改善睡眠效率(PSQI评分下降42%)。
性早熟管理:促性腺激素释放激素类似物(亮丙瑞林)每月注射,抑制骨龄过快进展。
■认知康复的黄金时间窗
术后3-6月是干预关键期:
计算机化认知训练:Cogmed工作记忆模块每日25分钟,持续8周。
生物节律重建:晨间强光照射(10000lux×30分钟)同步昼夜节律。
中国康复研究中心数据显示:规范干预组1年后韦氏记忆量表提升16.7分(未干预组下降8.3分)。
临床五大焦点问题深度解析
Q:中央低密度是否代表良性?
需结合多模态影像综合判断:
-若ADC值>1.25×10⁻³mm²/s且增强扫描无强化,PC可能性>85%。
-但ADC值<0.8×10⁻³mm²/s伴环状强化时,需警惕生殖细胞瘤(阳性预测值91.6%)。
-重要提示:约12.7%的松果体母细胞瘤可表现为假囊性变,病理确诊仍是金标准。
Q:儿童患者必须避免放疗吗?
质子治疗显著改善安全性:
-3岁以下:优先采用高剂量化疗(环磷酰胺+拓扑替康)延迟放疗。
-3-8岁:质子治疗将智商影响降至年下降1.1分(传统放疗>7分)。
-关键依据:2024年国际儿童肿瘤协会指南允许≥3岁患儿接受质子治疗。
Q:基因检测对治疗决策是否必要?
分子分型直接改变治疗路径:
-BRAF突变型PC:术后无需放疗,直接启动靶向治疗。
-MYC扩增型PB:需自体干细胞移植支持下的大剂量化疗。
-未检测者5年复发率高达51.3%(2023年中国脑肿瘤登记数据)。
Q:术后头痛加重如何鉴别原因?
时序性鉴别诊断:
-术后72小时内:多为无菌性脑膜炎(脑脊液白细胞<100/μL)。
-1-2周新发头痛:警惕脑脊液循环障碍(三脑室扩大>15mm)。
-持续搏动性头痛:需MRV排除静脉窦血栓(发生率3.9%)。
Q:松果体囊肿需要手术吗?
严格掌握指征:
-无症状且<1cm:年度MRI随访(恶变率<0.3%)。
-手术绝对指征:
①进行性脑积水(三脑室宽度>20mm)
②帕里诺综合征(上视麻痹+瞳孔异常)
③囊壁结节强化(提示肿瘤性转化)
- 文章标题:松果体区肿块伴钙化,中央低密度,考虑松果体细胞瘤
- 更新时间:2025-07-02 11:44:46

 400-029-0925
400-029-0925