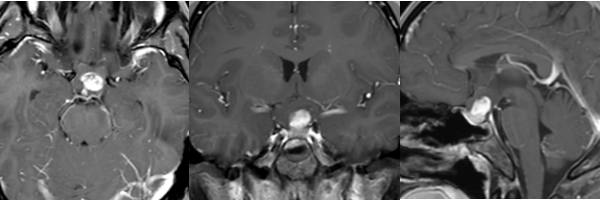
当斜坡占位病变出现在诊断报告时,患者往往陷入双重困惑:这个位于颅底深处的病变到底有多危险?现代医学又能提供哪些治疗方案?事实上,斜坡区的解剖特殊性确实带来独特挑战,但医疗技术的进步正在持续改写治疗结局。 解剖核心区:为何斜坡病变更棘手 颅底中央的斜坡区域虽小,却是神经血管的...
当"斜坡占位病变"出现在诊断报告时,患者往往陷入双重困惑:这个位于颅底深处的病变到底有多危险?现代医学又能提供哪些治疗方案?事实上,斜坡区的解剖特殊性确实带来独特挑战,但医疗技术的进步正在持续改写治疗结局。
解剖核心区:为何斜坡病变更棘手
颅底中央的斜坡区域虽小,却是神经血管的"交通枢纽"。《临床神经解剖学》明确指出该区域的三大危险特性:
1. 神经密集区
脑干生命中枢与多组颅神经在此交汇,肿瘤生长极易压迫神经
2. 血管包裹风险
基底动脉及其分支穿行其间,肿瘤包裹可引发致命性卒中
3. 手术通道受限
传统手术需穿越神经血管网,操作空间不足1立方厘米
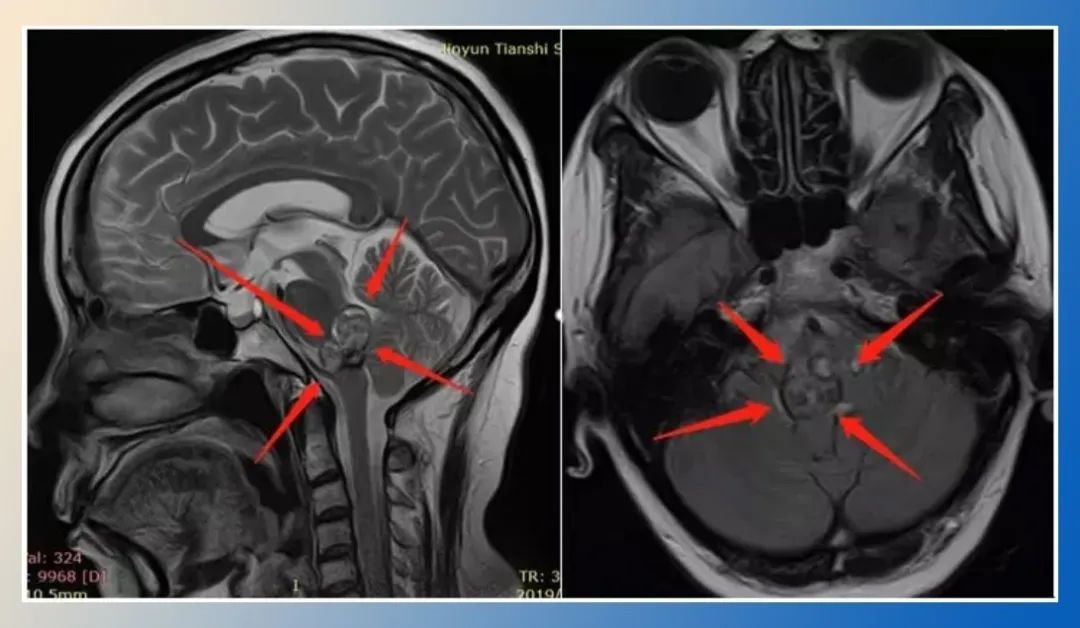
症状演变:从隐匿信号到危险警报
斜坡占位病变的症状呈现渐进式发展,不同阶段有不同警示:
1. 早期阶段(易被忽视)
-
晨起加重的慢性头痛(占比超60%)
-
不明原因的耳鸣或听力下降
-
偶发视物模糊或复视
2. 进展阶段(需紧急干预)
-
持续性面部麻木(三叉神经受压)
-
眼球运动障碍(外展神经损伤)
-
步态不稳(脑干受压征象)
2023年《神经肿瘤学杂志》研究显示:约30%患者因症状隐匿,确诊时肿瘤直径已超过3厘米。
诊断突破:多模态精准识别
1. 影像学组合策略
-
MRI薄层扫描:显示肿瘤与脑干的毫米级关系
-
CT骨质重建:评估脊索瘤等对骨质的破坏程度
-
DWI/ADC序列:鉴别脓肿与肿瘤(脓肿ADC值<600)
2. 技术革新点
-
弥散张量成像(DTI)可重建神经纤维走向
-
灌注加权成像(PWI)量化肿瘤血供特征
2024版《中枢神经影像共识》强调:多模态联合使诊断准确率提升至92%
治疗策略:个体化阶梯方案
治疗方式选择依据
手术技术突破
-
神经导航引导:实时追踪肿瘤边界
-
术中神经监测:降低颅神经损伤风险
-
经鼻内镜手术(EEA):通过自然腔道抵达斜坡区
-
《柳叶刀-神经病学》数据显示:EEA技术使术后并发症下降40%
预后关键:影响康复的三大变量
1. 病理类型差异
脑膜瘤10年生存率>80%
脊索瘤5年生存率约65%(NCI2022数据)
2. 切除程度分级
全切除软骨肉瘤10年无进展生存率达92%
次全切除需联合辅助放疗
3. 神经功能保护
术中监测下保留颅神经功能者,生活质量评分提高37%
前沿进展:改写治疗格局的新技术
1. 精准放疗突破
-
质子治疗:将脑干受照剂量降低60%
-
立体定向放射外科(SRS):针对残留病灶精准打击
2. 靶向药物进展
-
贝伐单抗控制复发性脊索瘤生长
-
mTOR抑制剂治疗NF2相关神经鞘瘤
2025年NEJM报告:分子分型指导的个体化方案使有效率提升2.3倍
临床核心三问
Q:斜坡占位必须手术吗?
-
无症状<2cm肿瘤可观察
-
生长速率为关键指标(年增长>2mm需干预)
-
立体定向放疗适用于边界清晰的中小肿瘤
Q:手术会致残吗?
-
现代技术使严重并发症率<8%
-
术中神经监测降低面瘫风险至5%以下
-
术后康复介入可改善神经功能缺损
Q:会复发吗?
-
脑膜瘤全切除后10年复发率<10%
-
脊索瘤需术后质子治疗控制复发
-
定期MRI监测至关重要(术后5年内每6个月复查)
医学界正在持续突破斜坡区域的"手术禁区"壁垒。从毫米级精度的内镜技术,到个体化的分子靶向治疗,综合治疗模式使患者5年生存率提高至75%以上(2024年CNS肿瘤年报)。选择有经验的治疗中心、严格遵循随访计划、配合专业康复训练,三者结合将为患者铺就更安全的康复之路。
提示:本文内容来自网络用户投稿,仅供参考,不做为诊断依据,任何关于疾病的建议都不能替代执业医师的诊断。请以医生诊断为准,不代表本站同意其说法,请谨慎参阅,本站不承担由此引起的任何法律责任。
- 文章标题:上斜坡占位病变严重吗?怎么治疗?治得好吗?
- 更新时间:2025-08-05 18:26:06
-
颞下窝肉瘤会转移吗?怎么治疗?颞下窝肉瘤确实会发生转移,尤其是通过血道转移至肺...
2026-02-06 13:56:20
-
颞下窝恶性肿瘤能治好吗?怎么治疗?颞下窝恶性肿瘤的五年生存率约为45%,但早期诊断...
2026-02-06 13:38:05
-
眶尖区占位病变怎么治疗费用多少?眶尖这个仅1.5立方厘米的狭小空间内,藏着视神经、...
2026-02-05 10:51:56
-
鞍区海绵窦血管瘤不治疗会怎么样?临床数据显示,海绵窦血管瘤虽然生长缓慢,但放任...
2026-02-04 14:39:40
-
中颅窝底骨肉瘤怎么治疗能治愈吗?采用规范综合治疗,早期局限期中颅窝底骨肉瘤5年...
2026-02-03 13:44:10
-
听神经瘤是重大疾病吗?能治好吗?听神经瘤虽然大多数情况下是良性的,但由于其特殊的...
2024-09-18 17:29:22
-
出血型烟雾病的治疗方法?出血型烟雾病是一种少见的血管疾病,主要表现为皮肤和黏膜...
2024-05-07 18:14:56
-
脑部海绵状血管瘤治疗方案有哪些?脑部海绵状血管瘤的治疗方案涉及多种方法,其费用...
2023-09-04 10:35:27
-
脊索瘤是一种少见的神经系统肿瘤,它源于脊髓和脊神经根的组织。脊索瘤的治疗进展情...
2023-07-07 14:39:15
-
脑袋里长海绵状血管瘤怎么治?如何检查?脑袋里长海绵状血管瘤是一种在脑部形成的血...
2023-12-12 13:54:02
-
小孩得了脊索瘤能完全治好吗?小孩得了脊索瘤能否完全治好,这主要取决于脊索瘤的具...
2024-03-29 19:34:27
-
脊索瘤大便带血严重吗?怎么治疗?脊索瘤患者大便带血的情况并不常见,但确实可能发生...
2024-05-23 17:01:31
-
脑部海绵状血管瘤是否需要治疗,取决于瘤体的大小、位置、症状以及个体患者的整体状...
2023-06-26 14:58:36
-
孤立性纤维瘤是一种良性的软组织肿瘤,通常起源于纤维组织,尽管它们大多数情况下为...
2025-04-22 18:36:04
-
脑梗死合并海绵状血管瘤怎么治疗?能溶栓吗能治好吗?脑梗死合并海绵状血管瘤是一种...
2023-12-18 10:45:43
-
延髓海绵状血管瘤能治吗?手脚麻痹怎么办?延髓海绵状血管瘤是一种少见的血管异常病...
2023-09-01 15:38:57
-
45岁泌乳素垂体瘤需要治疗吗?45 岁患泌乳素垂体瘤是否需要治疗不能一概而论,需要综合...
2025-02-14 09:19:04
-
脑干毛细胞型星形细胞瘤的治疗费用因治疗方法的不同而有很大差异。治疗费用通常包括...
2024-04-09 14:39:19
-
海绵状脑血管瘤是一种在脑内形成的良性血管肿瘤,通常影响血流通畅,可能导致多种神...
2024-10-07 11:13:13
-
视神经病变症状 一旦发生视神经病变,就会出现以下症状,视力下降是一位的。视力下...
2023-03-09 16:31:29
-
颅咽管瘤真实治愈率高吗?有多少?颅咽管瘤是一种相对常见的良性脑肿瘤,通常通过手...
2024-02-19 18:30:58
-
恶性脊索瘤不治疗能活多久?未接受治疗的恶性脊索瘤患者生存期难以给出确切的数字,...
2024-03-19 18:00:10
-
垂体瘤作为中枢神经系统的一种常见肿瘤,其治疗过程往往伴随着复杂性和挑战性,是术...
2024-07-08 14:18:37
-
脊索瘤需手术吗?能治好吗?脊索瘤是一种少见的肿瘤,通常发生在脊柱或颅底的脊索残留...
2024-05-28 18:34:16
-
脑干胶质瘤怎样治才好 脑干胶质瘤治疗方法主要有手术治疗、化疗、放疗等,手术治疗...
2023-04-07 09:46:44


 400-029-0925
400-029-0925