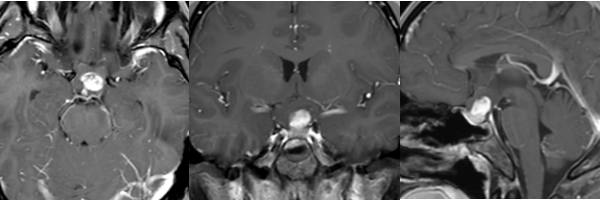
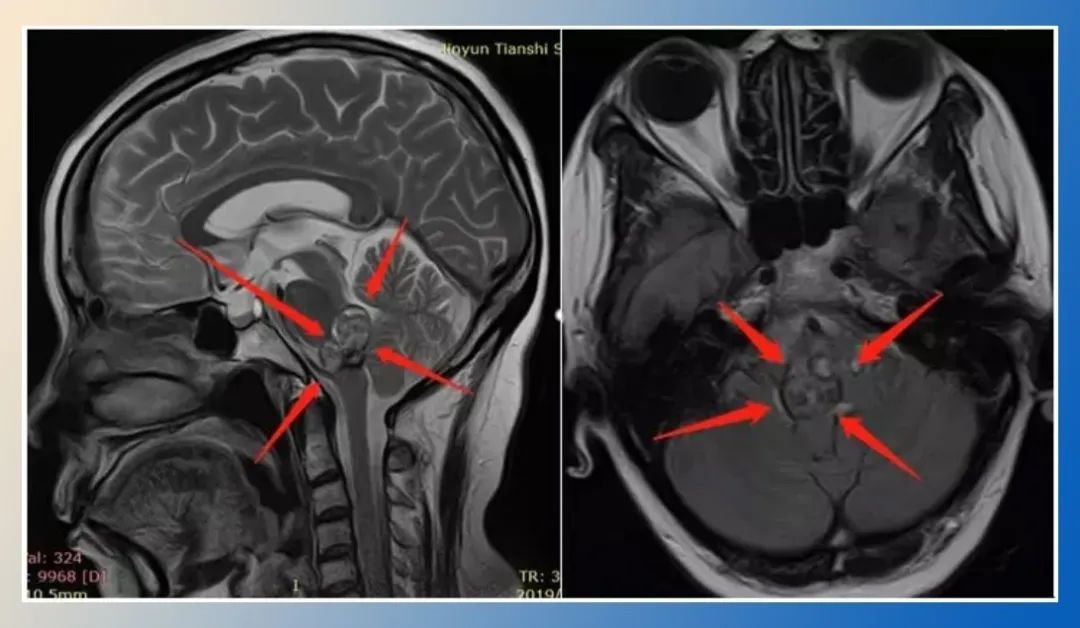
颅底斜坡区肿瘤手术因其位置深在、邻近脑干及重要神经血管结构,手术难度与风险并存。术后规范化的随访复查是保障治疗效果的关键环节。本文将系统解析手术风险构成要素,并提供个体化复查方案框架。 一、手术风险的多维度解析 斜坡区解剖结构复杂,上方为鞍区,下方连接颈髓,两侧密布颈内动...
颅底斜坡区肿瘤手术因其位置深在、邻近脑干及重要神经血管结构,手术难度与风险并存。术后规范化的随访复查是保障治疗效果的关键环节。本文将系统解析手术风险构成要素,并提供个体化复查方案框架。
一、手术风险的多维度解析
斜坡区解剖结构复杂,上方为鞍区,下方连接颈髓,两侧密布颈内动脉、海绵窦及多组颅神经,后方紧贴生命中枢脑干。手术风险主要分为五类:
1. 神经功能损伤
-
颅神经损伤:发生率约30%-40%。视神经损伤影响视力,动眼神经损伤导致复视,面神经损伤引发面瘫,后组颅神经损伤造成吞咽发声障碍
-
脑干损伤:最严重并发症。可致肢体瘫痪、呼吸心跳异常,高级别肿瘤侵犯脑干时风险倍增
2. 血管相关风险
-
术中大出血:颈内动脉损伤可致致死性出血
-
脑血管痉挛:血管牵拉可能引发脑缺血
-
穿支血管损伤:导致局部脑梗死
3. 脑脊液漏与感染
-
脑脊液漏:经鼻手术后发生率5%-15%
-
颅内感染:细菌经漏口侵入可致脑膜炎
4. 内分泌功能障碍
鞍区手术可能损伤垂体,需长期激素替代治疗
5. 共性手术风险
包括麻醉意外、静脉血栓等常规手术风险

二、个体化复查方案设计
复查计划需根据肿瘤性质、切除程度、辅助治疗等动态调整,核心目标为:
-
监测肿瘤复发
-
评估功能恢复
-
调整治疗方案
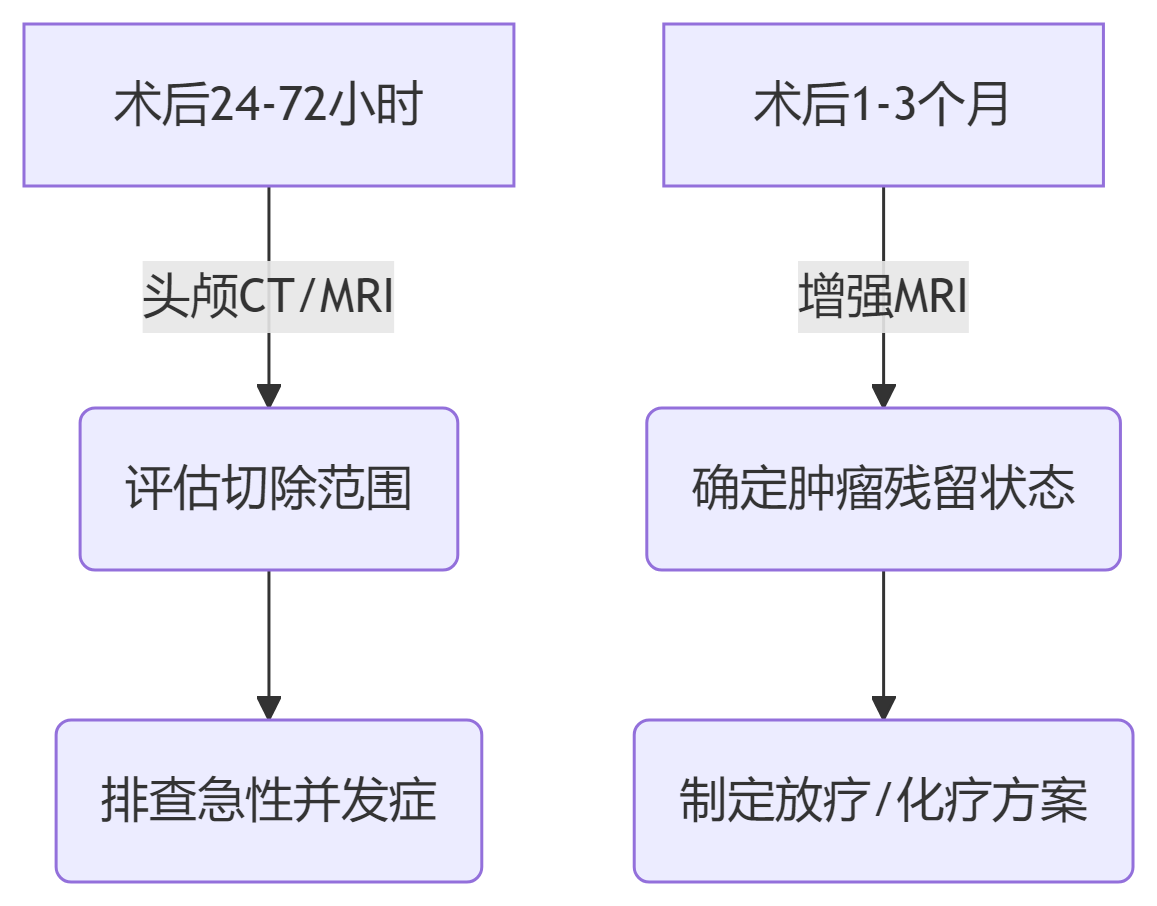
术后早期(0-1年)
关键节点说明:
-
首次增强MRI需薄层扫描(层厚≤1mm)
-
高级别肿瘤应在术后3-6个月内开始放疗
-
每月评估神经功能变化
中期随访(1-3年)
-
脊索瘤/软骨肉瘤:每3-4个月复查MRI
-
全切良性脑膜瘤:每6个月复查
-
同步评估:神经功能康复进度+放疗后脑组织损伤+激素水平波动
长期管理(3年以上)
-
稳定病例可延长至6-12个月复查
-
但需终身警惕:脊索瘤10年复发率超50%(2023年国际脊索瘤登记研究),任何新发症状需立即就诊
三、复查方案四大决定因素
1. 肿瘤生物学特性
|
肿瘤类型 |
复发风险 |
复查频率 |
|
脊索瘤 |
极高 |
终身每年复查 |
|
软骨肉瘤 |
高 |
前5年每3-6个月 |
|
II级脑膜瘤 |
中 |
前3年每6个月 |
|
神经鞘瘤全切 |
低 |
常规随访 |
2. 手术切除程度
-
Simpson I级切除:复发率≤10%
-
次全切除(>90%):复发风险增3倍
-
残留肿瘤>2cm³:需缩短复查间隔
3. 辅助治疗影响
-
放疗后6-18个月为放射性坏死高发期
-
靶向治疗期间需监测肝肾功能
-
质子治疗后需专用MRI协议评估
4. 患者个体因素
-
老年患者适当减少影像检查频次
-
功能障碍者加强康复评估
-
治疗依从性差者需强化随访
四、患者自查与就医指征
日常监测清单:
-
头痛性质改变(晨起加重伴呕吐)
-
新出现复视或视野缺损
-
不明原因面瘫或面部麻木
-
饮水呛咳或声音嘶哑
-
行走不稳或肢体乏力
影像资料管理要点:
-
保存所有原始DICOM数据
-
标注每次检查日期
-
重点留存术后首次增强MRI
-
建立症状变化时间轴
紧急就诊红色警报:
-
突发意识障碍
-
癫痫首次发作
-
颈项强直伴高热
-
视力急剧下降
循证医学最新动态:
-
液体活检技术:2024年《Neuro-Oncology》报道脑脊液ctDNA检测可提前6.8个月预警脊索瘤复发
-
人工智能分析:深度学习模型对早期复发的识别灵敏度达92.4%(2023年Nature子刊)
-
低剂量MRI协议:新型快速序列使年度辐射剂量降低87%
斜坡区肿瘤的长期管理需要医患共同构建"监测-预警-干预"体系。通过个体化复查方案与及时的症状响应,可显著改善患者生存预后。记住:规范的随访不是治疗的终点,而是生命护航的新起点。
提示:本文内容来自网络用户投稿,仅供参考,不做为诊断依据,任何关于疾病的建议都不能替代执业医师的诊断。请以医生诊断为准,不代表本站同意其说法,请谨慎参阅,本站不承担由此引起的任何法律责任。
- 文章标题:斜坡占位手术风险多大?多久复查一次?
- 更新时间:2025-08-05 18:15:38
-
颅中窝底脉络膜囊肿手术风险大吗?颅中窝底脉络膜囊肿手术的风险程度,取决于囊肿与...
2026-01-29 11:05:20
-
中颅窝底占位手术风险大吗能治好吗?中颅窝底占位手术确实存在风险,但现代神经外科...
2026-01-22 14:49:39
-
延髓背侧血管母细胞瘤手术风险大吗?脑干深处的炸弹拆除手术,曾是医疗界难以逾越的...
2025-12-18 11:56:36
-
脑动脉瘤夹闭手术是一项重要的神经外科手术,对于许多患者来说,这项手术是预防脑出...
2025-10-22 17:08:27
-
在神经外科领域, CPA(小脑幕裂窝)占位性病变的手术治疗是一项重要且复杂的医疗操...
2025-10-06 12:34:29
-
眼眶脑膜瘤是一种起源于眼眶或与眼眶相邻的脑膜的肿瘤,虽然相对少见,但对于患者及...
2025-04-01 18:28:51
-
颅内神经鞘瘤手术风险大吗?颅内神经鞘瘤手术的风险确实存在,但现代神经外科手术技...
2024-03-18 19:27:19
-
垂体大腺瘤是一种位于垂体腺体中的肿瘤,可能对患者的健康造成严重影响。垂体大腺瘤...
2024-02-29 10:16:06
-
脊索瘤微创手术风险有多大?对于脊索瘤微创手术的风险评估需要综合考虑多个因素,如...
2023-07-05 15:35:11
-
拿到斜坡占位诊断报告时,许多患者会感到迷茫。这个位于颅底深处的特殊区域一旦出现...
2025-08-08 18:26:56
-
岩斜脑膜瘤治疗 如果是脑膜瘤,那么现在考虑到身体方面的症状,也是比较明显的,感觉到...
2022-09-21 15:23:19
-
室管膜瘤手术风险大吗 室管膜瘤手术风险是否大,主要取决于肿瘤的大小和确切部位,...
2023-03-02 17:08:03
-
颈静脉球瘤是一种较为罕见的肿瘤,通常发生在颈部的颈静脉上。随着医学技术的进步,...
2024-09-20 16:57:08
-
听神经瘤术后后悔了 听神经瘤术后后悔了的原因可能是因为手术后造成面瘫、听力受损...
2022-09-05 11:18:42
-
脑干胶质瘤手术后可活多久 脑干胶质瘤能活多久没有统一的标准,这与胶质瘤的恶性程...
2023-04-26 10:01:09
-
在我们的生活中,脑血管疾病是一种常见的疾病,而海绵状脑血管瘤则是其中的一种不同...
2024-05-09 14:42:44
-
颅底脑膜瘤手术风险高吗 颅底脑膜瘤手术的风险性较高,因为颅底区域解剖复杂、血管...
2023-08-01 16:49:07
-
脊索瘤无症状能保守治疗吗?多久复查一次?脊索瘤是一种罕见的、起源于胚胎残余脊索组...
2024-08-13 15:42:53
-
颅底部脑膜瘤做手术风险大吗?颅底部脑膜瘤是指发生在颅底部的一种良性肿瘤,由于其...
2023-07-27 09:58:25
-
30岁的家栋今天在单位安排的当地医院体检发现病灶。进一步检查,考虑中脑被盖部低级...
2022-11-08 15:46:44
-
室管膜瘤2级2年半不复发算好了吗?还用复查吗?室管膜瘤2级在医学上被归类为偏良性的肿...
2024-05-31 18:23:25
-
左侧环池占位手术是一种用于处理多种器官病变的外科干预措施,尽管其在疾病治疗中的...
2025-04-22 14:20:53
-
颅底脑膜瘤手术风险高吗?颅底脑膜瘤是一种发生在颅底区域的肿瘤,手术治疗是目前常...
2023-07-28 15:47:13
-
鞍区占位脑膜瘤手术风险相对较大,但通过选择技术和经验丰富的医疗机构,以及采取适...
2024-05-20 17:44:25
-
颅前窝脑膜瘤手术风险大吗?怎么选好医生和医院?颅前窝脑膜瘤手术风险确实存在,但通...
2024-07-16 16:09:21


 400-029-0925
400-029-0925